抗てんかん薬の各薬剤に関しては今まで多く紹介してきましたが、ここでは総論に関してまとめたいと思います。
*近年抗てんかん薬(AED)ではなく抗発作薬(ASM: antiseizure medication)と表現します。てんかんを治している訳ではなく、発作を治療(予防)している薬剤であるという意味を明確にするためです。以下抗てんかん薬と表記しているところも抗発作薬と同義とご理解ください。
抗てんかん薬の原則
1:抗てんかん薬単剤での治療を目指す
・シンプルな処方を極力目指しますのが原則です。多剤になってくると「何が効いていて、何が効いていないか?」がわからなくなってきて副作用などとの泥沼の戦いになってしまいます。そういった事態を少しでも避けるために最初から出来るだけシンプルな処方でアプローチするべきです。
・抗てんかん薬が3種類以上必要となる場合はてんかん専門医へ紹介するべきです。
2:抗てんかん薬は「少量から開始・漸増」を基本とする
・これは副作用を避ける上での基本です。特に高齢者ではこの点を徹底する必要があります。
*高齢者は通常の添付文章に記載されている開始量の1/4~1/2の量から開始するので良いという意見もよくあり、私自身も実際にそのようにしています。これは副作用の側面だけでなく、高齢者は抗てんかん薬でのコントロールが比較的良好である(約80%)と報告されていることにも由来します。
3:副作用・薬剤相互作用に配慮する(発作だけでなく患者さんのQOL全体を良くする)
・副作用に関しては後述します。
・相互作用も特にカルバマゼピン・フェニトインなどはとても多いのて注意が必要です。
4:治療効果判定は臨床的な発作の頻度で行う
・「薬物血中濃度や脳波を治療しない」という点も原則として重要です。
5:薬剤以外の増悪因子にアプローチする
・発作の増悪因子である「睡眠不足・疲労」「アルコール」「薬剤コンプライアンス」をきちんと確認する必要があります。つまり、発作の誘因がある場合はまずその誘因に対してアプローチするべきで、誘因が除外できていないのに抗てんかん薬を増量することは避けるべきであるということです。
・また他の薬剤が発作の増悪因子となる場合もありこれらにも注意が必要です。
*具体例:抗菌薬(βラクタム・カルバペネム・キノロン)・テオフィリン・抗うつ薬/抗精神病薬・抗ヒスタミン薬など
薬剤血中濃度に関して
1:半減期(T1/2)の約5倍の時間で定常状態に達する
・同時期に治療効果判定や血中濃度測定を行うようにする。
・それよりも早い時期であると、まだ血中濃度が定常状態に達していない可能性があるため治療効果判定の解釈上注意が必要。
2:薬剤血中濃度を治療しない
・ 「臨床的に発作頻度が落ち着いているのであれば、血中濃度が例え低い値であったとしても抗てんかん薬を増量する必要はない」というのが大原則です。
・有効血中濃度は絶対的なものではなく、あくまで統計的なものです。有効な血中濃度は個人間、年齢、発作型によっても異なります。
・有効血中濃度は基本的にtrough値を基に教科書などには記載されています。このため外来で測定する場合は当日朝の内服を抜いてもらい検査直後に内服してもらうという対応が望ましいです(発作誘発のリスクもあり注意)。
*フェノバルビタール、ゾニサミド、ペランパネルは半減期がとても長いためこの必要はないとされています
3:妊娠など血中濃度が大きく変化する際には特に注意
・抗てんかん薬は血液中で「蛋白結合型(Albなどと結合)」と「遊離型」として存在します。抗てんかん作用を有するのはこのうち「遊離型」です。私たちが普段測定している血中有効濃度は「総濃度(=蛋白結合型+遊離型)」です。
・妊娠、低タンパク血症などでは遊離型が増加することで効果が変化する場合があり注意が必要です。
・詳細は「てんかんと妊娠」に関しての記事のこちらをご参照ください。
4:特殊な薬物血中濃度の動態を示す薬剤を把握する
・フェニトイン(PHT):通常の薬剤は投与量に対して線形の関係にありますが、フェニトインは非線形で対数的に血中濃度が上昇する点に注意が必要です。
・カルバマゼピン(CBZ):代謝酵素を自己誘導するため服薬開始後濃度が徐々に低下する特徴がある。
*参考:薬物血中モニタリングの有用性

抗てんかん薬の選択で考慮する点
1:発作型は何か?
・発作型が病歴からも脳波からも分からない場合:これも実臨床では多々あります(前者は目撃者がいない、後者は間欠期脳波が安定しているなどの理由で)。この場合はビデオ脳波モニタリングによりきちんと発作型の診断をつける方法(理想)、またはこれが難しい場合(てんかん重積後で緊急入院している状態でビデオ脳波が実施困難など)は部分発作、全般発作どちらにも効果がある薬剤から使用するといった方法があります。
・若年者の場合は特発性全般発作の可能性がありますが、高齢者になると圧倒的に焦点発作が多いため高齢者の場合は発作型がわからなくとも基本的に焦点発作をターゲットにした抗てんかん薬を選択する場合も実臨床では多いです(高齢者てんかんに関してはこちらをご参照ください)。
・発作型がわからず薬剤を適当に選択すると逆に発作が悪化することがあります。代表例はミオクロニー発作に対してカルバマゼピンを投与すると発作が悪化する場合があるため注意が必要です。
2:患者背景は? 基礎疾患・年齢など
・高齢者:こちらをご参照ください。
・精神疾患:こちらをご参照ください。
・若年女性の場合:妊娠との関係(こちらをご参照ください。)
3:副作用
■用量依存性
・眠気・ふらつき・めまい:ほとんどの抗てんかん薬で認めますが、これも少量開始・漸増の原則にのっとることが重要です。特に高齢者では転倒や認知機能悪化の原因となるため注意が必要です。
・精神症状:精神的に安定させる作用があるのはLTG・VPA・CBZが有名です。てんかんと精神症状に関してのまとめはこちらをご参照ください。
・徐脈性不整脈:Na受容体拮抗薬(カルバマゼピン、フェニトイン、ラコサミドなど)で注意が必要(特に高齢者)
■用量非依存性(体質性)
・皮疹:こちらのまとめをご参照ください。
・骨髄抑制:特にカルバマゼピン・フェニトイン・バルプロ酸
・肝機能障害:特にバルプロ酸(高アンモニア血症に注意)
■長期投与による
・体重変化:増加(バルプロ酸・ガバペンチン)・減量(トピラマート・ゾニサミド)
・骨粗しょう症:酵素誘導系の薬剤
・歯肉増殖・小脳萎縮・多毛:フェニトイン
・片頭痛:予防作用(バルプロ酸・トピラマート)
・振戦:悪化(バルプロ酸*薬剤性パーキンソニズムの原因でもある)・改善(トピラマート・ガバペンチン)
・尿路結石・代謝性アシドーシス・発汗低下:トピラマート・ゾニサミド
4:相互作用・禁忌
・この点はここで全てを書ききれないためいくつかポイントをピックアップして記載します。
・「CBZ, PHT, VPA, PBを使用する場合は必ず添付文書を読む!!(超重要)」 この4種類の薬剤は酵素誘導作用があるため、あまりにも薬剤相互作用が多いです。なのでとにかく注意が必要です。
*いくつかの注意点
・抗真菌薬(アゾール系):とにかくアゾール系は相互作用が多い(QT延長などでも)
・抗菌薬:カルバマゼピン系抗菌薬はVPA血中濃度を下げるため併用禁忌となっています
・経口抗凝固薬:ワルファリンとDOACも影響を受けるため注意です(エドキサバンはAEDによる相互作用なし)
・非ジヒドロピリジン系Ca受容体拮抗薬(ジルチアゼム・ベラパミル):CBZ, PHT, PBで注意
・スタチン:フェニトイン(スタチンの薬効を減少)
・食べ物:グレープフルーツジュース( CYP3A4を阻害)、セイヨウオトギリソウ含有食べ物(サプリメント・ハーブ→CYP3A4を誘導)
5:抗てんかん薬の調整を素早く行う必要があるか?
・言い換えると入院中に薬剤調整を素早く行う必要があるか?(外来ではなく)という点になります。
・抗てんかん薬は前述の通り少量から開始・漸増が基本となりますが、素早く増量・調節することが可能な薬剤も存在します。
・例えばラモトリギンはとても優れた抗てんかん薬ですがこれを素早く増量することは出来ません。なので急性期いきなりラモトリギンを導入するというプラクティスは通常一般的ではないです。
6:費用
・これは社会的なサポートとの関係も深いです。
薬物の作用機序
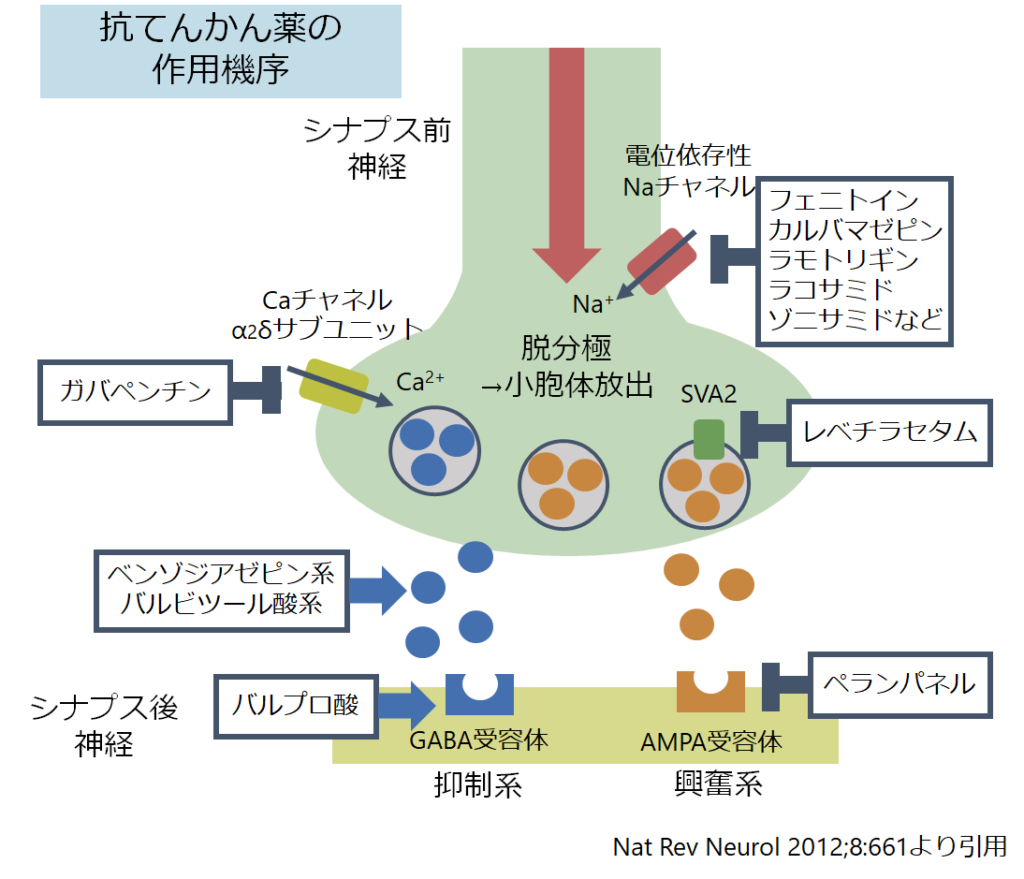
各薬剤に関して(各論)
以下に各薬剤の記事リンクを貼っていますので、もしよければご参照ください。
レベチラセタム
ラコサミド
ラモトリギン
バルプロ酸
ペランパネル
カルバマゼピン
フェニトイン
トピラマート
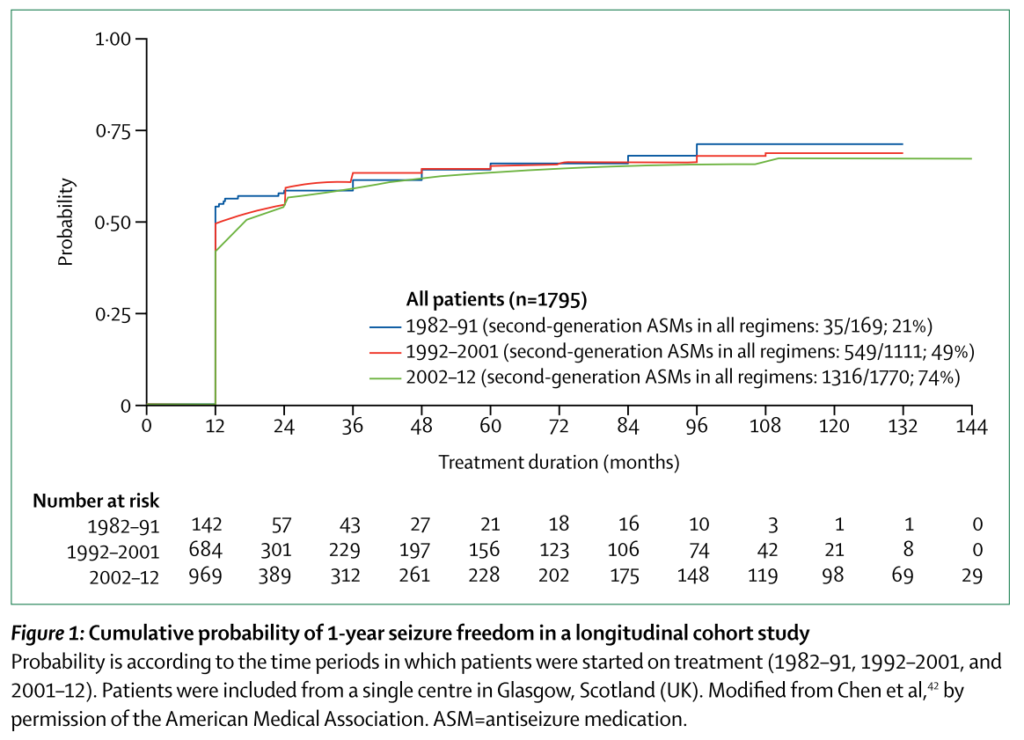
*参考:新規抗発作薬は旧薬剤と比較して発作抑制効果が高いのか? ”30 years of second-generation antiseizure medications: impact and future perspectives” Lancet Neurol 2020; 19: 544–56.
・結論:発作抑制効果は変わらない(新規抗発作薬が優れている訳ではない)
*ここはよく勘違いされているため注意(発作抑制効果がある特定の薬剤が突出して優れている訳ではない)
・新規の抗発作薬は副作用や相互作用による薬剤の継続性、妊婦や高齢者への使いやすさが旧薬剤と異なる点として重要である。
*1989年以降の薬剤を2nd-generationと表現
*余談:「新規抗てんかん薬」という言葉について
・私(管理人)は新規抗てんかん薬という表現を抗てんかん薬選択の議論であまり使わないようにしています(患者さんへの説明で使用することはありますが、抗てんかん薬選択の議論では使用しないようにしています)。
・理由は「新規か?そうでないか?」という議論は論点がずれてしまうことが多く、「この患者さんではどの薬剤が望ましいか?」という純粋なフラットな議論にならない場合が多いからです。つまり「そんな新規の高い薬剤ばっかり使って」という意見がたまに出ることあがるのですが、これは何にも意味がありません。「その患者さんにとって例え高い薬剤であったとしても発作型や副作用、患者背景など総合してどの薬剤を選ぶべきか?」が話し合うべき内容なのです。確かに「何も考えずにレベチラセタムを選択する」というのは良くないプラクティスですが、きちんとしたlogicに基づいてレベチラセタムを選択したのであればそれは何も責められることではありません。そのためには本記事で記載した考慮する点・原則を意識して各項目ごとに検討する論理的な議論をしたいところです。目的と手段を混同しないようにしたいです。
参考文献
・「てんかん専門医ガイドブック」改訂第2版 編集:日本てんかん学会 てんかん学習においてとても素晴らしい教科書です。


