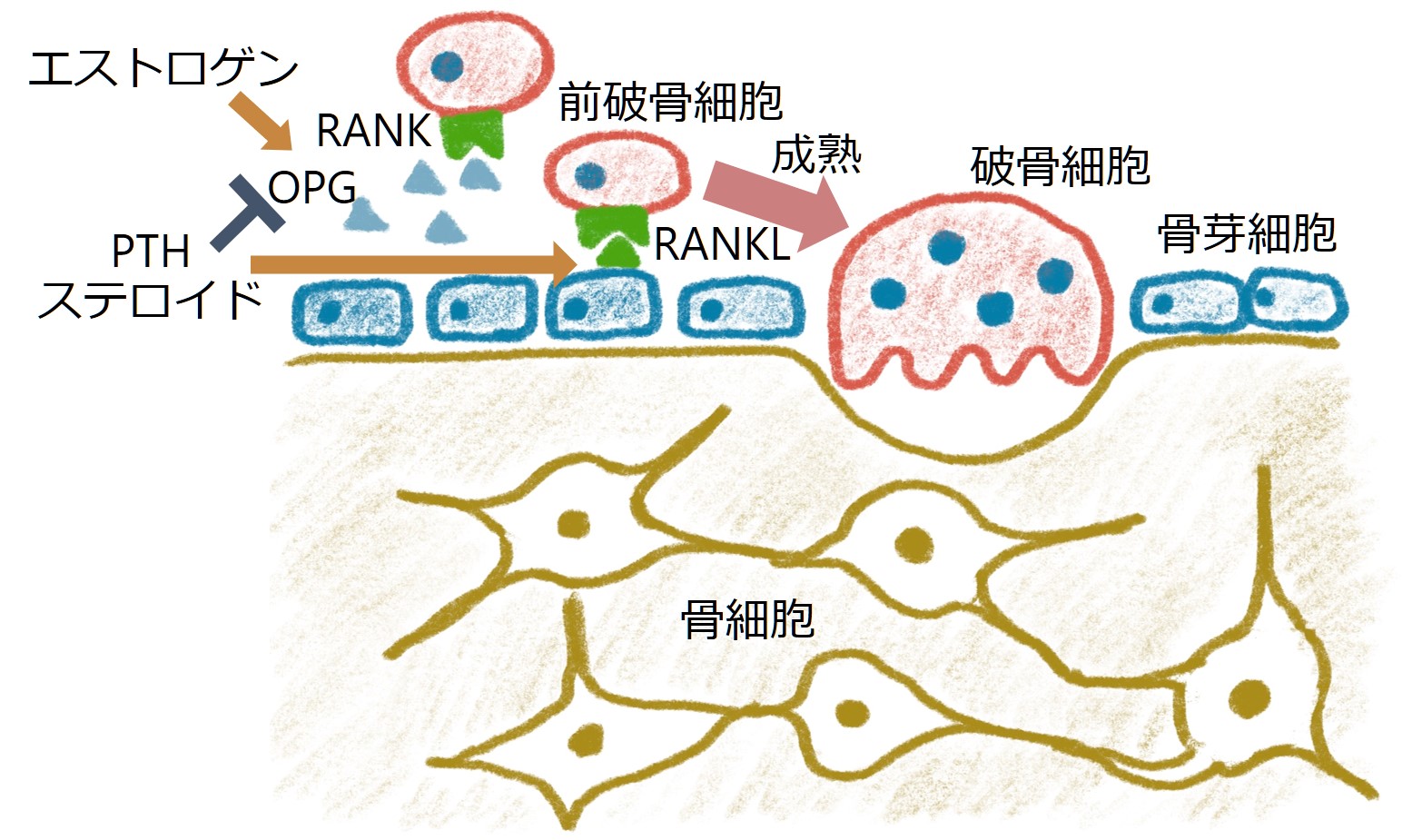
1:分類
■解剖からの分類
・腎盂腎炎、急性巣状細菌性腎炎(AFBN: acute focal bacterial nephritis)、腎膿瘍
・膀胱炎
・尿道炎
・男性:前立腺炎、精巣上体炎
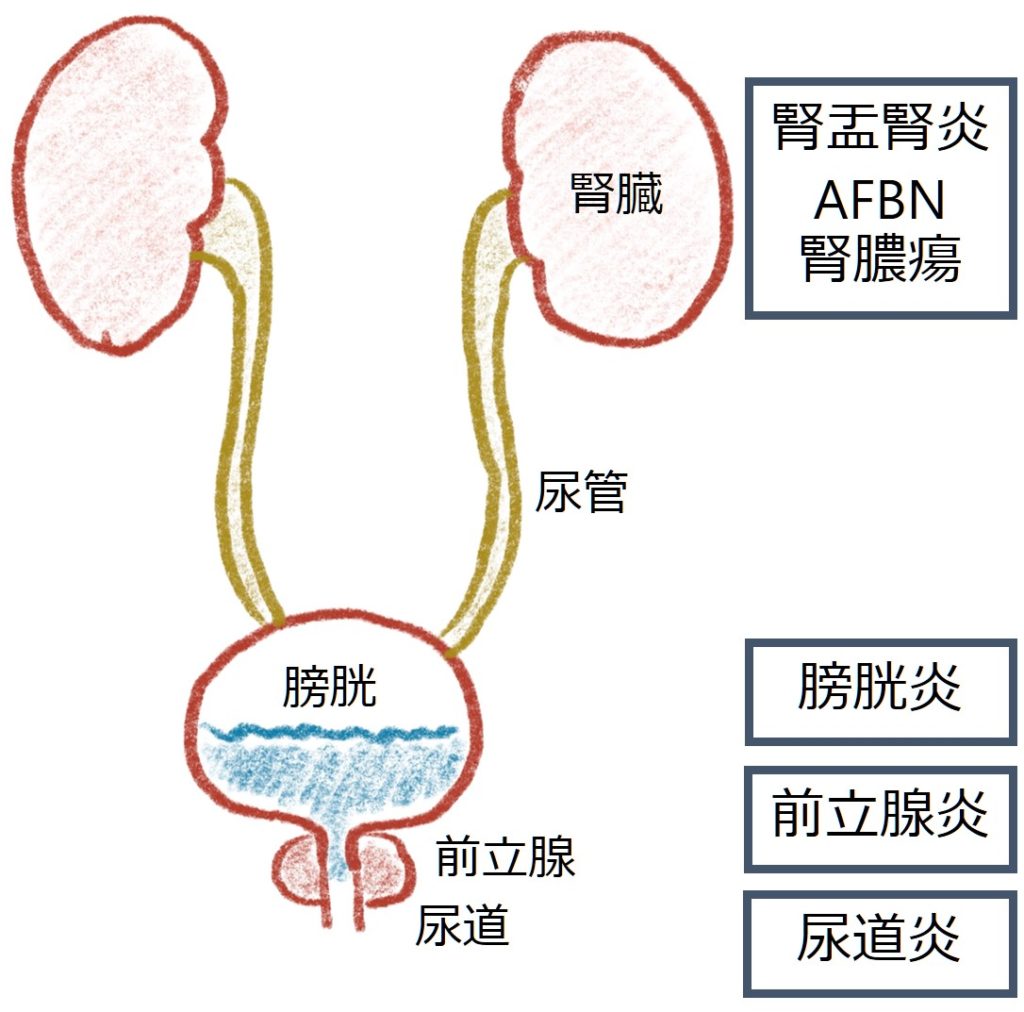
「尿路感染症」というのはあくまで総称なので、必ずどの解剖部位の何菌による感染症なのか?をカルテに記載するようにしたいです(例えば「大腸菌による腎盂腎炎」)。総称はARDSとかもそうですが、便利な言葉でついつい使いたくなってしまいますが、必ずその原因を詰める必要があるので(ARDSも「肺炎球菌性肺炎によるARDS」というように具体化します)、必ず解剖的責任病巣を具体的に記載するようします。
腎盂腎炎、AFBN、腎膿瘍はそれぞれ別の病態ではなく、同じ病態の線の上に乗った連続した病態です。

■背景の尿路解剖・機能に異常があるかどか?
1:単純性(尿路の解剖・機能異常なし)→若い女性(妊婦以外)
2:複雑性(尿路の解剖・機能異常あり)*男性は全例複雑性として扱う
・先天性解剖学的異常・前立腺肥大症・腫瘍・尿路結石・異物・神経因性膀胱など
男性は基本全例複雑性尿路感染症として扱います。男性は60才ごろを境に急激に尿路感染症が増え(55歳以下は0.9-2.4人/1000人、85歳以上は7.7人/1000人)、これは前立腺肥大を代表とする尿路の解剖学的な異常が増えることが原因です。
■リスク
・尿路感染症の既往
・sexual activity→問診にて性交時痛も確認する
・解剖学的異常
・排尿障害
・妊娠・糖尿病、慢性腎疾患、免疫抑制状態
・職業、習慣(なかなかトイレに行けない仕事)
以上が尿路感染症全般でのリスクになります。問診では関らず確認するようにします。
2:原因菌
市中発症:E.coli(最多・女性では尿路感染症全体75-95%)・Klebsiella pneumoniae・Proteus mirabilis・Enterococcus faecalis・Staphylococcus saprophyticus
院内発症:Serratia・Pseudomonas・Acinetbacter・Citrobacter・Enterobacter(いわゆる”SPACE”)・耐性菌
女性の再発性膀胱炎の場合は、再発のときの菌は2/3の確率で初回感染と同じ菌種であったとされ、腸内に同じ菌が居続けて再感染をきたすことが想定されています。
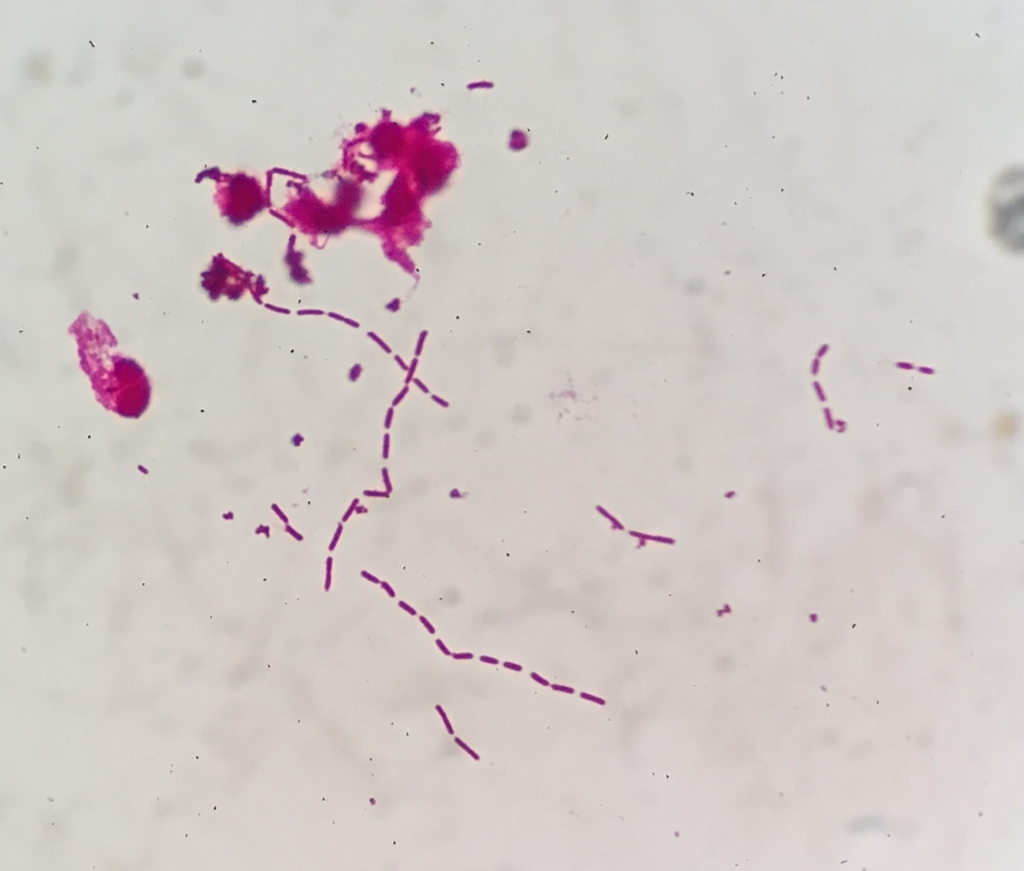
大腸菌グラム染色:GNR middle(自験例)
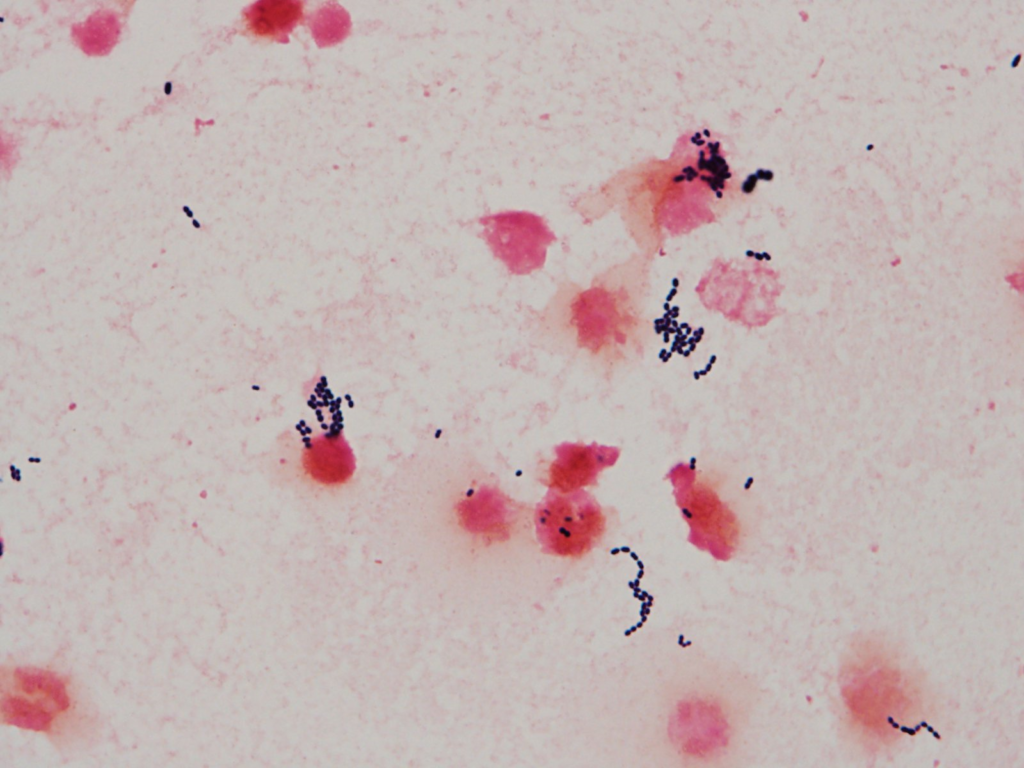
Enterococcus faecalis グラム染色:GPC chain(自験例)
■特殊な場合
1:Straphylococcus aureus, Candidaが尿グラム染色・尿培養で確認された場合
・基本的には上行性の尿路感染症の原因とはならない
・colonizationであり治療適応とはならない
・菌血症に伴い二次的に検出される可能性あり(血行性)→膿瘍形成、IEなどの血流感染症を念頭に置く
2:複数菌種が検出される場合:異物・腸管との交通(膀胱腸婁:憩室炎、大腸癌、クローン病などで生じる)
3:GPRが検出される場合→女性:Lactobacillus 、男性:contamination
3:症状・身体所見
■症状
気道症状も上気道症状と下気道症状を分けるように、尿路症状も上部尿路症状と下部尿路症状に分けることが必要です。
下部尿路症状
排尿時痛・頻尿・残尿感・尿意切迫感・恥骨上部の圧痛・下腹部痛・血尿
*腹痛、嘔気、嘔吐、下痢:高齢者では下痢症状を呈することもある
上部尿路症状
嘔気、嘔吐*高齢者の嘔吐では必ず鑑別に入れるべきである(嘔気が先行する場合が多い)・発熱、倦怠感・背部痛・側腹部痛(腹痛を主訴とする場合もある)
腎盂腎炎で嘔気が起こる機序は、こちらも参照ください。
■身体所見
・CVA tenderness (costovertebral angel tenderness)
圧迫→指先でタッピング→こぶしでノッキングの順番で段階的に強度を強くしていきます。脊柱の問題でも疼痛が出てしまうため、以下の腎双手診と合わせて解釈します。
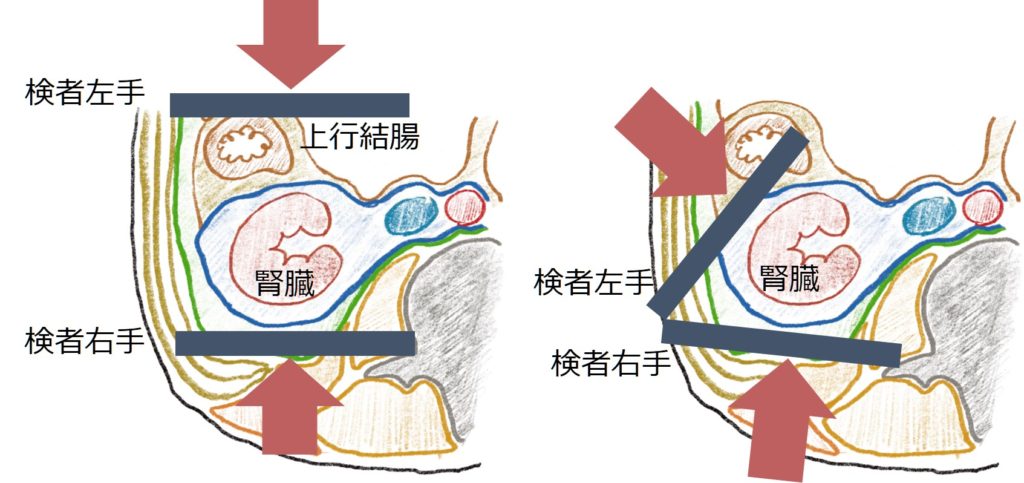
・腎双手診 *高齢者の腎盂腎炎で唯一の身体所見となる場合ある
これも私が習った方法ですが、上下に挟むように圧迫すると上行結腸が邪魔なので(下図左)、腎臓を楔型にはさむように(下図右)圧迫するのが良いと思います。CVA tendernessだけでなく、必ず腎双手診もやるようにしましょう。
・直腸診
男性の尿路感染症を疑う場合、もしくは男性の熱源不明の発熱の場合は必ず施行することが必要です。
4:検査
■尿検査
・白血球:高比重、尿糖にて定性では偽陰性あり注意
・亜硝酸塩:腸内細菌科により産生、産生されるまでに4時間前後かかる
注意点
*Enterococcus, Pseudomonas, Neisseria, S.saprophyticusなどでは産生されない
*亜硝酸塩は感染を示唆するのではなく、単に菌が存在していることを意味しているに過ぎない
・Gram染色細菌尿=10の5乗CFU/ml以上(遠心せずに強拡大にて1視野に1細菌)
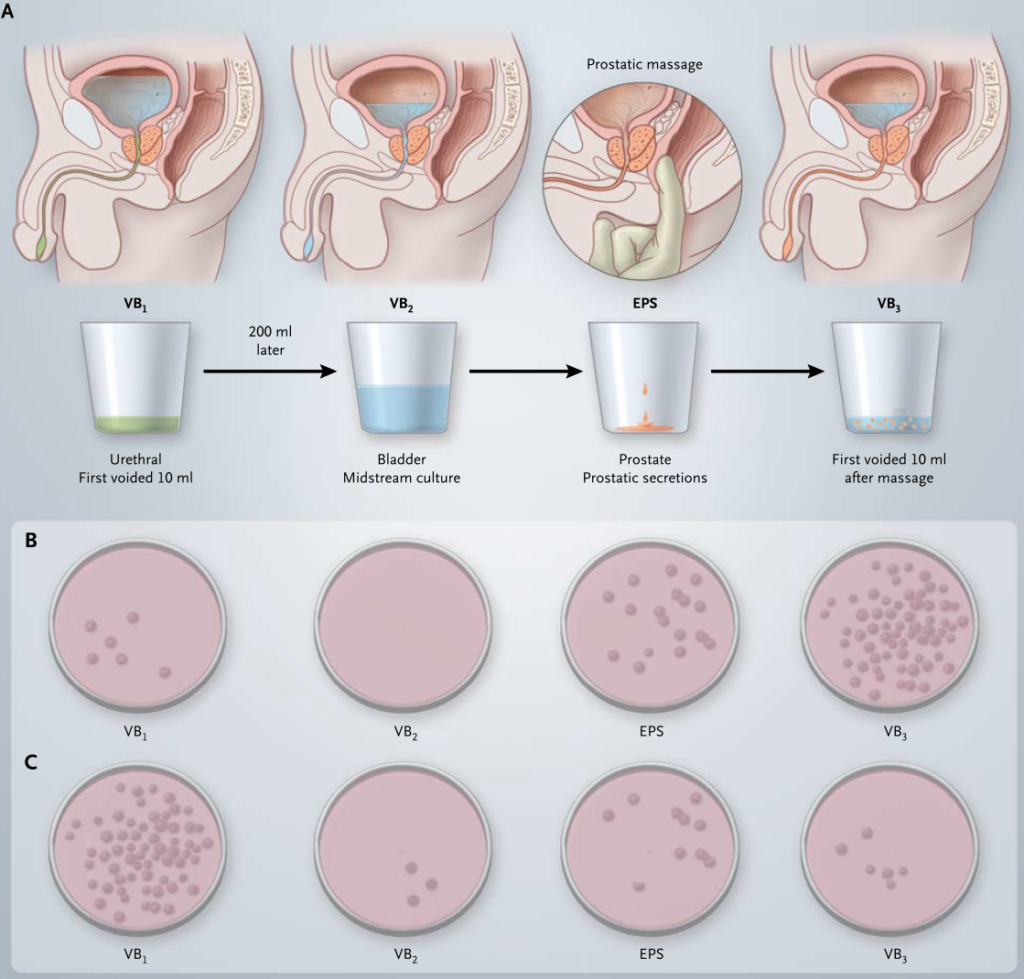
*前立腺炎の診断をする場合:前立腺マッサージ前後で尿検体を取り、菌量を比較する方法が提唱されています。
■画像評価
画像検査で注意するべき点は、画像で尿路感染症かどうかは診断することは出来ないという点です。高齢者の発熱で、原因が特定しきれず画像検査をする場合があるかもしれませんが、その時に画像検査で尿路感染と診断することは止めましょう。画像検査を行う意義は閉塞機転がないか?と膿瘍形成がないか?の2点になります。
・腹部エコー:閉塞機転がないかどうかの評価として簡便に行うことが出来良いです。個人的には尿路感染症診断時に全例行う方がよいと考えています。
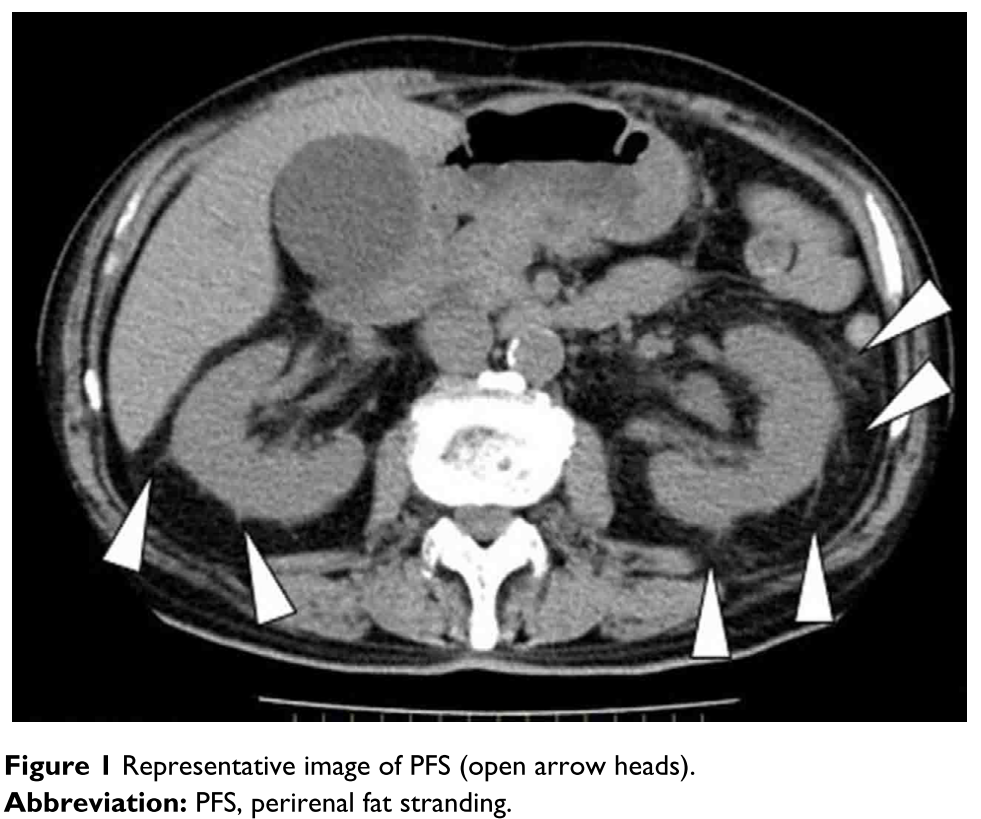
・造影CT検査:腎盂腎炎で楔状のLDA(low density area)腎被膜、周囲脂肪式濃度の上昇といった所見がありますが、あくまで診断の補助に過ぎない(画像で尿路感染は診断できない)ことに注意したいです。特に周囲脂肪式濃度上昇は偽陽性が高齢者では多いことに注意です。(International Journal of General Medicine 2017;10:137より引用)。また腎盂腎炎が両側性のことは極めてまれであり腎周囲の脂肪式濃度上昇が両側性の場合は診断的な価値をほとんど持たなず、AKIや敗血症でも同様の所見を呈することがあるため注意です。
閉塞起点の評価は腹部エコーで十分な場合が多いので、造影CT検査は膿瘍検出目的に実施します。抗菌薬治療開始後3日経過しても解熱しない、受診までの病歴が長いなど膿瘍形成の可能性がある場合に実施を検討します。
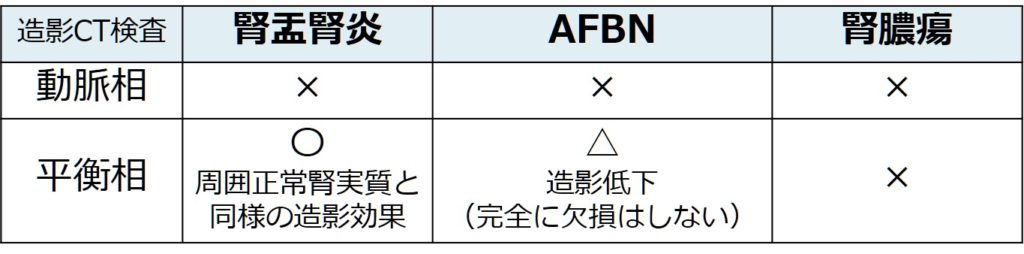
腎盂腎炎、AFBN、腎膿瘍は同じ病態の上にある概念ですが、造影CTで区別すると以下の様になります。平衡相だけの造影CT検査では楔状の造影欠損を指摘できないため、動脈相を含めた造影CT検査が必要です。腎盂腎炎は動脈相で造影欠損を認めますが、平衡相では周囲の正常な腎実質と同様の造影効果です。AFBNは腎盂腎炎と同様動脈相では造影欠損を認め、平衡相では造影効果の低下を認めますが完全な造影欠損ではありません。腎膿瘍では膿瘍内が液状化することで液体に近いCT値になるため、動脈相・平衡相いずれでも造影欠損であり、単純CTでもCT値が周囲の正常腎実質と比較して低下する場合があります。
*後腹膜腎周囲の解剖
腎周囲脂肪織の話がCTのところででたので、腎臓周囲の解剖を簡単におさらいします。腎臓の周囲には腎筋膜(Gerota筋膜)という膜があり、後腹膜は前傍腎腔・腎周囲腔・後傍腎腔の3つの分けることが出来ます。
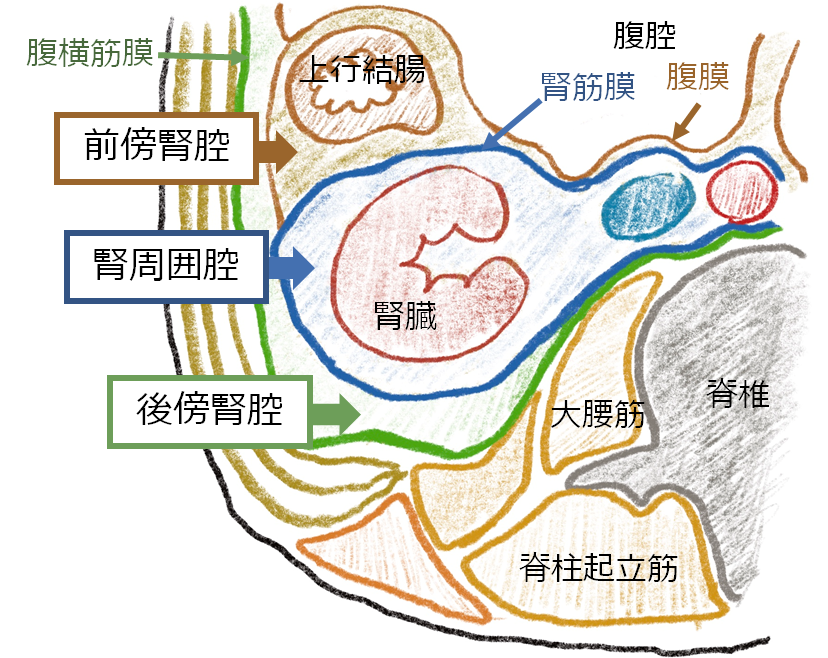
5:診断
基本的には「対応する臓器の尿路症状」+「尿所見での細菌・白血球」+「他疾患の除外」により診断します。絶対的な診断基準がある訳ではない点と、他疾患の除外が必要なので総合的な発熱へのアプローチが必要な点、尿所見で無症候性細菌尿の可能性がある点などから尿路感染症の診断は極めて難しいです。発熱+細菌尿→尿路感染症という単純なものではありません。
明瞭なCVA tenderness, 腎双手診での圧痛といった所見があれば話は簡単ですが、実際にははっきりしない場合も多いです。その場合には他疾患の除外のもとに成り立つため、肺炎はないか?胆嚢炎はないか?皮膚軟部組織感染症の可能性はないか?といった発熱へ対する総合力が求められることが尿路感染症の難しさです。
尿に細菌や白血球がいれば良い訳ではないというのは「無症候性細菌」と「無症候性膿尿」の場合があるからです。以下で簡単にそれぞれまとめます。
■無症候性細菌尿
頻度
女性 健康若年(1-5%)・妊婦(1.9-9.5%)・高齢(25-50%)・糖尿病(10.8-16%)
男性 若年(ほとんどない→ある場合には解剖学的な異常を考える)・高齢者(15-40%)・糖尿病(0.7–11%)
治療適応となる場合(基本的に無症候性細菌は治療適応がないですが)
1:妊婦
妊娠中の無症候性細菌尿は高確率で尿路感染症へ移行する(低出生体重児、早産のriskになるため治療介入する)
2:泌尿器術前手技
菌血症になるriskがあるため
3:小児
無症候性細菌尿は高齢者でとても多いです。これが高齢者での尿路感染症の診断を難しくしている要因の一つです。亜硝酸、pHなどの尿検査所見で感染か?非感染か?を区別することは出来ません。過去の尿検査のデータがある場合は、今回の細菌尿・膿尿が新規のものかどうか?ということは1つ参考所見になると思います。無症候性細菌尿は基本的に治療適応ではありませんが(ただ菌がそこにいるだけ colonizationであり、感染症 infectionではないと判断)、治療適応となる場合が上記の3つあるため把握しておきたいです。
■無菌性膿尿 sterile pyuria
定義:尿沈渣にてWBC5個以上/HPF
原因
1:抗菌薬のpartial treatment(菌だけ消えて炎症が残存している状態)
2:細菌以外の原因による尿路感染症
・腎、尿路結核(肺外結核の中では頻度が多いため注意)
・急性尿道炎(Chlamydia, Herpes)
・間質性腎炎、間質性膀胱炎
3:尿路周囲の感染症
・虫垂炎・腸腰筋膿瘍・婦人科感染症(PID)
尿路感染症を疑う症状を呈している状況で無症候性膿尿を呈している患者さんでは1:抗菌薬暴露(前医からの診療情報提供を確認・頻度としては最も多い)、2:STD(Chlamydia, Herpes)・男性は精巣上体炎・尿道炎、女性はPID・尿道炎・膣炎の可能性の2点をまず考慮します。尿路結核は肺外結核のなかでは頻度として多いので注意が必要です。
6:治療
閉塞起点の解除+適切な抗菌薬選択が治療の柱です。
1:閉塞起点がある場合は解除(特に結石性腎盂腎炎)
2:抗菌薬治療 Gram染色・培養結果に基づいて判断する
■治療のメルクマール
尿gram染色、発熱(72hr前後で解熱)、全身状態、局所症状(背部痛、身体所見)
感染症診療では、治療のメルクマールは臓器特異的なもので追うことが鉄則です。腎盂腎炎の場合は背部痛やCVA tenderness, 腎双手診、膀胱炎の場合は排尿時痛の症状などで追うほか、入院中の場合は尿中グラム染色で菌が消失したかを確認することが重要です。72時間以上解熱しない場合は膿瘍形成の可能性も考慮する必要があります。
腎盂腎炎では最初72時間くらいは熱が上がったり下がったりすることが典型的です。ここで熱がまた上がったから抗菌薬が効いていないと判断するのは間違いで、全身状態と合わせて判断する必要があります。以下に自験例E.coliによる急性腎盂腎炎患者さんの入院後熱型(青色グラフが体温と対応)を載せます。
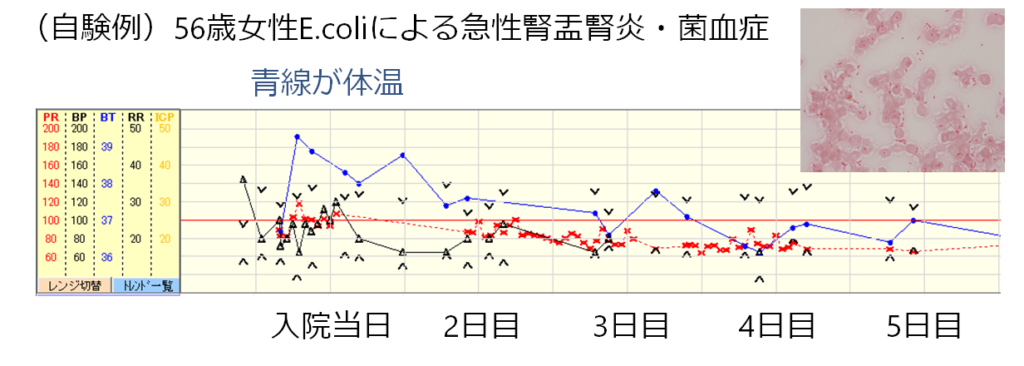
■膀胱炎の場合
膀胱炎はもちろん腎盂腎炎へと伸展することもありますが、基本的には重篤な病態へ伸展することはまれで治療目標は対症療法です。このため抗菌薬を使用しない方法もありますが、以下では抗菌薬を使用する場合に関して説明します。
私は尿グラム染色でGNR middleとWBCが見え、膀胱炎とした場合は、基本的にAMPC処方で治療をしています。GNR middleの大腸菌が圧倒的に原因菌として多いですが、AMPC感受性は市中の60%程度なので、40%で治療が失敗するかというと臨床上はこれで失敗したことはありません。AMPCは腎排泄なので尿中抗菌薬濃度が高いことが原因かもしれませんが、あくまでも私見です。ST合剤を膀胱炎の治療として推奨している本も多いので、自分にあったやり方をみつけていただくのがよいと思います。ただキノロン系は耐性を増やすだけなので避けるべきと思います。
(処方例)AMPC 500mg 3T3x 5~7日間治療
*65才以上、糖尿病、1週間以上持続する症状、避妊具が入っている場合、妊婦では7days治療する
■急性腎盂腎炎の場合
市中の場合は尿グラム染色でGNR middleが見えた場合は大腸菌の可能性を考慮して第2世代セフェム(CTM:セフォチアム)、もしくは第1世代セフェム(CEZ:セファゾリン)点滴を選択します。私は第1世代セフェムはMSSA(黄色ブドウ球菌)用として貴重な薬剤なので温存する精神のもと第2世代セフェムを使用しています。これもかなり施設や医師ごとに考え方が色々だと思うので正解が1つなわけではありません。
第3世代セフェムを最初から使用する施設もあると思いますが、これはEnterobacter, Citrobacterなどのカバーも考慮してのことで院内のGNR middleによる腎盂腎炎では考慮してよいと思います(EnterobacterなどのGNR middleとE.coliのGNR middleをグラム染色上で形態的に見極めることは不可能です)。院内の場合はP.aeruginosaの関与の可能性も考え、GNR smallを認めた場合はCAZ(セフタジジム)などへの変更を検討します。過去にESBL産生菌の検出がある場合はCMZ(セフメタゾール)もしくは菌血症に至っている場合はカルバペネムの使用を検討します。
(処方例)CTM 2g q8hr *抗菌薬選択はGram染色・培養結果によって判断
治療期間:菌血症の場合14日間点滴
■急性前立腺炎の場合
抗菌薬選択は腎盂腎炎に準じます。前立腺への移行性が問題になりますが、β-lactum系の抗菌薬でも炎症が存在すれば前立腺へは移行するため、必ずしもquinolone/STである必要性はありません。
治療期間:14日以上 *泌尿器科にコンサルテーション考慮
7:予防
治療が終わったらおしまいではなく、再発予防のための生活指導が重要です。特に若い患者さんは再発予防を結構気にされていることが多いので、以下の点をしっかり指導しましょう。
・解剖学的な問題がある場合には泌尿器科に相談
・性行為後に排尿する
・十分な水分摂取・排尿を我慢しない
・排便時の清拭は「前→後ろ」へ(女性の場合)
以上尿路感染症に関してまとめさせていただきました。尿路感染症は日常臨床で診ない日はないくらいcommonな疾患ですが、診断が難しくなかなか悩ましいです。また治療法、治療期間に関しても決まったものはなく医師、施設ごとにかなり考え方が違います。個人的には絶対にこのやり方でないといけないという基準はなく、正しい知識に基づいたロジックを持っていれば問題ないと思います。
参考文献
・N Engl J Med 2015;372:1048:Sterile pyuriaのreview こんなテーマでもreviewになってしまうんですね
・N Engl J Med 2012;366:1028:Uncomplicated UTIのreview
・N Engl J Med 2016;374:562:高齢男性のUTIに特化してreview