1:Na排泄と作用部位
利尿薬は尿細管でのNa再吸収を阻害することで、尿中Na排泄量を増加させ、体液量(正確には細胞外液量)を減少させる働きがあります。なぜNa量を調節するのかというと、Na量は細胞外液量と対応しているからです。これは水代謝のところでも話ましたが、再度体裁します(詳細はこちらをご参照ください)。
Naは血管壁を挟んで血管内と間質を自由に行き来することが出来ますが、細胞膜を挟んで細胞内と間質を自由に行き来することは出来ません。このため、Naは細胞外液(血液+間質液)に分布し、細胞膜内外の浸透圧を規定します(下図参照)。
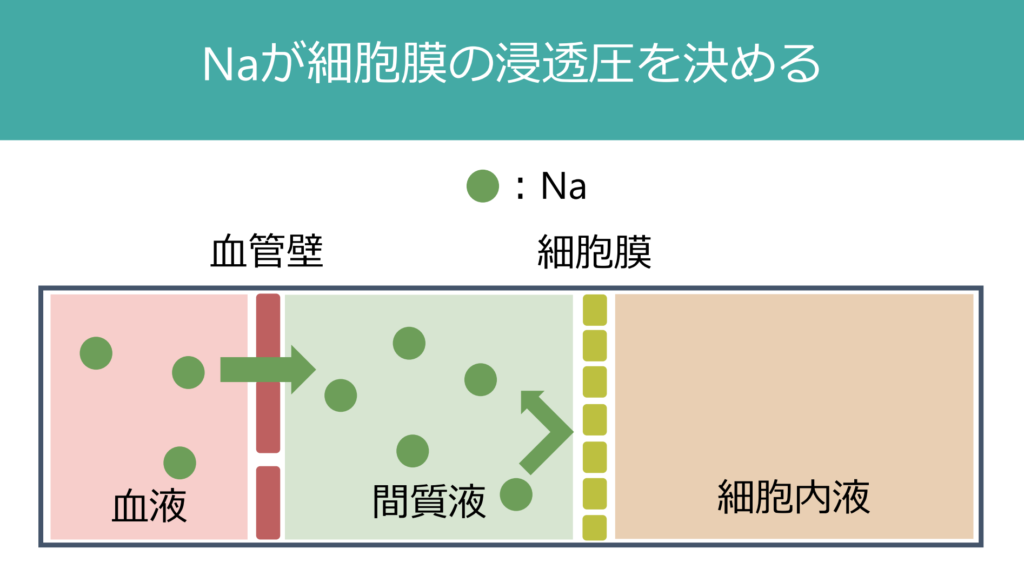
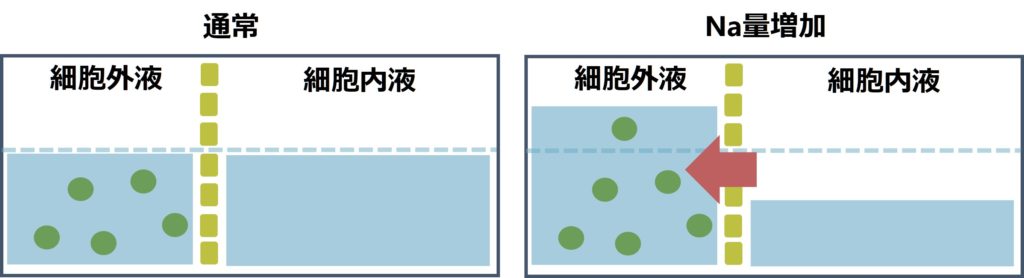
では体にNaを負荷するとどうなるでしょうか?Naは細胞外に分布し、細胞内外の浸透圧を規定するため、細胞外の浸透圧が上昇し、細胞内液から水が細胞外へ移動します。このため、結果細胞外液量が増加します。つまり、
・Naは細胞外に分布する
・Naは細胞内外の浸透圧を規定するため、細胞内の水は細胞外へ→結果細胞外液量増加 (下図)
となります。このようにNaと水はセットで移動するため、Na量は細胞外液量と対応します(”Where salt goes, Water follows”)。
つまり尿へNaを排泄することによって体液中のNa量つまり細胞外液量を調節することができます。これが利尿薬の原理です。
次に利尿薬がどのようにNa再吸収を阻害するか?を知るため、「生理的に尿細管でNa再吸収を行う場所がどこなのか?」を確認します。
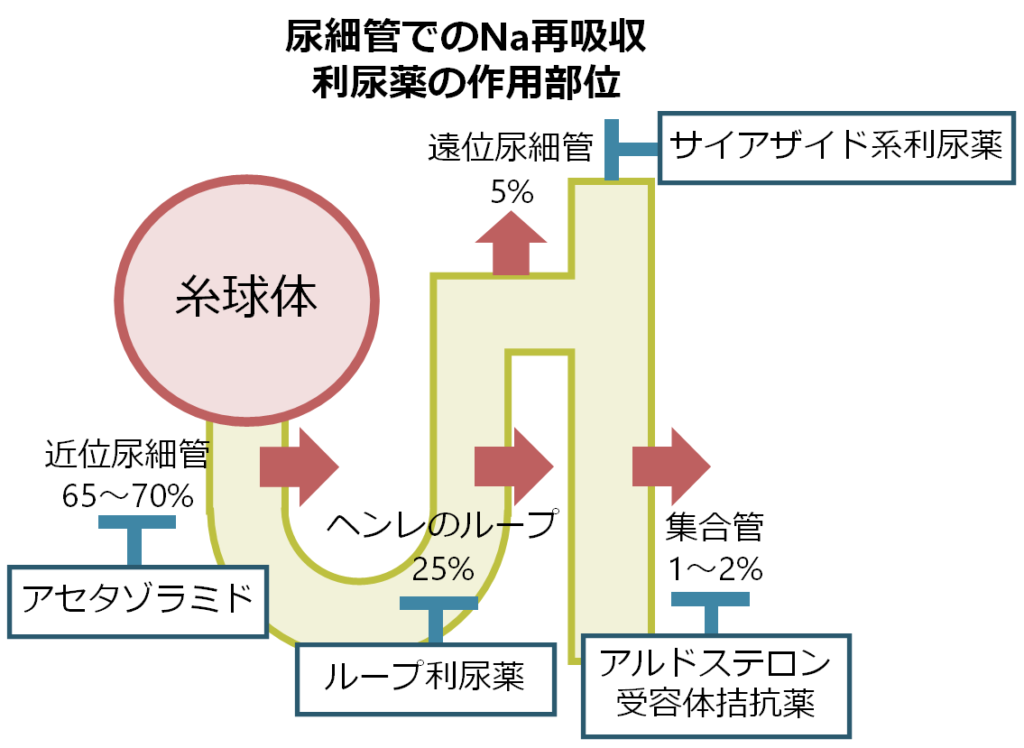
上図のように近位尿細管で最も多くNaを再吸収(全体の65~70%)しているので、近位尿細管でのNa再吸収を阻害すればNa排泄量を最も効率よく増やせるのではないか?と思うかもしれませんが実際には違います。それは、近位尿細管でNa再吸収を阻害してもそれよりも遠位の尿細管にNaが多く流入することで、遠位の尿細管での再吸収量が多くなり(流量依存的に再吸収するため)、Na排泄の効果を相殺してしまうためです。遠位の尿細管は近位の尿細管が頑張らなかった場合に、自分が代わりに頑張ってNaを再吸収してしまうのです。実際近位尿細管を阻害する利尿薬は利尿効果(Na排泄)を目的とするよりも、重炭酸イオンの排泄効果が主体です。
よって近位尿細管よりも遠位の尿細管でNa再吸収を阻害すると利尿効果(Na排泄)が得られます。実際にはヘンレの上行脚を阻害するループ利尿薬が最も効果を発揮します。これはヘンレの上行脚がNa再吸収量が近位尿細管以降では最も強い多いことと、集合管、遠位尿細管と比較すると流量依存度が低いためと考えられています。
まとめ
・利尿効果(Na排泄):ループ利尿薬>サイアザイド利尿薬>アルドステロン拮抗薬
・近位尿細管を阻害する利尿薬は利尿効果よりも重炭酸イオンの排泄効果
2:利尿薬の作用機序・薬理動態
■作用機序
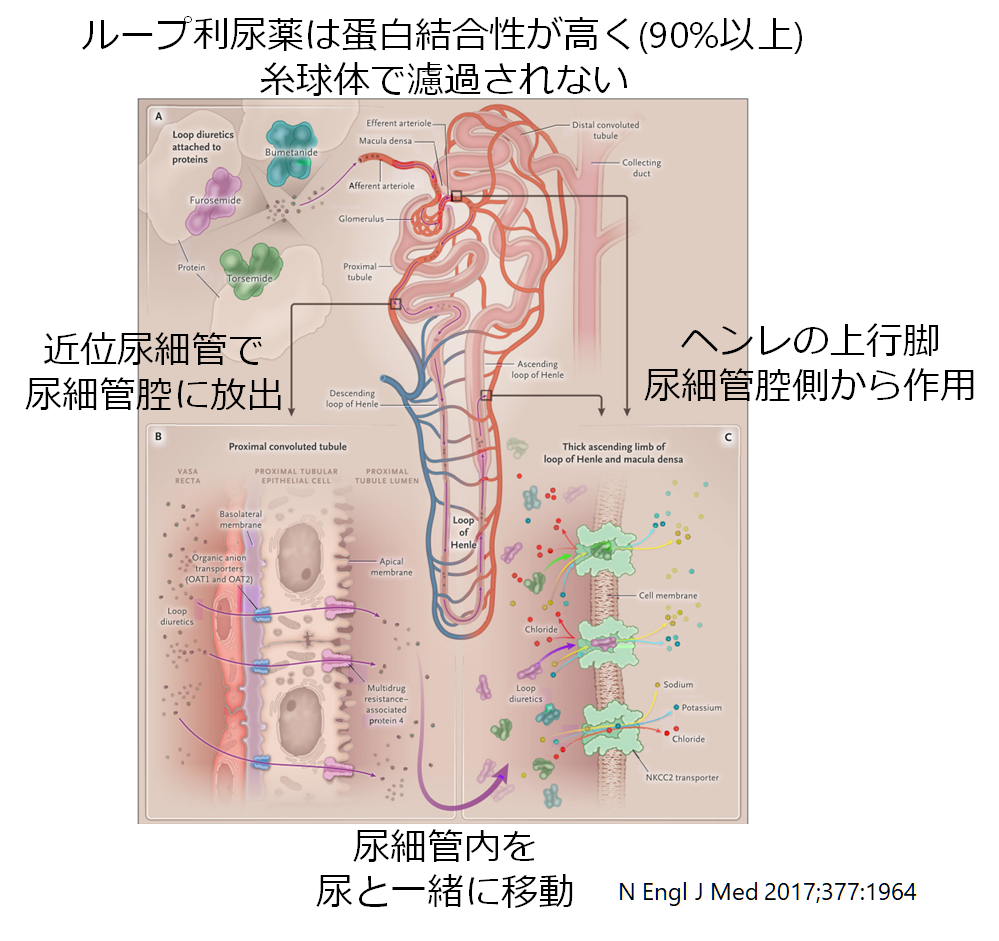
ここではループ利尿薬を例にとって、利尿薬がどのように尿細管に作用するかを解説います。ループ利尿薬は蛋白結合性が高く血中の90%以上は蛋白に結合しています(サイアザイド利尿薬も同様です)。このようにタンパク質と結合していると、糸球体濾過で濾過をされません(アルブミンが糸球体で濾過されないため)。では尿細管はどのようにして尿細管にたどり着くのでしょうか?
利尿薬は輸入細動脈から近位尿細管の間質へ運ばれ、近位尿細管のOAT(organic anion transporter)で尿細管の管腔側に放出されます。そして尿細管内を尿と一緒に流れて旅をして、目的の部位(ループ利尿薬の場合はヘンレの上行脚)で尿細管腔側から作用します。
近位尿細管から尿細管内腔へ放出され、尿細管内腔面の受容体に作用して働くという点がポイントです(糸球体から直接濾過されて働くわけではない)。
■薬物動態
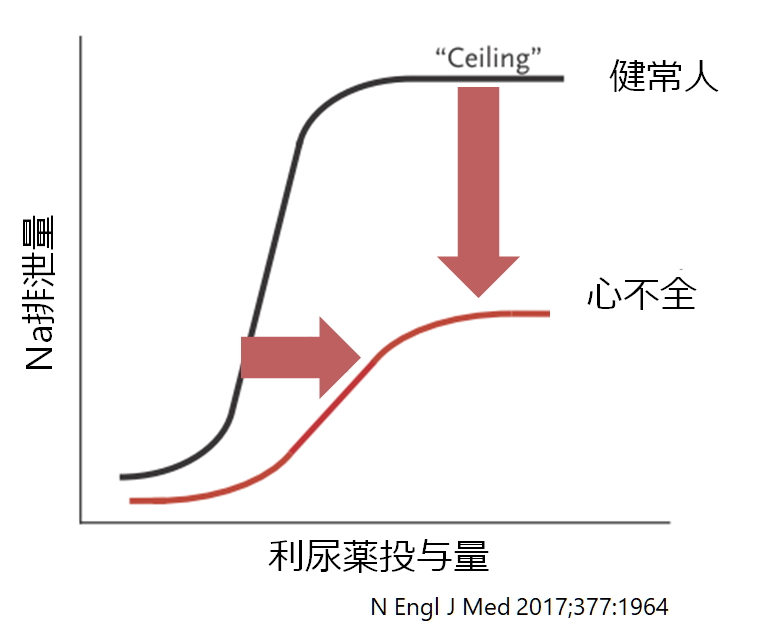
利尿薬の効果は容量依存性に増加していきますが、ある一定以上になると天井”ceiling”に達する(それ以上利尿薬を増量しても効果が変わらない)ことが知られています。この場合はそれ以上投与しても利尿効果はありません。
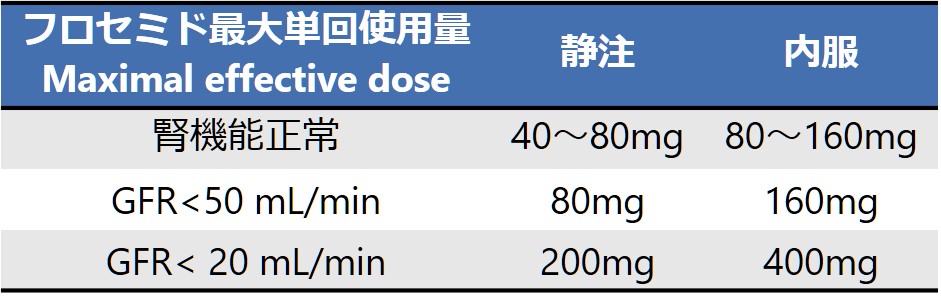
この”ceiling”に到達するのは腎機能正常の場合、ループ利尿薬のフロセミドの場合は静注で40~80mgとされています。これは腎機能によって異なり参考までに腎機能ごとの”ceiling” doseを載せます。腎機能障害がある場合はこのように単回投与での投与量を多くすることで対応します。
心不全患者では上図でグラフが右かつ下へシフトしているのが分かると思います(赤色のグラフが心不全の場合)。つまり、利尿効果を得るのに通常よりも多くの量が必要(グラフが右へシフト)、かつ最大利尿効果が通常よりも低い(グラフが下へシフト)ことが分かります。心不全のときのように単回投与で利尿効果に限界がある場合は複数回投与、もしくは持続投与を検討します。
持続投与の方法ですが、まずloading dose 20-40mgを静注し、それから腎機能に応じた持続投与量を点滴します(下図参照)。フロセミドのbolus投与と持続静注投与を比較した大規模RCTとして”DOSE study”がありますが(N Engl J Med 2011; 364:797)、両群のフロセミド投与量が違う、loadingをしていないなど色々問題点もあり、現時点では持続投与、bolus投与どちらの方が良いかははっきりとした結論は出ていません。

私は心不全患者で単回投与で反応性がわるい場合はさっさとフロセミド持続投与に切り替えて管理する場合が多かったです。
3:利尿薬抵抗性
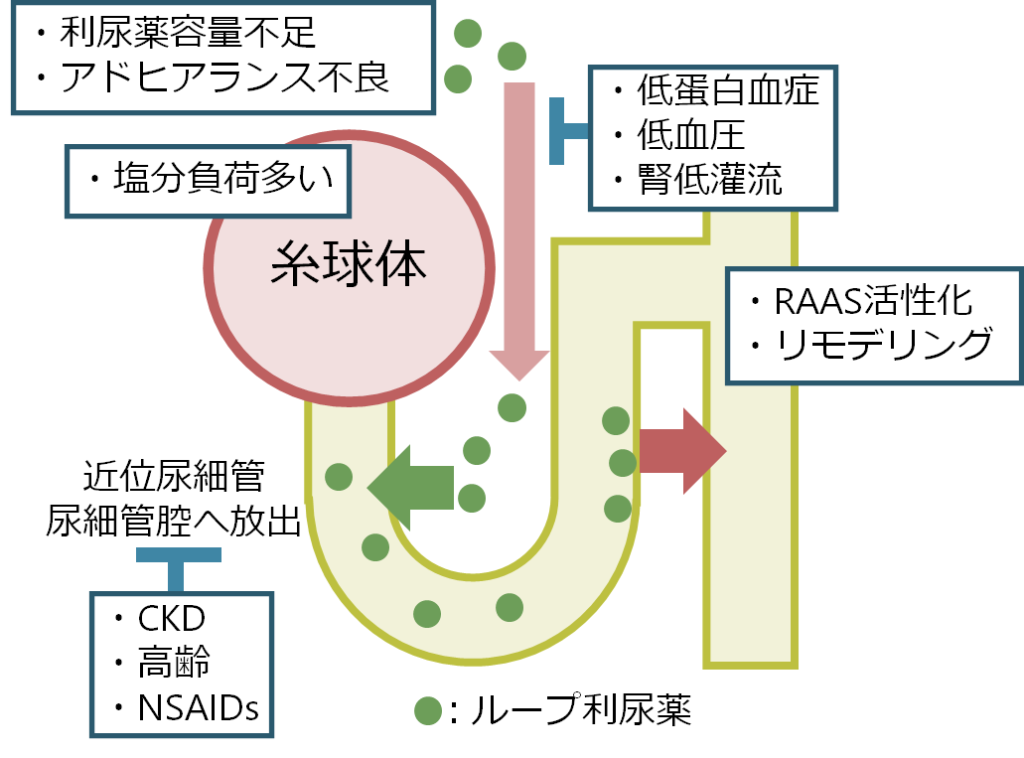
利尿薬はもちろん体液量過剰に対する治療なのですが、体にとってはNaを強制的に排泄するという非生理的な現象が起こっていることになります。このため、体はNa排泄を代償しようと(つまり何とかNaを体に保持しようと)様々な変化をみせます。これが利尿薬抵抗性につながる場合があります。代表的なものを下図にまとめます。
追加でいくつか解説します。
■RAASの活性化
利尿薬により有効循環血症量が減少すると、「容量調節」(volume regulation)が働き、体液を貯留する方向に働きます。具体的にはRAAS(レニン・アンジオテンシン・アルドステロン・システム)を活性化させることでNa再吸収を促しNa保持を使用とします。これは利尿薬とは逆の働きになります。安静臥床の方がRAASは活性化しにくいので(立位ではRAASが活性化するため)、無理のない範囲で安静臥床がすすめられます(DVTリスクもあるので総合的判断)。
■尿細管リモデリング
ループ利尿薬の場合ヘンレの上行脚でのNa再吸収を阻害しますが、それよりも遠位の尿細管(遠位尿細管・集合管)でのNa再吸収が代償的に促進されます。この状態が慢性的に続くと、遠位の尿細管により再吸収をすることができるような構造変化(リモデリング)が起こります(下図)。
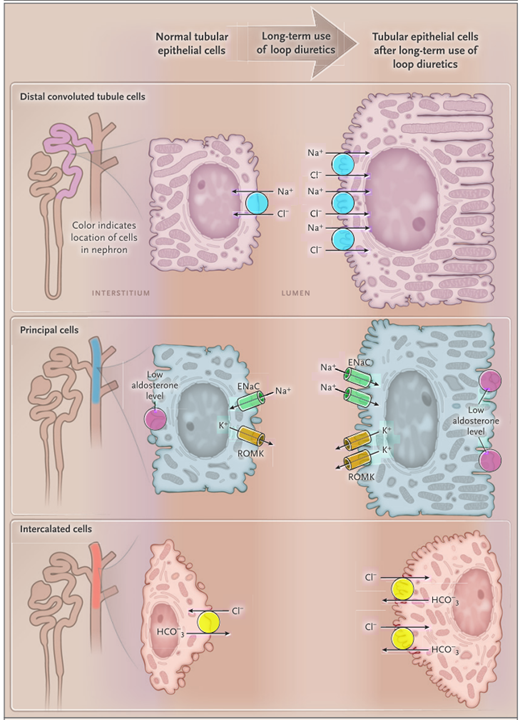
こうするといくらヘンレの上行脚でのNa再吸収を阻害しても遠位の尿細管がNaをより再吸収することで、全体の利尿効果が相殺されてしまいます。これを防ぐためには、遠位の尿細管を阻害する利尿薬を併用する方法”sequential nephron blockade”をする場合があります。例えばループ利尿薬にサイアザイド利尿薬を併用するような方法です。実際利尿効果はありますが、その分副作用としての低K血症もより助長されてしまうため、K値に注意しながら管理をします。
4:各薬剤の解説
ループ利尿薬
・作用機序
血液中で蛋白に結合し(90%以上)、糸球体では濾過されず、近位尿細管で尿細管管腔へ放出され、尿細管内腔側からヘンレの上行脚でNKCC transporterを阻害します。このNKCC1(SLC12A2)は腎臓尿細管だけではなく全身に発現しており、
・耳:ループ利尿薬での難聴の理由かもしれない
・血管平滑筋:経静脈投与いより血管拡張を引き起こす
・輸入細動脈、macula densa:レニン分泌刺激、RAAS活性化
といった全身への影響があります。
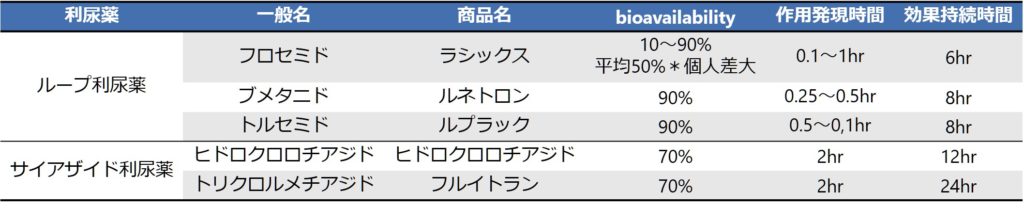
・bioavailability
フロセミドはbioavailabilityは平均で50%程度とされていますが、実際には10~90%と個人差が大きいです。一般的にフロセミドを静注から内服に切り替える際に投与量を2倍にすることが多いですが(例えば静注20mgの場合は内服40mg)、これはあくまで平均のbioavailability=50%に基づいた推測であって、実際にはbioabailabilityにかなり幅があるので効果をみながらその患者さんにあった投与量を調節する必要があります。このため体液量をきちんと戻すまでの急性期治療はきちんと効果の期待ができる静注で行い、維持する場合に内服へ切り替えるのが原則です。
フロセミド以外のループ利尿薬はbioavailabilityが良いですが、実際にはどの薬も十分量使用していればループ利尿薬の間での効果の差はありません。フロセミド十分量で効果がない場合ブメタニドやトルセミドに薬を変更することに臨床的な意味はありません。
・作用発現時間/効果持続時間
ループ利尿薬の作用持続時間はフロセミドは6時間(商品名のラシックス®は” last six hours”を略して”lasix”)で、その他も8時間程度なので長時間作用型の薬はなく、十分な利尿効果を得るためには1日2-3回投与が必要となります。
サイアザイド系利尿薬
・作用時間
一般的に長いため1日1回投与が可能です。まれに、連日ではなく週に2回投与という使用方法もあります。
・なぜサイアザイド利尿薬は低Na血症がループ利尿薬よりも起こりやすいか?
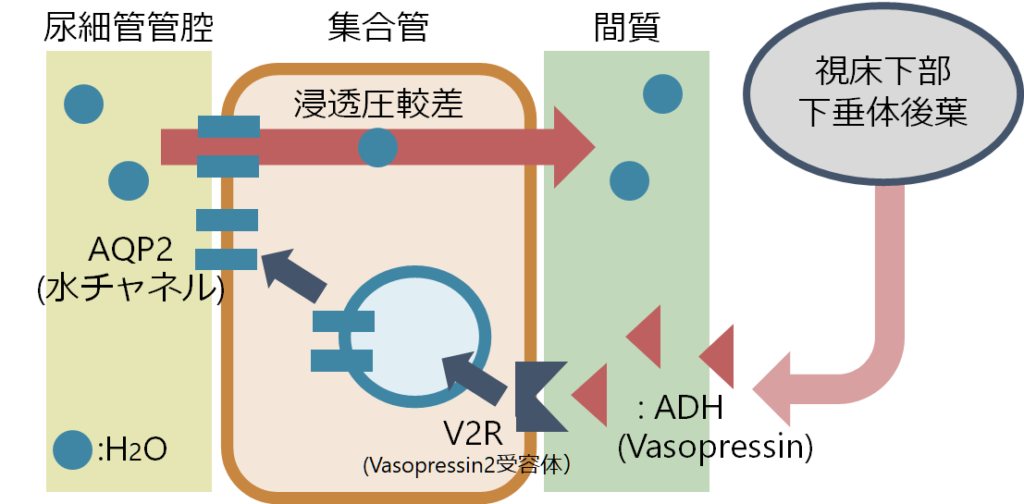
ヘンレの上行脚はNaを再吸収することで尿細管の間質浸透圧が上昇させる働きがあります。これによって、集合管でADHにより水再吸収をする際の間質と尿細管管腔内との間の浸透圧較差を作る働きがあります。しかし、ループ利尿薬でNa再吸収を阻害すると、この浸透圧較差が作られなくなります。するとADHが集合管に作用しても十分に水(H2O)を再吸収しれないため血中Na濃度は下がりにくいです(詳しくは尿浸透圧の記事もご参照ください:こちら)。
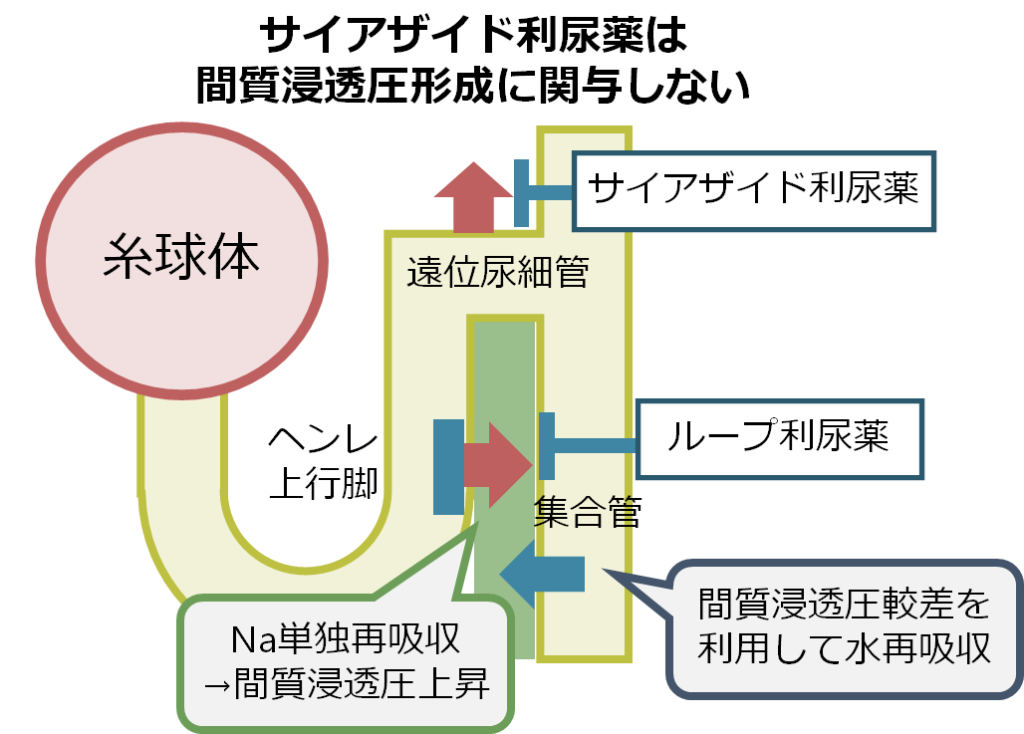
しかし、サイアザイド利尿薬は遠位尿細管を阻害するためこの間質浸透圧形成に何も関与しません。このため、間質浸透圧は高いままなので、ADHが集合管に作用して十分水(H2O)を再吸収することが出来ます。利尿薬使用中は有効循環血症量減少によるADH分泌があるため、間質浸透圧が高いままのサイアザイド利尿薬の方が、間質浸透圧が下がってしまっているループ利尿薬よりも低Na血症を起こしやすいという訳です。
以上利尿薬に関してその使用する上で知っておくべき薬理作用、原理を中心にまとめました。バソプレシン受容体拮抗薬(トルバプタン)はやや特殊な薬のでまた別で解説します。
参考文献
・N Engl J Med 2017;377:1964 心不全での利尿薬のreview
・柴垣先生のレクチャー資料