ここでは「神経伝導検査(NCS: Nerve Conduction Study)で一体何を調べているのか?」「その検査結果をどのように解釈すればよいのか?」という点に絞って解説を行います(余談ですが「伝速:でんそく」と呼ばないように注意です。電気生理専門の先生に怒られます。「伝速」は速度しか意味していませんが、潜時や振幅なども重要なパラメーターだからです)。実際にどのように検査を行うか?というテクニカルな点に関しては別の記事(上肢はこちら、下肢はこちらをご参照ください)にて解説させて頂きます。
運動神経の評価
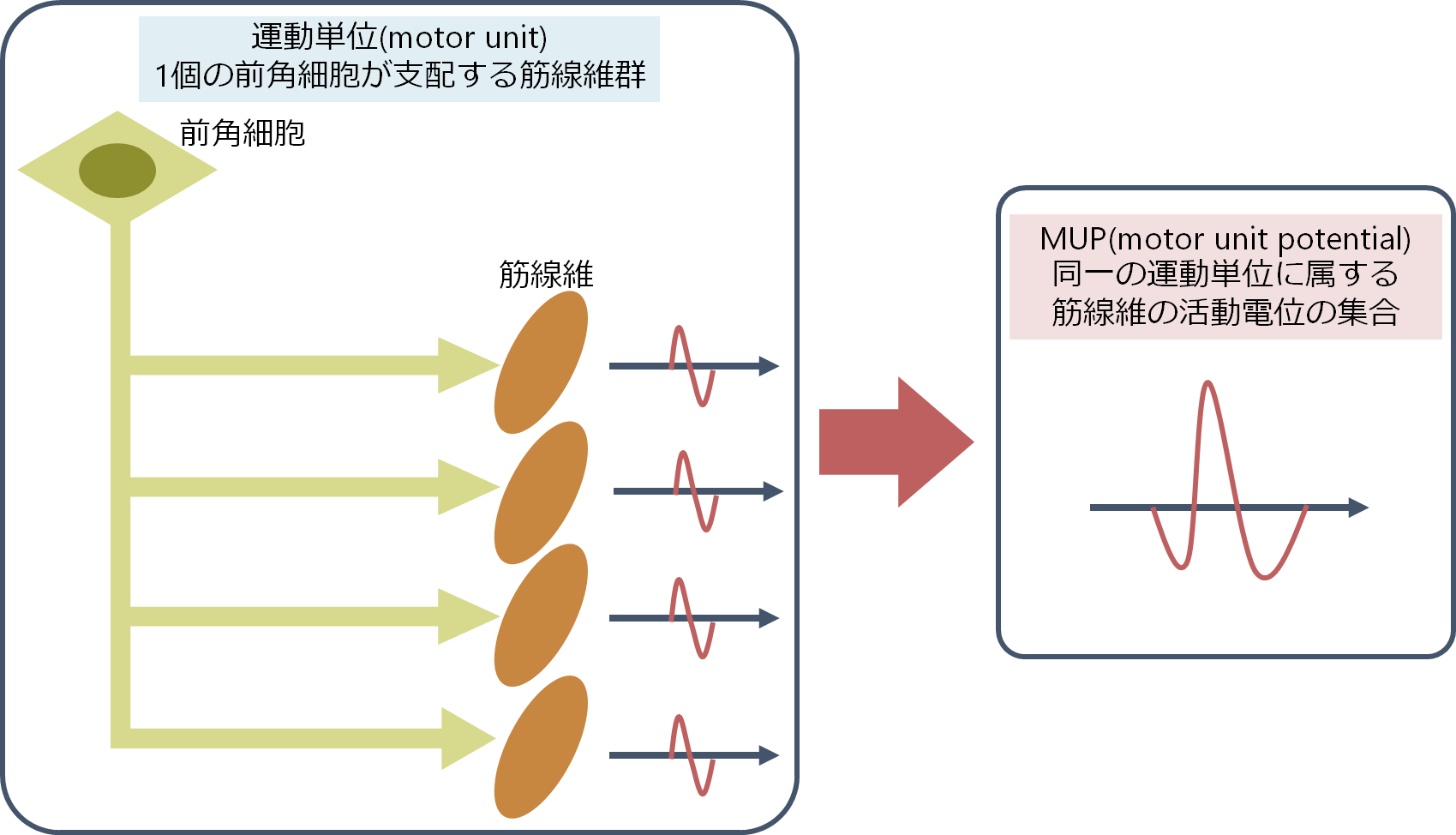
■CMAP(compound motor action potential:複合筋活動電位)
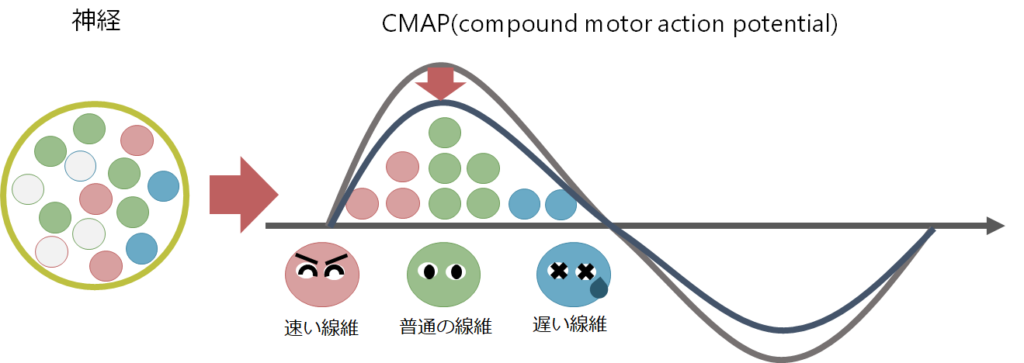
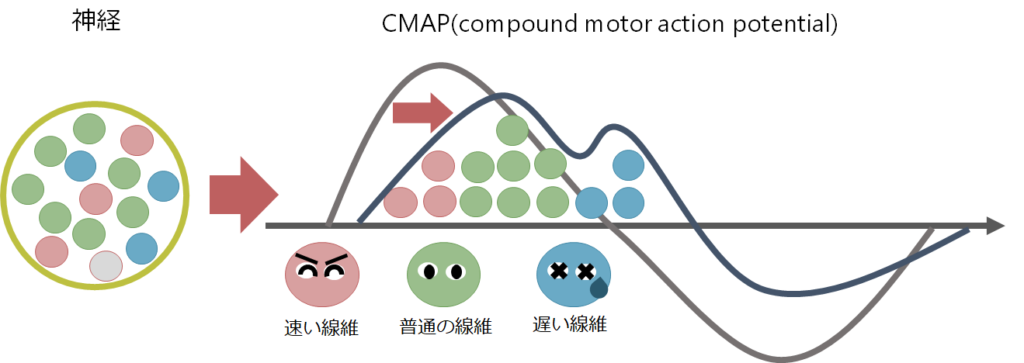
・神経伝導検査での運動神経の評価は電気刺激により筋が収縮する際に記録される、CMAP(compound motor action potential:複合筋活動電位)から判断します。運動神経が電気刺激により刺激され、電気刺激が運動神経の軸索を経由し、神経筋接合部を乗り越えて、筋肉が収縮するという一連の過程を経てようやくCMAPを記録することが出来ます。複数の神経の刺激を足し合わせたものになるため「複合」、実際に測定しているのは筋活動なので「筋活動電位」と表現されます。CMAPは筋肉という増幅器を経由して得られた波形のためSNAPよりも振幅が非常に大きい違いがあります(SNAPはμV単位であるのに対して、CMAPはmV単位)。
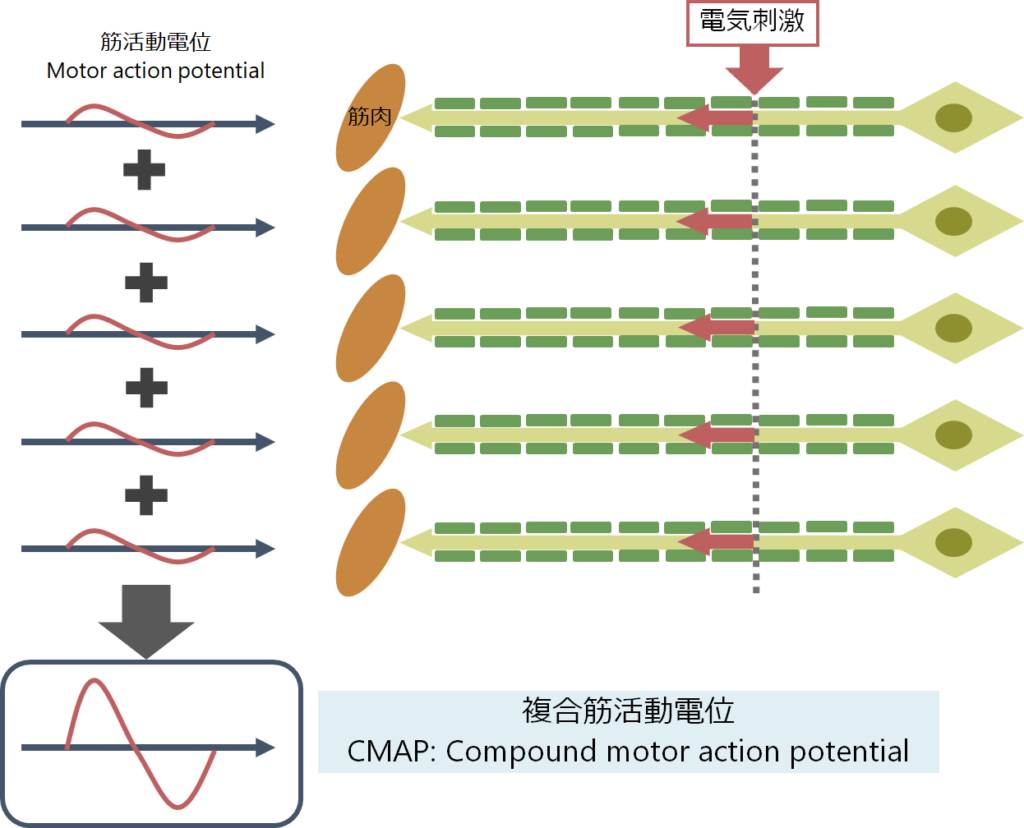
・神経線維には伝導を伝えるのが速い線維もあれば遅い線維もあります(下図左)。一度に複数の神経線維が同時に刺激されるため、筋肉へ刺激が到達するには時間差が生じます。これは例えるならば同じクラスルームのメンバーで50m走のタイムを測っている様なイメージで、足が速い人もいれば足が遅い人もいるためタイムはばらばらになります。タイムごとに人数をグラフ化したものがCMAP波形の形を表しています(下図右)。
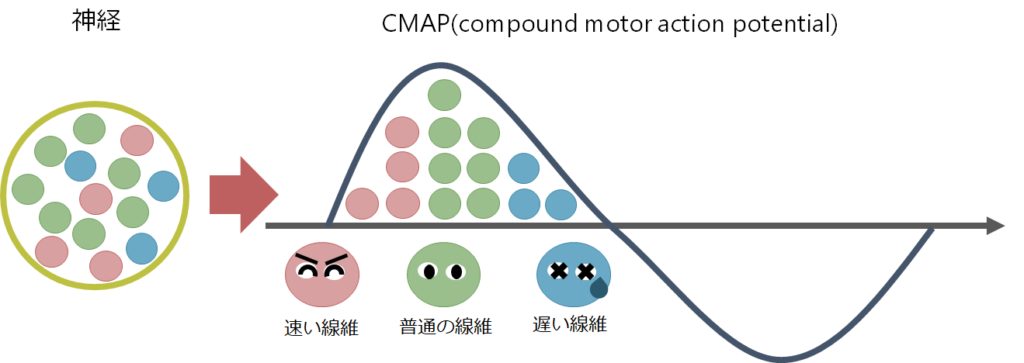
・CMAPの潜時(latency)、振幅(amplitude)、面積(area)という項目を計測します。先程のクラスルームの50m走の例えで考えると、クラスの一番足が速い子のタイム(最速潜時)、、最も多い同じタイムの子の人数、クラスの人数(面積)という対応関係にあります。しかし、この例えからわかるようにこれだけの情報ではクラスの状況を把握するには不十分であることがわかります(例えば足が遅い子がどのくらいいるか?など)。つまりただ最速潜時や振幅というパラメーターだけに着目するのではなく、きちんと波形を確認する(クラスメート50m走の分布を把握する)ことが重要だということです。
*よく「CMAP低下」という表現を目にしますが、これだけでは「CMAP振幅」のことを意味しているのか?「CMAP面積」のことを意味しているのか?がわかりません。CMAPは純粋にこの波形を表現しており、パラメーターを表現する場合は「CMAP振幅」などきちんと何を表現しているかどうかわかるようにします。
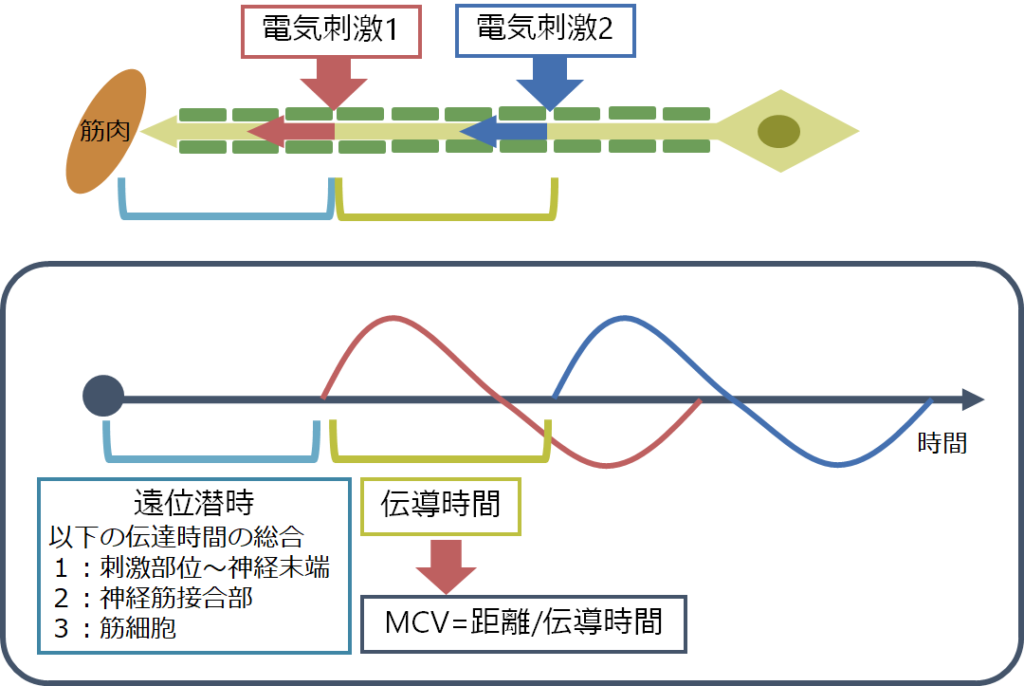
■MCV(motor nerve conduction velocity:運動神経伝導速度)・遠位潜時(TL: terminal latency, DL: distal latency)
・運動神経の伝導速度はMCV(motor nerve conduction velocity)と表現します。例えば下図の電気刺激1と電気刺激2の間の距離を両者間の伝導時間(黄色)で割った値が伝導速度となります。
・電気刺激1からCMAPを得るまでの時間は1:神経の伝導時間だけでなく、2:神経筋接合部での伝達時間や3:筋細胞内の伝達時間なども全て含まれ、これらを総合した時間を遠位潜時(TL: terminal latency, DL: distal latency)と表現します。このため電気刺激1より遠位の神経の伝導速度を求めることは出来ない点に注意が必要です。
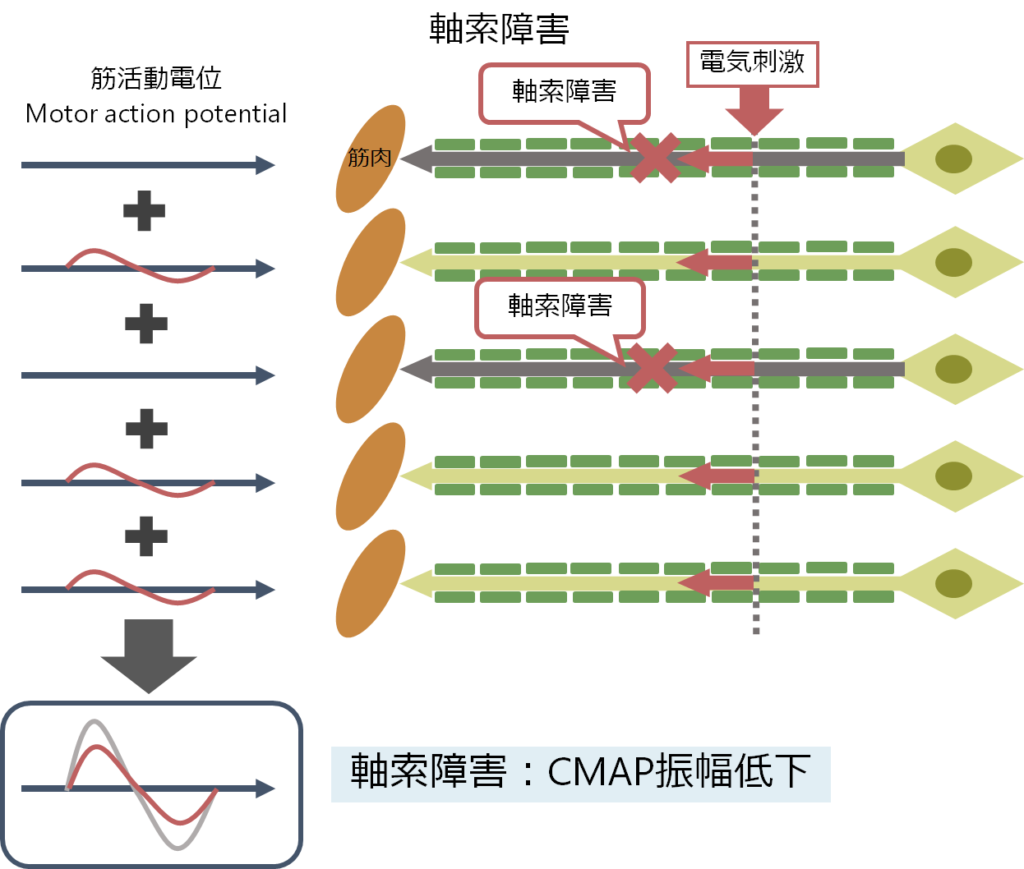
■軸索障害(axonal degeneration)
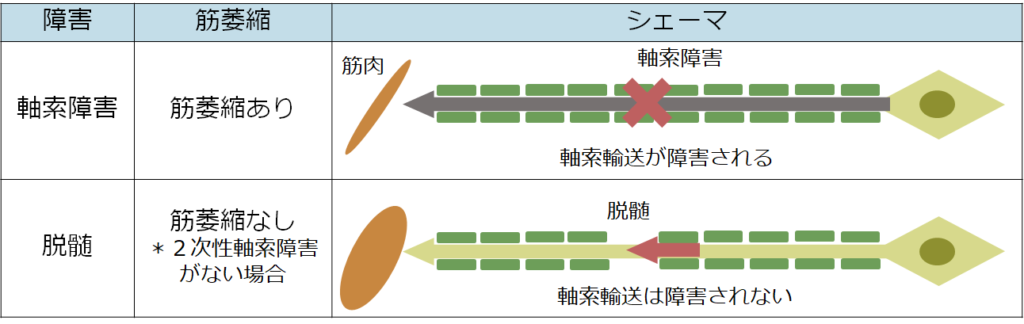
・神経はよく「軸索」は「電線」、「髄鞘」は電線のまわりを取り囲む絶縁体に例えられます。軸索が障害されると電気が伝わらなくなるため、「CMAP振幅が低下」します。これが以下の模式図です。
・軸索はもちろん電気を伝える役割があるのですが、それだけでなく細胞体から栄養を微小管などの輸送経路を利用して末梢まで届ける役割があります。例えるならば都市から地方へ食料を届ける線路の役割を担っているというわけです。
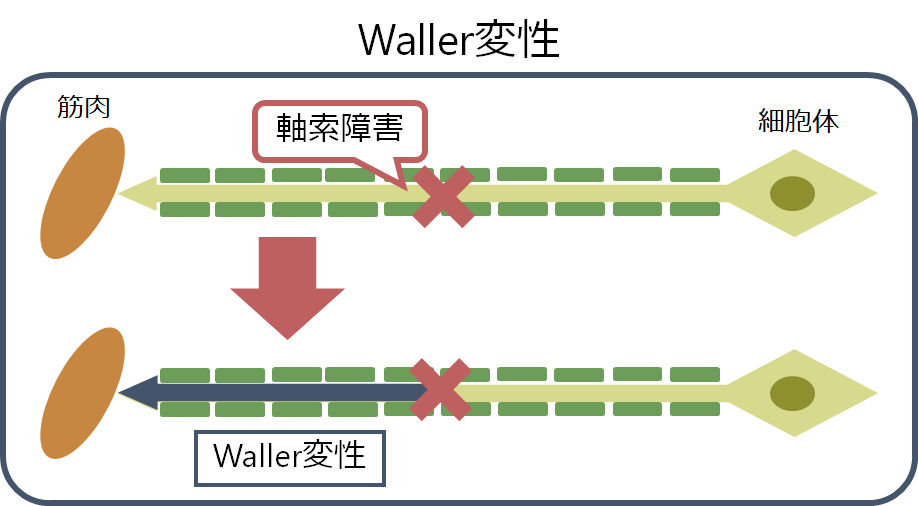
・線路がどこか局所的に断絶するとその先に食料を届けることは出来ず、線路が断絶した先の地方は食糧不足に陥ってしまいます。これは軸索障害が局所的に起こるとその先の神経が障害されることを表し、この現象を“Waller degeneration(ワーラー変性)”と表現します。
・例えば外傷や血管炎などで局所的な軸索障害が起こる場合にこれらの現象を認めます。
・食料が不足した状況では最も都市から遠い地方から食糧不足になってしまいます。これは細胞体から最も遠位の神経から障害されることを表し、この現象を“dying back degeneration”と表現します(遠位から近位へ神経が死んでいくことを”dying back”と表現しています:下図参照)。
・例えば糖尿病性、ビタミン欠乏性、アルコール性の末梢神経障害などではこのように栄養が最も届きにくい遠位から障害されていくため、人体にとって最も遠位の足先・手先から障害される“glove and stocking”型の感覚障害分布となります。
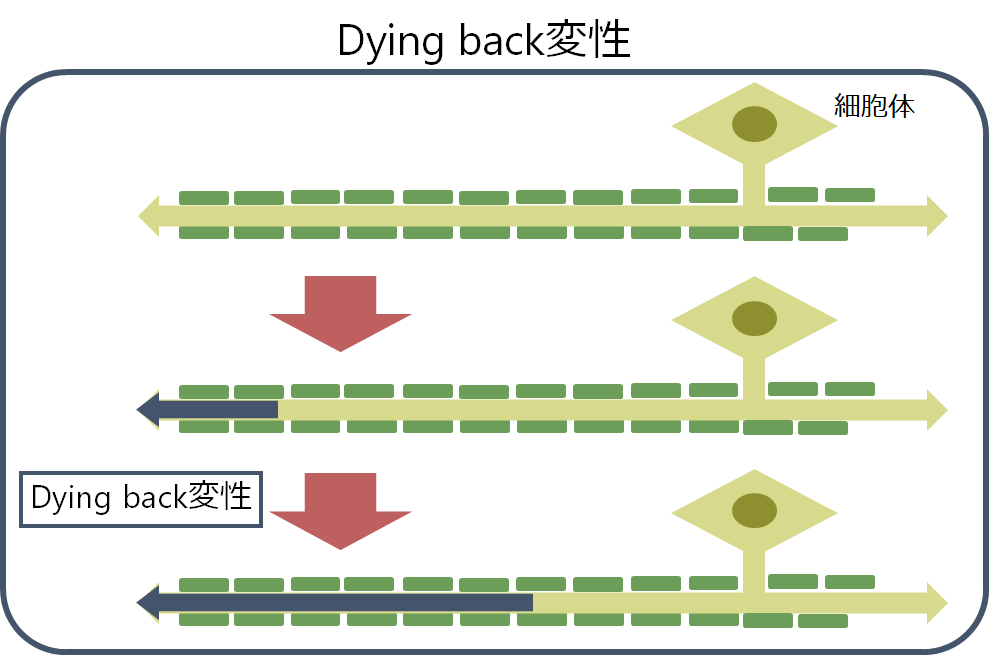
・このように「軸索障害」があると軸索輸送による栄養の運搬も障害されるため、運動神経の場合は筋萎縮をきたします。一方で下記で説明する「脱髄」の病態では軸索輸送自体には問題がないため通常筋萎縮をきたすことはありません(「脱髄」でも2次性の軸索障害を伴う場合は萎縮をきたします)。
■脱髄(demyelination)
・髄鞘は電線に例えると絶縁体に該当し、髄鞘が軸索を覆っているおかげで速い速度で電気刺激を伝達することが可能になっています。
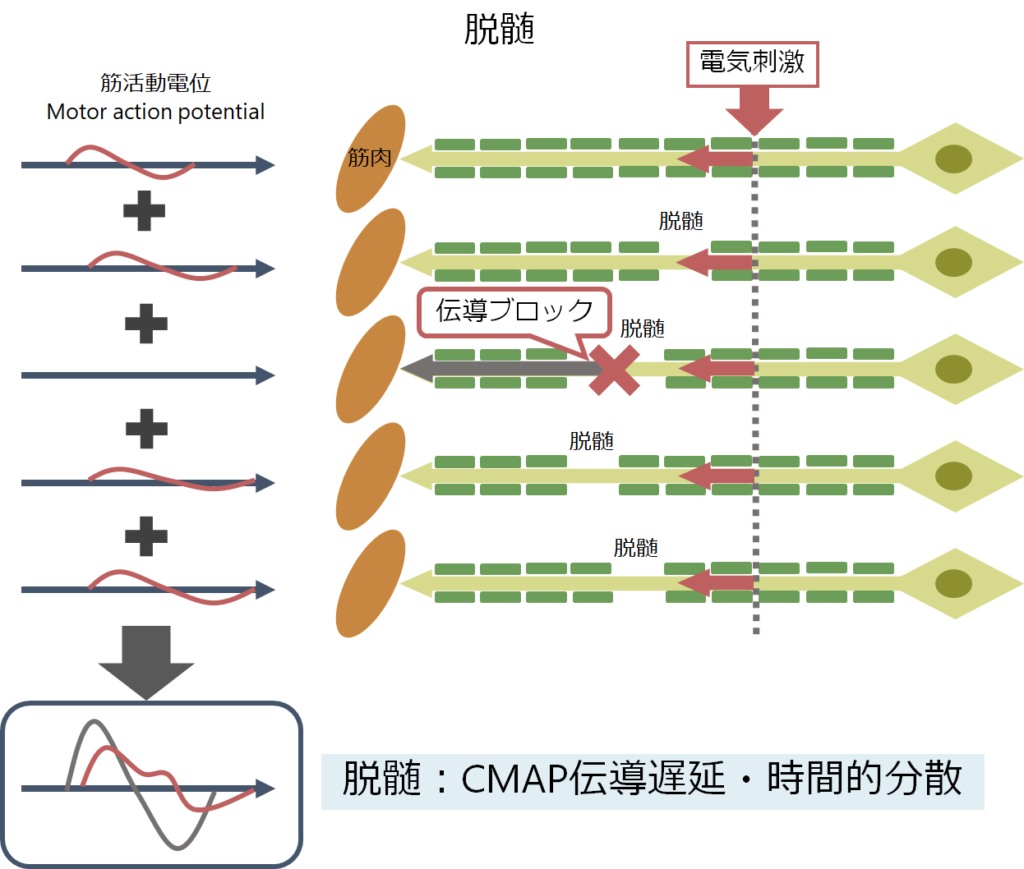
・この絶縁体(髄鞘)が剥がれると(脱髄)、電気の伝わる速度が遅くなります(伝導速度低下)。あまりに遅くなるとそこで刺激が止まってしまい、これを伝導ブロック(conduction block)と表現(電気生理基準:遠位刺激に比して近位刺激CMAP ampが50%以上低下・CMAP durationの延長30%未満)します。
・「脱髄」単独では通常臨床的に筋力低下はきたしません(時間的分散: temporal dispersionは伝導がばらつくだけで筋力は保たれる)。たとえ伝導が遅れたとしても時間がかかればきちんとCMAPが得られるため筋力としては低下しないためです(徒競走のゴールで待っていればみんなゴールする)。
・脱髄で筋力低下を伴う状況は1:伝導ブロック、2:2次的な軸索障害のいずれかの場合です(徒競走のゴールで待っていても何人かゴールしない)。
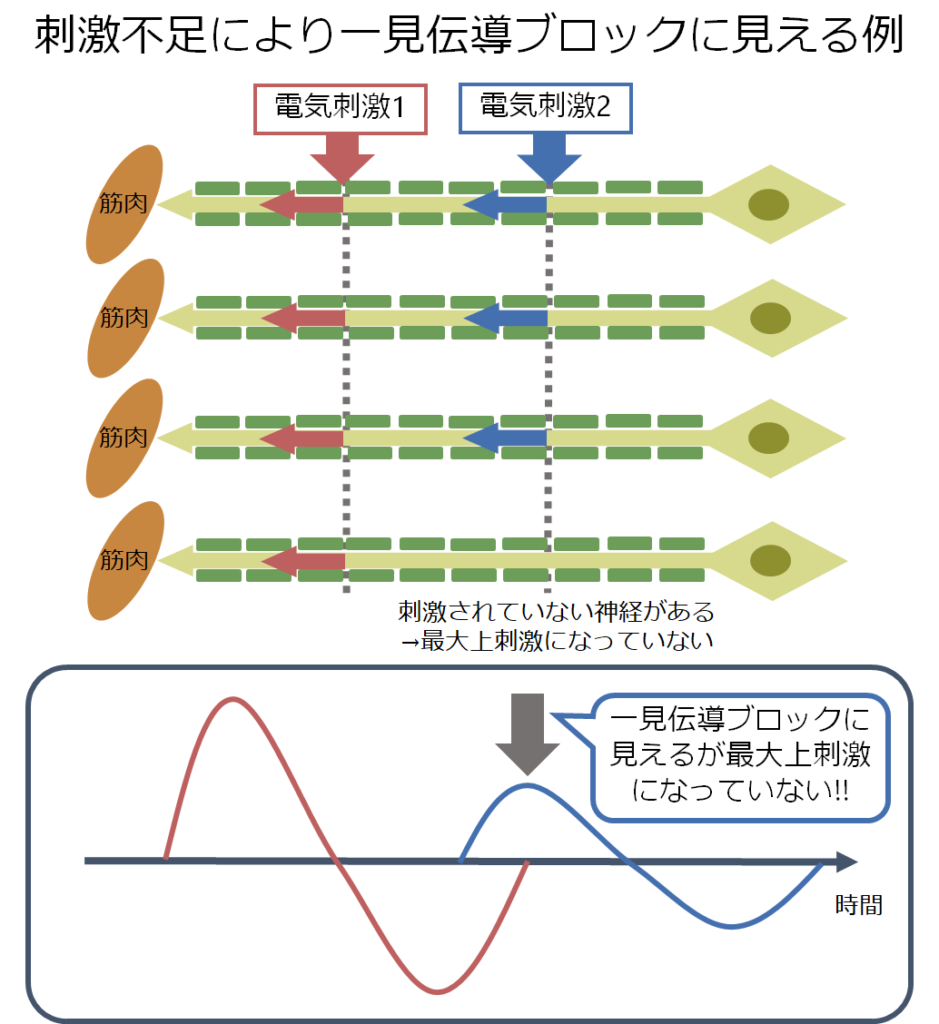
*逆に電気生理的に伝導ブロックを認める場合、必ず支配筋に脱力が生じている必要があります。NCSで「伝導ブロックを認めるが脱力がない場合」はテクニカルエラーにより一見伝導ブロックに見えている可能性を考慮します(最大上刺激に達していない)。これにより脱髄疾患と誤診されてしまう可能性に注意です。
・脱髄から2次的に軸索障害が起こる場合もありますが、軸索障害を伴わない場合は栄養を輸送する経路は保たれているため神経が死んでしまうことはありません(線路がある限り栄養はは届けられる)。筋肉への栄養も軸索輸送が担っているため、通常脱髄(2次的な軸索障害を伴わない)で筋肉が萎縮することはありません。
・脱髄性ニューロパチーは軸索障害ニューロパチーと比べてその鑑別がかなり限られます(こちらをご参照ください)。
*technicalな話としては脱髄では刺激閾値がかなり上昇します。このためsupramaximumの刺激を得るのに注意が必要です(つまりだらだらと刺激閾値が上昇していくため最大上刺激を毎回きちんと確認する必要があります)。
感覚神経の評価
■SNAP(sensory nerve action potential:感覚神経活動電位)
・感覚神経の評価ではSNAP(sensory nerve action potential)の振幅と潜時を評価します。遠位部を刺激して近位部で記録する順行性記録法と、近位部を刺激して遠位部で記録する逆行性記録法があります(私の所属する施設は基本後者の逆行性記録法で評価をしています)。
・感覚神経は運動神経と異なり刺激側も記録側も直接神経の電位を記録するため、CMAPでの遠位潜時という概念は存在しません(全ての部位でSCVを測定することができる)。
・感覚神経も大径有髄線維の評価しかできず、具体的には深部感覚を伝える線維のみを評価していることになります。このため神経伝導検査では小径有髄線維の温痛覚を伝えるAδ線維の障害などは評価することができません。このためsmall fiber neuropathyでは神経伝導検査は正常です(small fiber neuropathyに関してはこちらもご参照ください)。
・また感覚低下といった陰性症状とSNAPは対応しますが、「びりびり」や「ぴりぴり」といった陽性症状とSNAPは対応関係にありません。
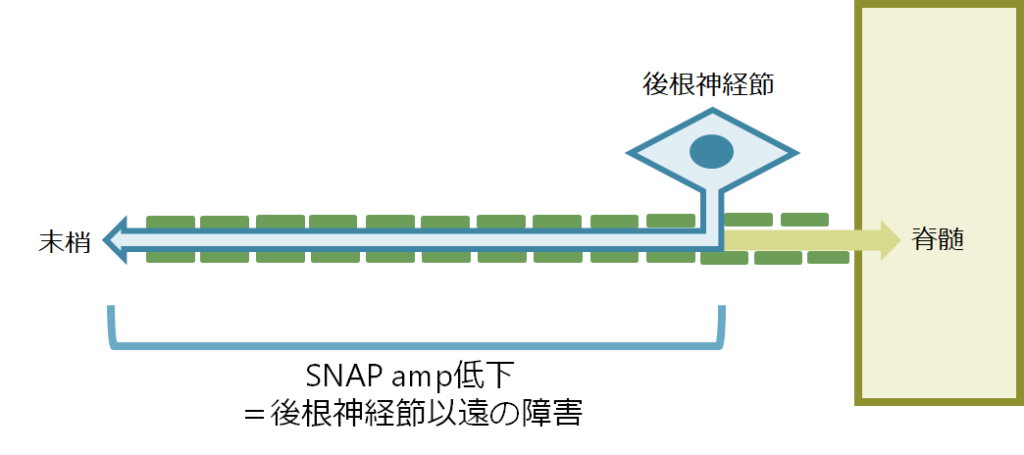
・感覚神経の細胞体は後根神経節(DRG: dorsal root ganglion)と表現され、後根神経節から末梢へと脊髄へ双極性(bipolar)に軸索を伸ばしています。SNAP振幅が低下する状況は後根神経節以遠の感覚神経軸索が障害される場合です(下図青色部分が該当)。
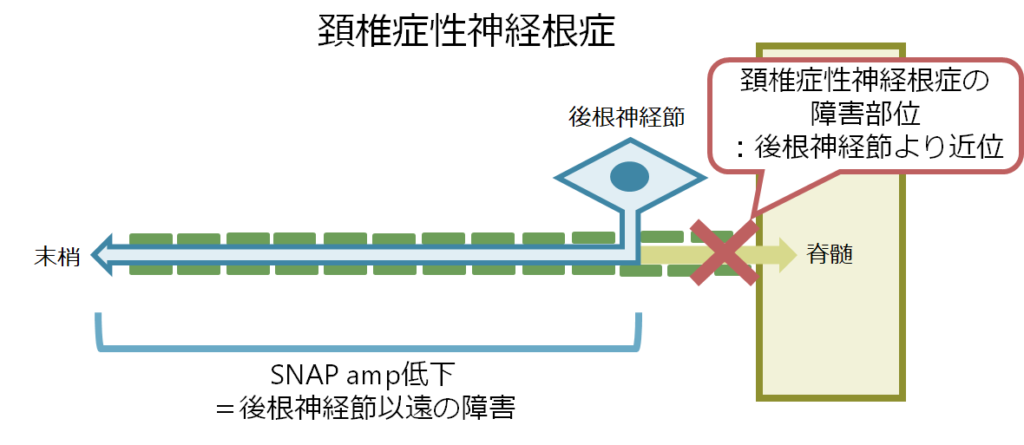
・例えば頚椎症性神経根症では後根神経節より近位の神経が障害されるため、通常SNAP振幅に影響は出ません(下図参照)。その他例えば外傷による神経根の引き抜き損傷でも通常後根神経節より近位が障害されるためSNAPに影響は出ません。
・運動神経のところで軸索障害でCMAP振幅低下が起こると述べましたが、感覚神経では軸索障害だけでなく脱髄でもSNAP振幅低下が起こります(これは後で解説する位相相殺が速度が遅れるとすぐに起こってしまうためです)。このため「SNAP振幅低下≠感覚神経の軸索障害」である点に注意が必要です(CMAP振幅低下とは解釈がことなる点に注意が必要です)。
■後根神経節障害 “neuronopathy”
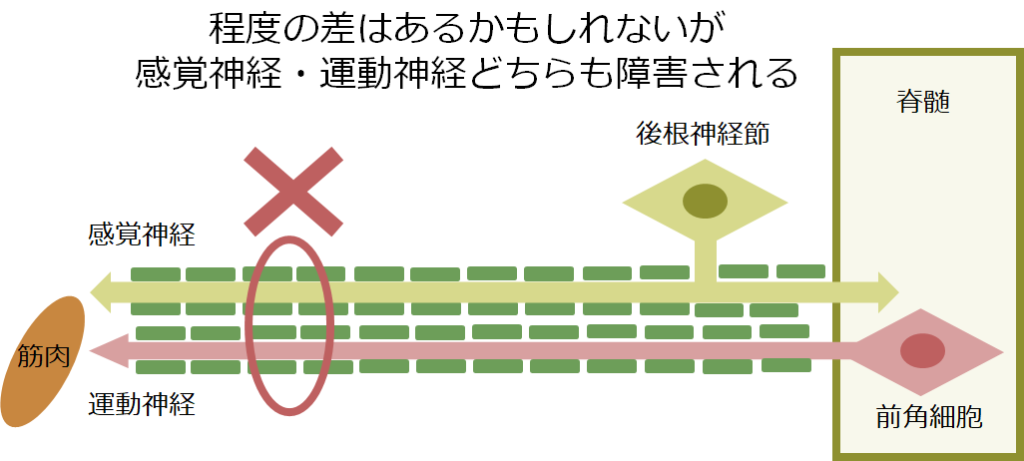
・「SNAP振幅が著名に低下している状況で、CMAP振幅が全く影響を受けていない場合」は後根神経節が選択的に障害されている病態”neuronopathy”を考慮します(”neuronopathy”に関してはこちらにまとめがありますのでご参照ください)。もちろん感覚神経の軸索を選択的に障害する病態(特に自己免疫性機序)もありますが、感覚神経と運動神経は一緒になって走行しているため例えば血管炎や物理的な圧迫、代謝障害などでは程度の差こそあれ感覚神経だけが障害され運動神経が全く影響を受けない状況は考えづらいです(下図)。
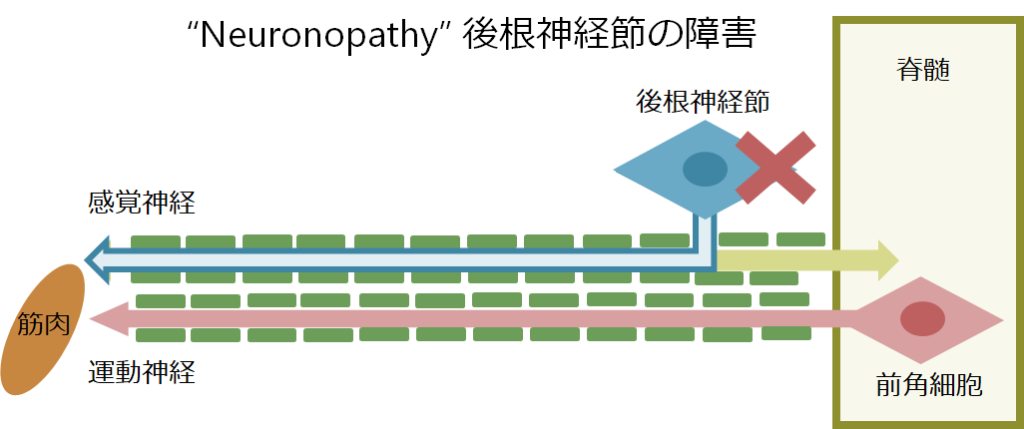
しかし、後根神経節はこれらの走行とは独立して存在しているため、同部位が障害されると感覚神経だけが選択的に障害されます。これは神経伝導検査の結果から疑うことができるので重要です。
■SNAPの位相相殺(phase cancellation)に関して
・SNAPは位相相殺(phase cancellation)により、刺激部位が近位になるにつれてSNAP振幅が生理的に減衰します。このため通常SNAPでの伝導ブロックの評価は困難になります。この機序を下図にまとめたので解説します。遠位部刺激の場合、記録電極までの距離が近いため速い線維と遅い線維の刺激が到達する時間差はわずかです。一方で近位部刺激の場合、記録電極までの距離が長いため速い線維と遅い線維の刺激が到達する時間差は大きくなります。例えると、50m走を足が速い子と足が遅い子でタイム差が数秒であるのに対して、200m走では10数秒と差が開いてしまうイメージです。遠位部の刺激では速い線維と遅い線維の時間差はほとんどないため両者はほぼ重なります(下図上段)。一方で近位部の刺激では速い線維と遅い線維の時間差が生じ、速い線維の陽性波と遅い線維の陰性波が重なってしまい波形が相殺されます(位相相殺:phase cancellation 下図下段 世界の木村淳先生の論文)。
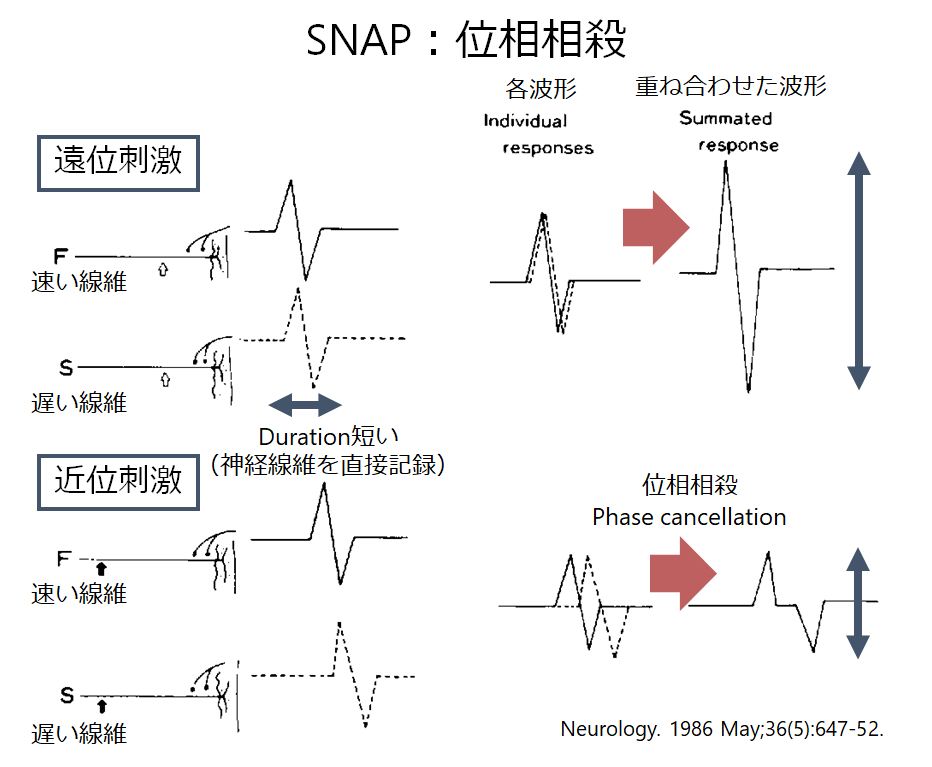
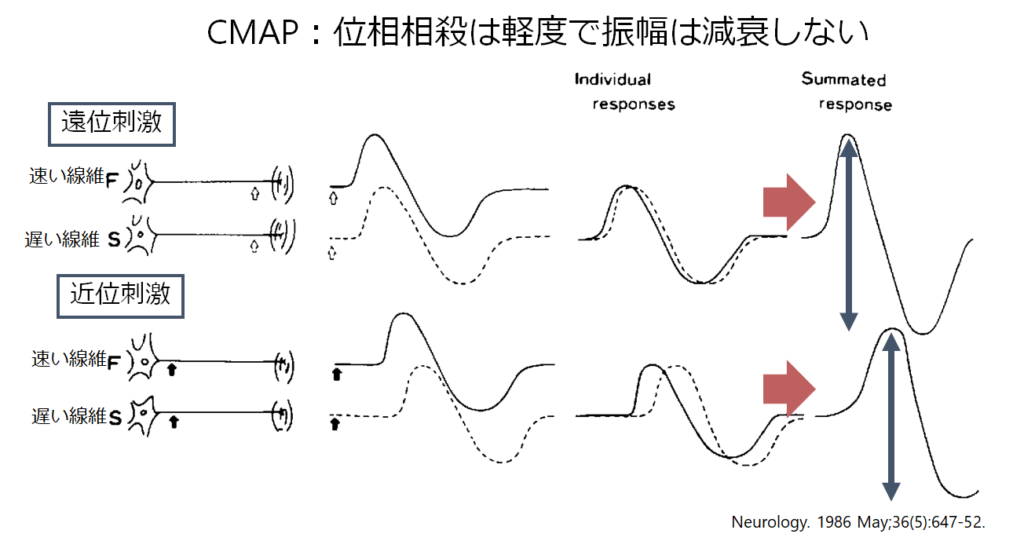
・ではなぜCMAPではSNAPと同じ様な刺激部位が近位になることでの振幅減衰が起こらないのでしょうか?CMAPは神経だけではなく神経筋接合部を経る伝導時間もありdurationが長いため、例え重なってしまっても位相が大きくずれないため振幅に影響はほとんどでないことが知られています(下図参照)。SNAPは直接神経の興奮を記録しているためdurationが短い点がCMAPと異なるということです。しかし、脱髄などで時間的分散が大きくなるとCMAPも位相相殺の影響を受ける可能性があります。
■温度の関係
・皮膚温が低い場合は神経伝導速度は遅くなり、CMAP, SNAP ampは大きく記録される点に注意が必要です。特に冬に検査する場合は事前に手足をカイロなどで温めてから検査を行う場合もあります。
F波
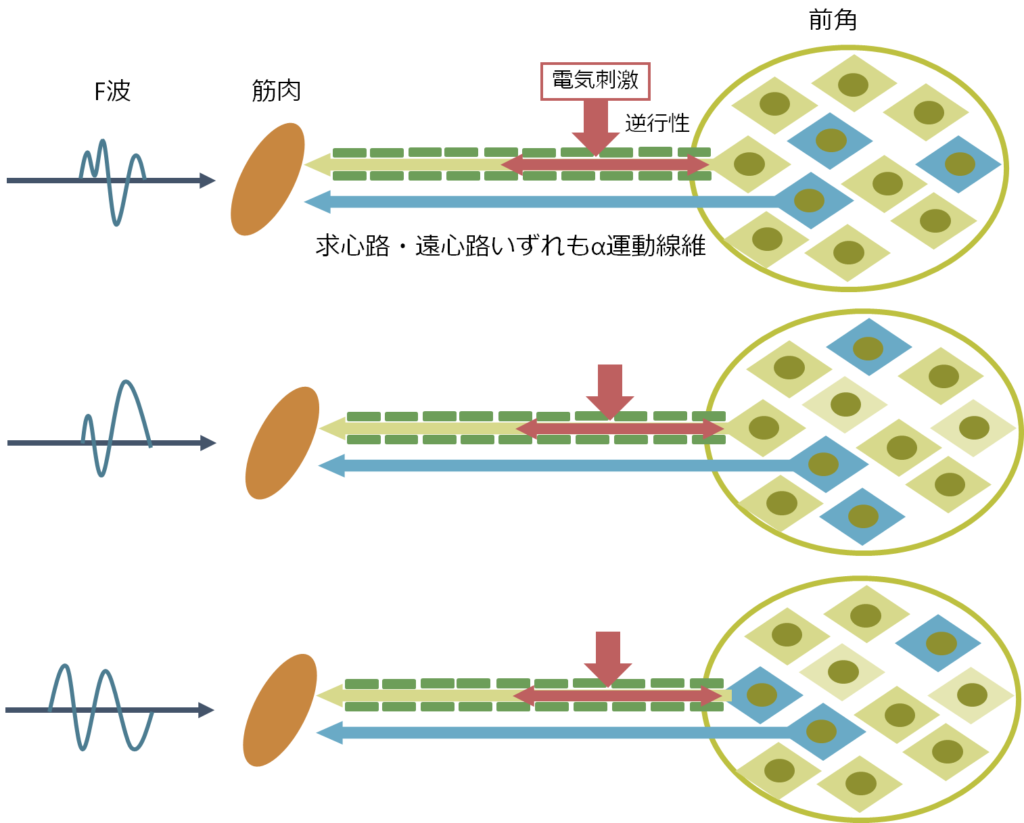
・F波:末梢運動神経が電気刺激され、運動神経を逆行性に刺激を伝達し、脊髄前角細胞を興奮させます。すると興奮した複数の脊髄前角細胞から順行性に刺激が伝達し、筋に誘発電位を起こします。これがF波になります(求心路・遠心路いずれもα運動線維です)。
・逆行性刺激により興奮する前角細胞はランダムで、前角内のいくつかの細胞(通常10個未満)が興奮するためF波の波形は毎回変化します(下図参照)。このため複数回刺激を繰り返すことでF波の潜時、出現頻度、そして波形の多様性を評価します。
・今までの検査方法は刺激部位から遠位の末梢神経しか評価することができませんが、F波はより中枢側の評価を間接的におこなることができる利点があります。
臨床情報との比較
ただ神経伝導検査をすれば良い訳ではなく、神経伝導検査の結果と臨床情報を組み合わせて解釈することに最も意味があります。
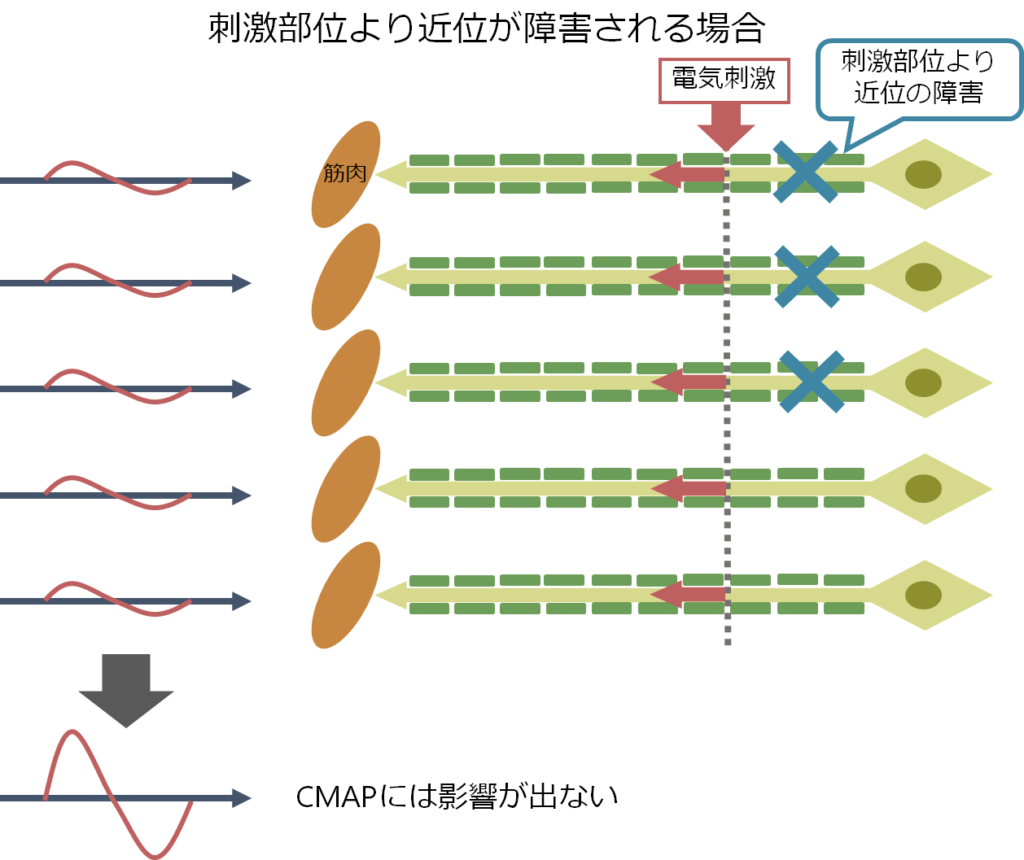
■CMAP ampが保たれているにも関わらず、筋力低下がある
可能性1:刺激位置よりもより近位の神経に障害がある
■筋力は保たれているにも関わらずCMAP ampが異常に小さい
可能性1:テクニカルエラー
・原因としては最も多く、刺激不足(最大上刺激を得られていない)や記録電極がmotor pointからずれているといった原因が挙げられる。
可能性2:Lambert-Eaton筋無力症候群
・NCSは電気での単発刺激なのでpre-synapseに問題があるLEMSでは十分なAch放出が起こらずに結果CMAP ampは極めて小さい値を呈する。しかし、通常MMTを測定する際には筋肉の持続的な収縮となるためシナプス間隙のAch濃度が持続的な収縮により十分となりMMTが保たれる。
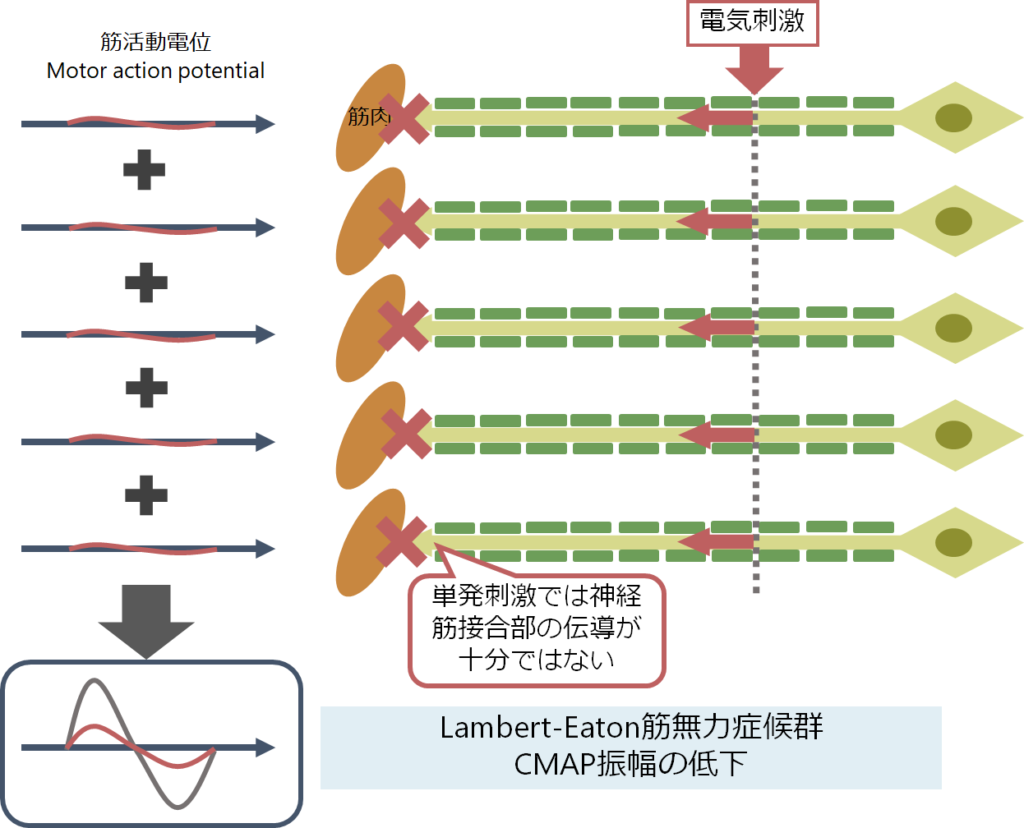
・個人的にはこの点からLEMSの診断に至った症例を経験しており、極めて重要な点と思っています。
→このような点から必ず神経伝導検査では被検筋のMMTを検者が把握しておくことが重要です。
■長期経過でCMAP振幅が低下しているにもかかわらず筋萎縮がない
・軸索障害で長期経過だとすると軸索輸送の障害もあるため栄養が届かずに筋萎縮を伴うはずです。萎縮がない場合は軸索障害がないはずであり、最遠位部での伝導ブロック(conduction block)を考慮します(特に最遠位部はBNB:blood nerve barrierが脆弱なためGuillain-Barre症候群で自己抗体による攻撃を受けやすい場所です)。脱髄単独では軸索輸送には影響が出ないので通常筋萎縮は来さないためです。
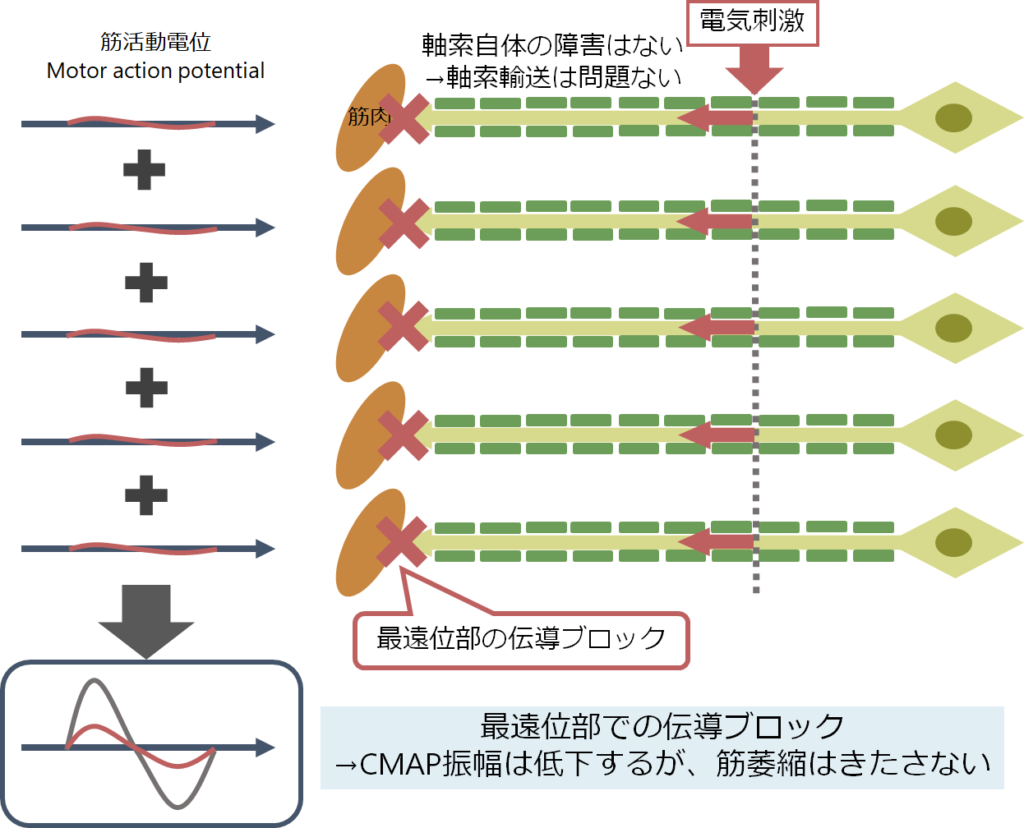
・電気生理を専門とされている先生方は「筋力MMT」・「筋萎縮の程度」・「CMAP振幅」の臨床と電気生理結果の相互関係をとても深く考察されていらっしゃいます。「この筋力MMTでこのCMAP振幅は普通ではない」、「このCMAP振幅で長期の経過で筋萎縮が全然ないのはおかしい」といった臨床と電気生理のクロストークは非常に臨床を深めてくれます(もちろんここに病理も加わりますが)。
今後内容を更新していく予定です。