0:嘔気・嘔吐の機序
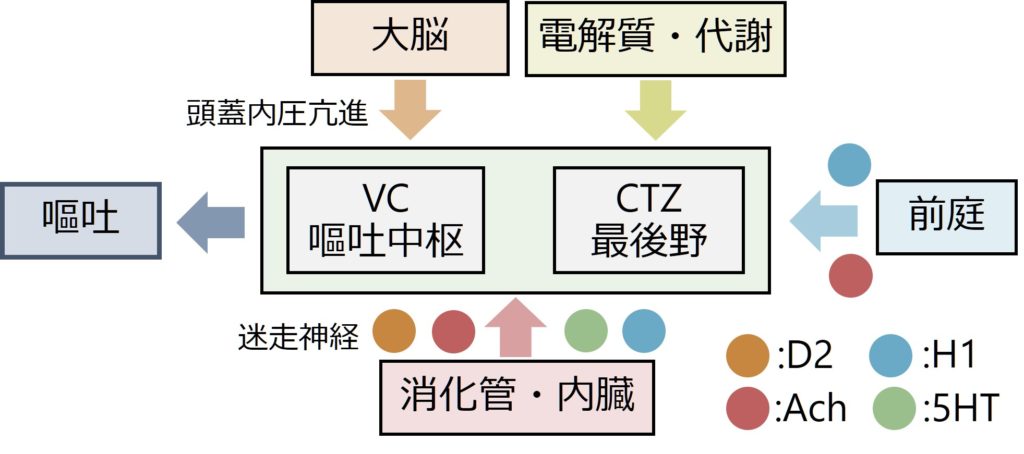
嘔気、嘔吐の機序は多岐にわたり、
1:消化管・内臓からの迷走神経刺激
2:前庭刺激
3:中枢神経からの刺激
4:最後野の直接刺激
が原因として挙げられます(上図参照)。
嘔気は診断が難しい主訴のうちの1つだと思います。その原因としては、
・疾患特異性に乏しい症状である(いろんな疾患で嘔気は呈するが、嘔気だからこの疾患と特定することが出来ない)
・嘔吐が強いと嘔吐にばかり目がいってしまい他の症状に注意が向かず、見逃してしまう(小脳梗塞、Wallernberg症候群など)*救急搬送でストレッチャーで搬送させると、嘔吐ばかりに目がいってしまい立たせるまで失調に気が付かない場合もあるため注意!!
・純粋に鑑別疾患が多岐にわたる
・致死的疾患が多い:SAH・AMI・小脳梗塞・DKA
・鑑別が臓器横断的である(消化管だけ考えれば良いのではなく、中枢神経、前庭、電解質や内分泌と鑑別臓器が幅広いある)
とった点が挙げられます。
嘔気以外に疾患特異的な症状がある場合はそこからアプローチした方がうまくいく場合もありますが(例えば「頭痛」と「嘔気」の場合は、「頭痛」からアプローチした方が鑑別疾患を絞りやすいです)、実臨床ではしばしば「嘔気だけ」の症例に遭遇します。それでも致死的疾患も多いため、ある程度体型的なアプローチが必要になります。
1:鑑別診断
鑑別疾患として頭文字をとって”NAUSEA”(英語で”嘔気”)が覚えやすく、使いやすいと思います(以下)。

以下により詳細な鑑別診断を臓器ごとに載せます。
・中枢:くも膜下出血・髄膜炎・小脳梗塞・Wallenberg症候群・脳腫瘍
・前庭:前庭神経炎・BPPV・Meniere
・消化管:虫垂炎・腸炎・腸閉塞・食道狭窄など多数あり
・婦人科:妊娠・卵巣茎捻転
・心血管:急性心筋梗塞(特に下壁梗塞)・大動脈瘤・心筋炎
・感染症:腎盂腎炎(高齢+発熱+嘔吐)・髄膜炎・Legionella
・電解質:高Ca血症・低Na血症
・内分泌:副腎不全・DKA・尿毒症
・中毒:CO中毒・テオフィリン・ジゴキシン・ドーパミン
・薬剤副作用 ・その他:緑内障
2:原因疾患各論
以下臓器ごとに代表的な疾患を臨床上での特徴を中心に解説します(個人的な経験も載せているため、あまりevidence basedな話ではないかもしれませんが・・・)。
1:消化管、内臓からの迷走神経由来の刺激
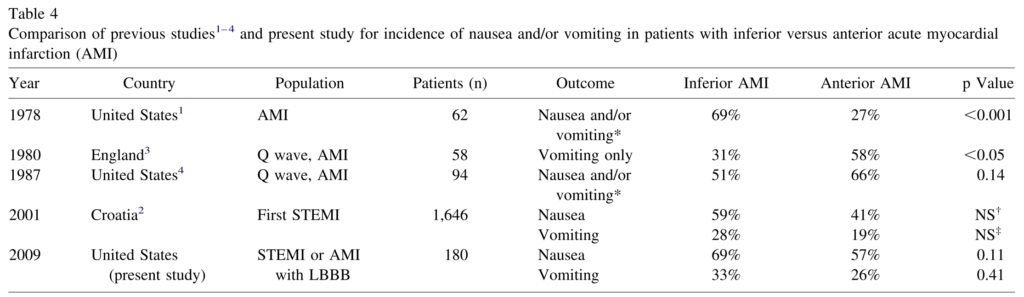
・心臓(特に心筋梗塞):高齢者、糖尿病患者で無痛性心筋梗塞(特に下壁梗塞)の嘔気、嘔吐が有名です。心筋梗塞の2/3に嘔気、1/3に嘔吐を認め、下壁が多いことが有名ですが下壁60%、前壁40%とどの部位でも嘔気、嘔吐を認めることが知られています(参照 Am J Cardiol 2009;104:1638)。嘔気発症の心筋虚血がこんなに多いということを医者になって初めて知りました(学生の時にはあまり習わなかったような・・・)高齢者の嘔気で心電図を取らないという選択肢はありません。積極的に嘔気患者に心電図をとるようにしたいです。
・腎盂腎炎:腎周囲へ炎症が波及しGerota筋膜への圧力が高まり、迷走神経が刺激され嘔気が誘発される機序が想定されています。高齢者では発熱、嘔吐の原因が腎盂腎炎というケースをよく経験します。
・胆道系:胆嚢炎よりも胆管炎の方が一般的には嘔気が起こりやすいです(胆嚢炎でももちろん嘔気が起こりえますが、やはり腹痛が主体となる場合が多いです)。私は腹痛がなく嘔気と背部痛が主訴の70歳女性が結石性胆管炎であった経験があり、やはり腹痛がなくとも胆管炎含めて考慮することが必要だと思います。
・膵臓:膵炎で嘔気が出現することがありますが、げーげー嘔吐するというよりも「吐きたいけど吐ききれない」という症状の場合が多いです(なぜかは分からないです・・・)。膵炎の炎症が腸管に波及していわゆる麻痺性イレウスの状態になる場合もあります。
・消化管:回盲弁が機能している状態では、大腸病変では嘔気が起こることは、まれで(つまり便秘で嘔気は基本起こらないです。嘔気の原因を便秘と安易にしてしまうことは危険!)、口側に近い病変ほど嘔気を強く呈します。その他、ウイルス性腸炎では嘔気→下痢の順番かどうか、虫垂炎では腹痛→嘔気の順番かどうかといった症状の出現する順番も鑑別に有用です。消化管疾患による嘔気はもちろん最も多いですが、病歴と身体所見から病変部位の推定もできるとよいです(もちろん実際には難しい場合も多いですが・・・)。
・卵巣:卵巣茎捻転では腹痛と同時に嘔気が出現する場合があります(捻転により卵巣内圧が上昇して迷走神経刺激による)。女性の嘔気の鑑別としては卵巣茎捻転、妊娠も挙げる必要があります。
2:前庭からの刺激
・BPPV、前庭神経炎いずれも前庭神経由来での嘔気を誘発します。
3:中枢神経の直接刺激
・小脳梗塞:嘔吐が前面に出てくると小脳梗塞は容易に誤診します(小脳梗塞は容易に誤診しうる疾患だという認識を持ちましょう)。Walk-inで「ふらふらして吐くんです」と患者が言う場合は神経所見を取ろうとするため診断は難しくないですが、救急搬送でげーげー吐いており主訴が「嘔吐」にすり替わってしまうと、途端に診断が難しくなります。
・くも膜下出血:くも膜下出血は「胃腸炎」と誤診されることが多いです(NEJM 2000;342:29)。頭痛が前面に出てくれればこれも間違えないですが、嘔吐が前面にでると診断が難しい場合があります(くも膜下出血が困難に診断が難しい疾患だとは医者になるまで知りませんでした・・・・)。
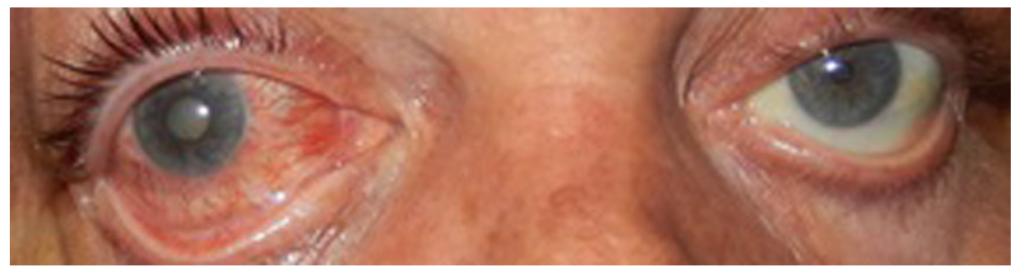
・緑内障:これも忘れてはいけない鑑別疾患です(嘔気からこの疾患を想起することが出来るかどうかにかかっていると思います。)。患側散瞳、対光反射減弱、角膜混濁(角膜上皮浮腫を反映)、眼球結膜充血といった所見を見逃さないようにしたいです(下図参照 右眼が急性緑内障発作 Ophthalmology and Eye Diseases 2015:7 21より)。
・頭蓋内圧亢進:脳腫瘍、水頭症などが挙げられます。
4:最後野への直接刺激 電解質異常・内分泌
・低Na血症:嘔吐の原因としてよく挙げられていますが、嘔吐の結果低Na血症となる場合(ADH分泌が促進されるため)もありますし、急性の低Na血症であったとしても120mEq/Lを下回らない場合は無症候のことも多いです嘔吐と採血で低Na血症がある場合、嘔吐の原因を安易に低Na血症にしてしまうことは危険だということが最も伝えたいメッセージです。
・高Ca血症:原因として副甲状腺機能亢進症、悪性腫瘍が有名ですが、高齢者では骨粗鬆症の治療で活性型ビタミンD製剤(特にエディロール®が多い)による薬剤性高Ca血症が多いため内服薬の確認も忘れないようにしたいです。
・DKA:acidemiaは嘔気の原因となりますので、血液ガスの評価も欠かさないようにしたいです。
・尿毒症:これも急性の尿毒症では症状を呈しますが、慢性経過の尿毒症ではたとえBUNが70mg/dlや90mg/dlでも無症状の場合があります。安易に嘔気の原因を尿毒症に帰着せず、除外的に診断することが肝要と思います。
・薬剤副作用:テオフィリン、ジゴキシン、L-DOPA、鉄剤など中毒でなくても嘔気を引き起こす薬剤は多数あります。ありとあらゆる薬剤が嘔気を起こしうるため、必ず処方薬の確認とDIは確認するようにしましょう。
3:検査
1:心電図
2:血液ガス
3:エコー検査
4:±頭部画像検査
が初期対応の検査としては最も重要です。救急外来では嘔気だけでなく、多くの疾患で上記3つは重要なので習熟するようにしたいです(逆にいうとこれらの検査をして怒られることはない)。

以上嘔気・嘔吐へのアプローチに関してまとめました。救急外来、病棟管理いずれでも遭遇する訴えですが、致死的疾患が背景にある可能性を常に考慮して体型的にアプローチする参考となれば幸いです。

