急性頭痛の鑑別として稀だけれど重要なのがRCVSです。頭痛へのアプローチに関してはこちらにまとめがあるのでご参照ください。
疫学/誘因
・交感神経活性・血管内皮障害・instabilityなどが原因で多発の血管攣縮をきたす病態です。
・幅広い年代で発症しうるが、特に比較的若年の女性に多いことが特徴で、既往歴として片頭痛を約40%に認めます(片頭痛の頭痛と見極めが必要で、そこでは”pattern change:いつもと性状が違う”がポイントです。
・半数近くに誘因を認めることが本疾患を疑う上でのポイントです(以下)。*特にprimary CNS angitisとの鑑別
■誘因:産褥期、入浴・シャワー、α受容体作動薬(点鼻薬も含む)、SSRI/SNRI、交感神経刺激薬(コカイン、アンフェタミンなど)、カルシニューリン阻害薬(タクロリムス)、エリスロポエチン、血液製剤(輸血、免疫グロブリン、IFNα)、カテコラミン産生腫瘍(褐色細胞腫など) *片頭痛治療薬のトリプタン製剤も誘因となるため注意
臨床像
・急性経過の雷鳴頭痛”thunderclap headache”を呈することが特徴で、発症様式はくも膜下出血での頭痛発症と似るとされています。
・また特徴的な点は短期間に頭痛を繰り返す点が挙げられます。
・疼痛のため不穏で暴れまわる点も特徴として挙げられています(先日私の勤める施設でのRCVS例も暴れてしまい不穏で画像検査に行けないために鎮静管理になった例がありました)。
・頭痛は通常1週間以内には改善し、画像上後述する求心性移行もこの時期に起こり、合併症(脳梗塞・円蓋部SAH・PRESなど)もこの時期に認めます。
*参考:片頭痛は発作中じっと静かにするが、RCVSと群発頭痛は不穏でのたうち回る。
・片頭痛患者にRCVSが多いことは知られており、片頭痛患者さんが「いつもと違う頭痛」を訴えた場合は本疾患に注意が必要です。特に片頭痛の場合はトリプタン製剤がRCVSの誘因となってしまうため注意が必要です。
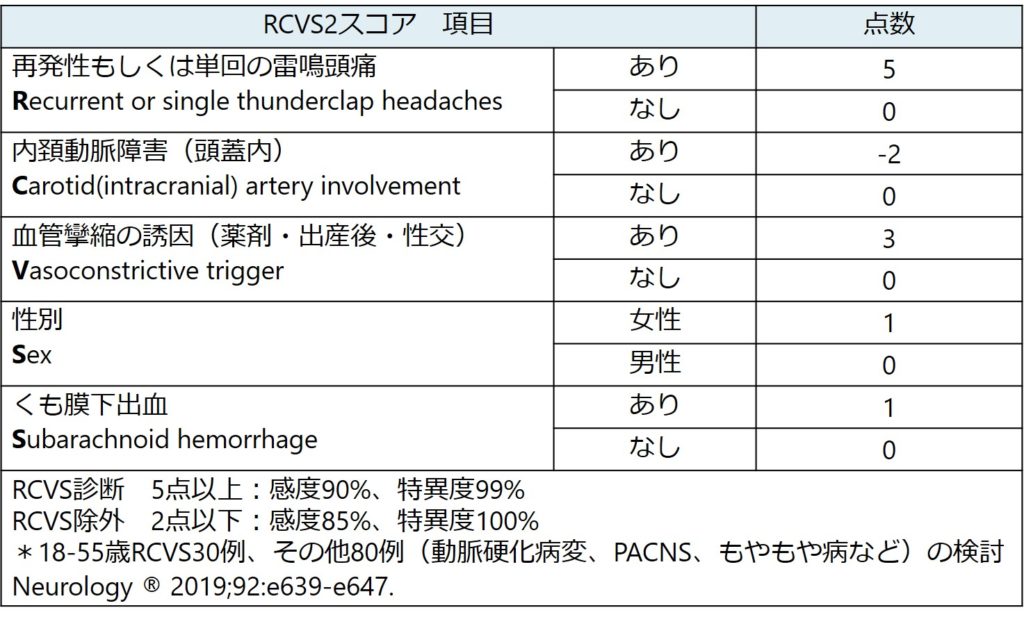
■診断のスコアリング:”RCVS2 score” (Neurology 2019;92:e639)。
・明確な診断基準ではないですが、RCVSを疑うclinical prediction ruleとして以下のものがあります。
検査
・診断のゴールドスタンダードは血管造影検査です(数珠状やソーセージ様の分節状狭窄像)。
・”centripetal propagation”(攣縮血管の求心性移行):頭部MRA検査で急性期は末梢血管攣縮をきたし、経過で求心性に攣縮血管が移行することが報告されています (AJNR 2016;37:1594 東海大学医学部付属八王子病院の下田 雅美先生によるご報告です)。逆に急性期のMRAでは末梢血管攣縮が十分に描出/同定しきれない場合があり注意が必要です(つまり初回のMRA検査が一見正常であったとしてもRCVSを除外することはできず、画像検査をフォローアップすることが重要)。*特にM1とP2の血管攣縮が特徴的とされています。
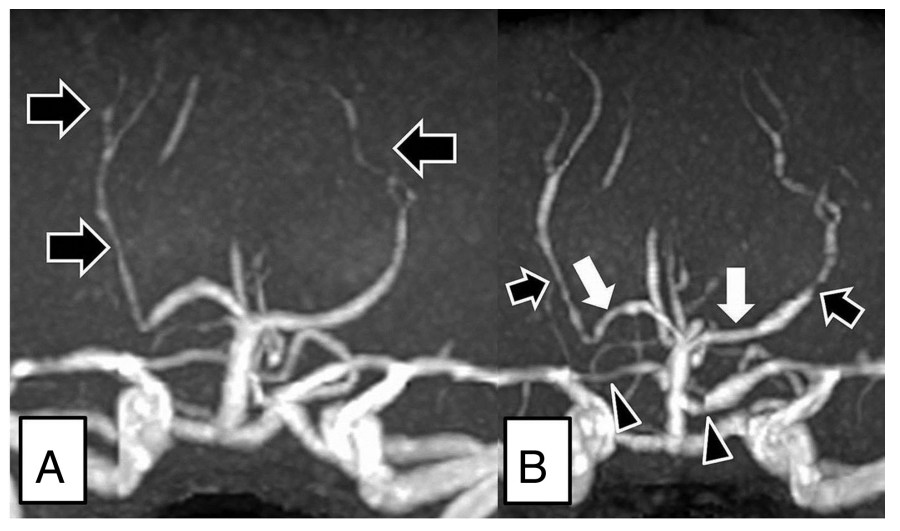
・その他以下の合併症を伴う場合があります。画像上こちらが先に目に飛び込んでくることがあります。
合併症
・円蓋部くも膜下出血(典型的な脳底部の分布ではなく円蓋部→逆に若年者で円蓋部くも膜下出血を認めた場合はRCVSの可能性を考慮する)、脳梗塞、脳出血、PRESなどを合併する場合があります。
・RCVSでの機能予後を規定するのはこれらの脳血管障害です。
治療
・治療の基本は誘因除去(最重要)+対症療法(安静・鎮痛)が主体になります。RCVSに治療に関する前向き研究は存在しません。
・血管拡張薬(カルシウム受容体拮抗薬)に関して:脳血管障害合併を防ぐ、または予後を改善することを示した研究はありませんが、使用されることがあります。現時点では使用の推奨とまではいかないと思います。
・血圧管理に関しての推奨も確固たるものはみつけられませんでした。
・ステロイドは増悪因子と報告があり使用を避けた方が現状は望ましいと思われます(Neurology ® 2017;88:228–236)。
脳卒中治療ガイドライン2021より
・RCVSでは原因となる薬剤を直ちに中止し、誘因となる行為を数日~数週間避けることは妥当である(推奨度B エビデンスレベル低)
・RCVSに対してnimodipine(本邦未承認)、ベラパミル、硫酸マグネシウム、ロメリジンの投与を考慮しても良い(推奨度C エビデンスレベル低)
・RCVSの重症例では血管内治療を考慮しても良い(推奨度C エビデンスレベル低)
・RCVSによる脳梗塞に対して慢性期の再発予防に抗血栓療法は勧められない(推奨度D エビデンスレベル低)
・RCVSに対してステロイドは使用しないように勧められる(推奨度E エビデンスレベル低)
また調べた内容を紹介していきたいと思います。
参考文献
・Lancet Neurol 2012; 11: 906–17:Anne Ducros先生単著のreviewです。
・Stroke. 2019;50:2253-2258.
管理人追記 2022/5/21日本神経学会学術総会