高TG血症は何が問題なのか?
高TG血症(hypertriglyceridemia:高トリグリセリド血症)は患者さんの~10%程度に認めるとされ、日常診療で患者さんのお薬手帳をみるとフィブラート製剤が入っていることがよくあります。しかし、本当にこれらの薬剤が必要なのか?そもそも高TG血症は何が問題なのか?を疑問に思い勉強した内容をまとめます。以下のほとんどをEuropean Heart Journal (2020) 41, 99–109より参照させていただきました。
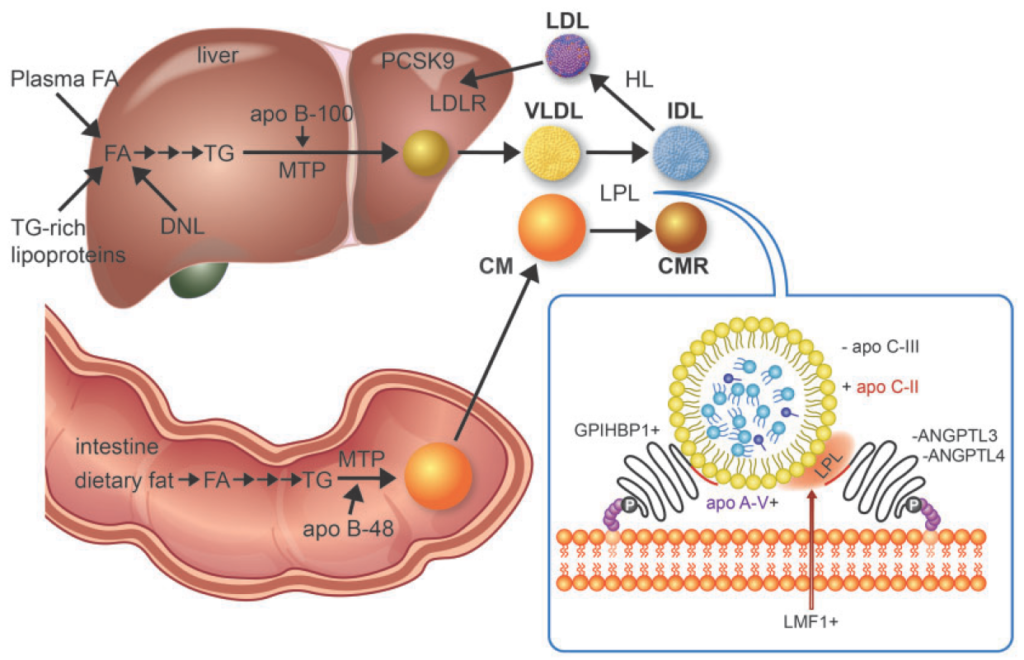
問題点1:心血管合併症のリスク
TG自体が動脈硬化に悪さをするのではなく、TGを含んだリポ蛋白やレムナントが動脈硬化に悪影響を与えることが分かっています。またカイロミクロンのような大きなリポ蛋白は血管壁を通過することが出来ないため、全てのTGを含んだリポ蛋白が悪い訳でもないようです。
このため高TG血症自体は他の交絡因子を調整すると、心血管合併症との因果関係が十分に証明されていません。
問題点2:急性膵炎のリスク
急性膵炎の1~10%が高TG血症によるものとされています。かつては非常に高いTG値のみが急性膵炎のリスクと考えられていましたが、最近はTGが上昇するごとに(dose-dependent)膵炎のリスクが上昇するとされています。それでも絶対数としてはそこまで多くなく、TG=885~1770mg/dLのうち3%、TG=1770mg/dL以上のうち15%の患者に急性膵炎が起こるとされています。なぜ高TG血症が急性膵炎を引き起こすのかは解明されていませんが、TGが分解された脂肪酸が毒性を持つのではないか?と推測されています。
このように基本的には「心血管合併症」との相関関係はあるかもしれないが因果関係は証明されていない点と、「急性膵炎のリスク」となる点が高TG血症の問題であることが分かります。以下ではではどのように介入するか?介入することでリスクを軽減することが出来るのか?をまとめます。
治療
1:食生活の改善
食生活による介入は何よりも重要です。薬剤での介入はこの後紹介しますが、非常に微妙で副作用も多いためまずは食事指導から介入するべきです。
・アルコールを止める
・カロリー制限、スクロース・フルクトースを制限する(食物繊維の多いlow GI食に切り替える)
・脂肪制限(トランス脂肪酸は避ける、直接門脈から肝臓で代謝される中鎖脂肪酸)
・体重減少
・運動
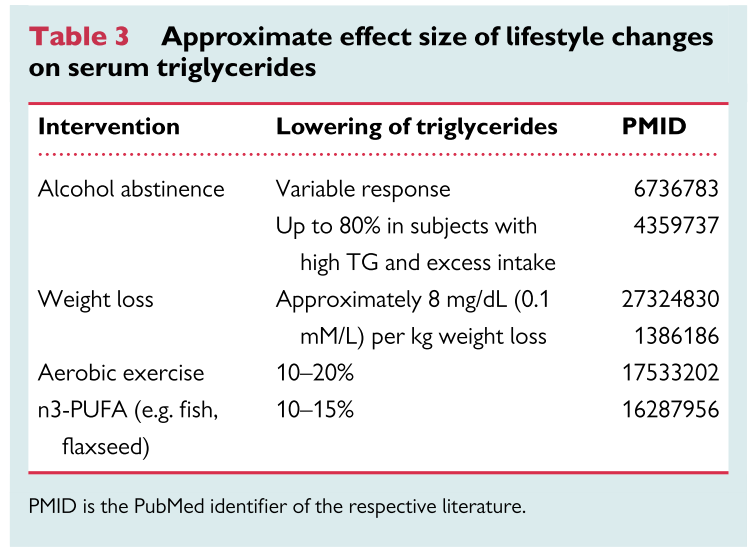
これらが重要な介入点です。
2:薬剤介入
フィブラート製剤
機序:フィブラート製剤は肝臓のPPARなどに作用してTGを下げる作用がある薬剤です。
分類
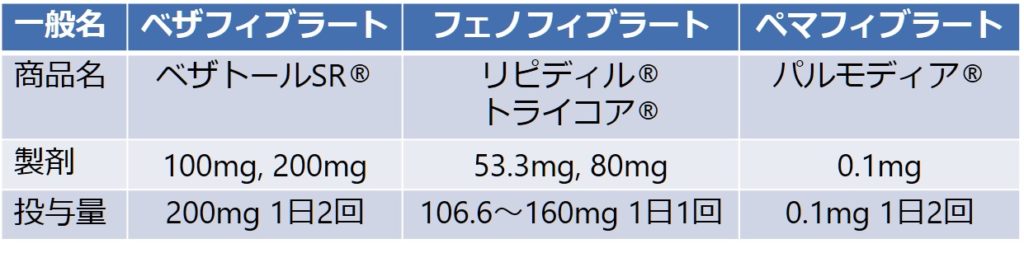
副作用:横紋筋融解症(特にスタチンとの併用によりリスク上昇)
薬剤相互作用:ワーファリン、SU剤
フィブラート製剤は本当に必要か?
心血管合併症予防に関しては、フィブラート製剤単剤での使用により心血管合併症の予防効果が古い研究では示されていますが、スタチンとフィブラート製剤の併用がスタチン単剤と比較して心血管合併症を予防する効果は十分に示されておりません。心血管合併症予防においてまずはスタチンから介入する点、スタチンとフィブラート製剤併用は横紋筋融解症リスクが増大する点、併用による心血管合併症予防効果ははっきりしない点から、いきなりフィブラート製剤を導入するのではなく、まずはスタチンを十分に使用することが望ましいと思います。
膵炎予防に関しては「高TG血症と膵炎リスクの相関関係」は示されていますが、「高TG血症に対してフィブラート製剤で介入することで膵炎リスクを下げることが出来るか?」の因果関係はまだ証明されていません。このため具体的にTG値がいくつ以上で?何を目標に?治療するかの指標も定まったものはありません。この点でも高TG血症だからとりあえずフィブラート製剤を使用すればよいということにはならないと思います。
高TG血症への対応をまとめます。
・高TG血症を認めた場合も、まずはLDL値を評価して適切なスタチンでの介入
・食事療法による介入をまず行う
・スタチンにフィブラート製剤併用は限られた患者では効果があるかもしれないが、横紋筋融解症リスクが上昇するため注意
・高TG血症だからとりあえずフィブラート製剤という安直な処方は厳につつしむ
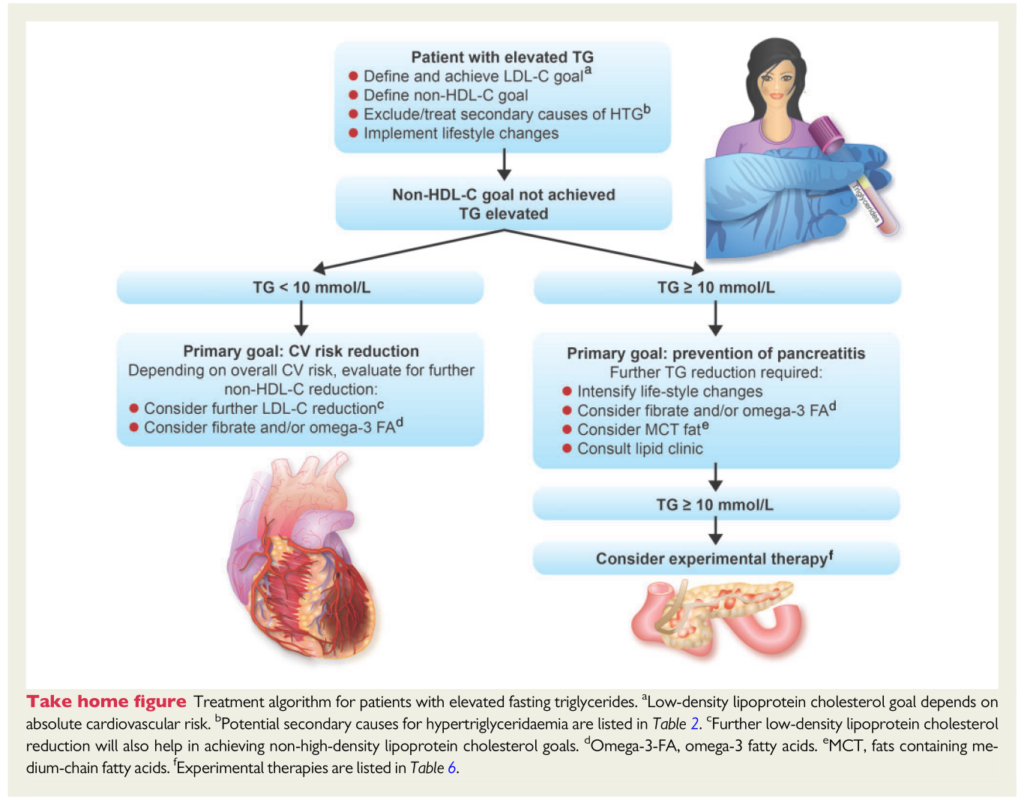
以下のチャートでもフィブラート製剤を使うではなく、”Consider fibrate”となっておりあくまで使用を検討するにとどめた表現になっています。このようにフィブラート製剤はかなりあいまいな立ち位置にあります。きちんとスタチンで介入する前に不必要なフィブラート製剤の処方はポリファーマシーの原因ですし、害になる可能性もあるため注意したいです。
フィブラート製剤による臨床試験
臨床試験結果のまとめ。
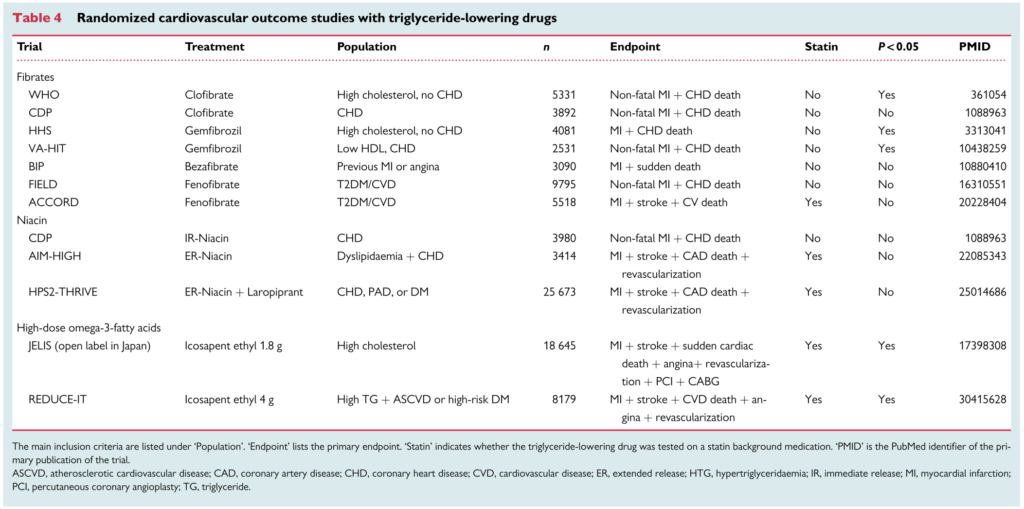
以下にフィブラート製剤の使用された代表的な臨床試験を載せます。
Helsinki Heart Study N Engl J Med. 1987; 317: 1237-45
目的:フィブラート製剤薬剤の1次予防効果
P:心血管合併症のない男性
I:Gemfibrozil(日本採用なし)
C:プラセボ
O:5年間追跡
心血管イベント27.3/1000人 vs 41.4/1000人 34.0%減少 P<0.02
総死亡: 21.0/1000人 vs 20.7/1000人有意差なし
VA-HIT NEJM1999;341: 410
目的:フィブラート製剤の2次予防効果
P:脂質異常症+74才以下+CHD既往あり・2次予防・男性のみ2531例。平均年齢64歳。HDL-C≦40mg/dL,LDL-C≦140mg/dL,TG≦300mg/dLの男性。baseline TG=160mg/dl
I:gemfibrozil(日本で扱いなし)
C:placebo
O:5.1年間追跡
1次エンドポイント:非致死性心筋梗塞 or 冠動脈起因の死亡
1次エンドポイントgemfibrozil群:プラセボ群 = 17.3% vs 21.7%
ARR=4.4%,ΔRR=22%(95%信頼区間7-35%, p=0.006)
血行再建術、不安定狭心症による入院、全死亡、および癌の発生に有意差はなし
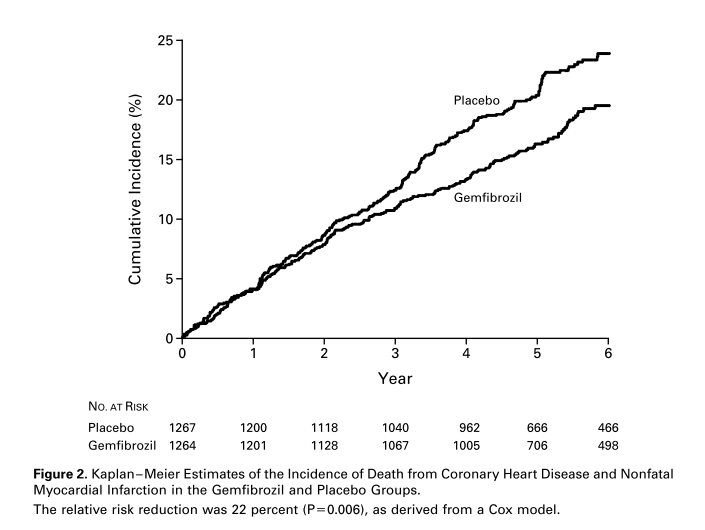
FIELD study Lancet 2005; 366: 1849
目的:2型糖尿病患者においてフィブラート製剤の1次2次予防を検証(スタチン介入前)
I:フェノフィブラート(リピディル200mg)
C:プラセボ
O:5年間追跡
結果:
フェノフィブラート群 vs プラセボ群
・複合エンドポイント 5.2% vs 5.9%HR 0.89, 95%CI 0.75~1.05, p=0.16)
・心血管死亡 2% vs 2% HR 1.19, 95%CI 0.90~1.57, p=0.22
・非致死的心筋梗塞 3% vs 4% HR 0.76, 95%CI 0.62~0.94, p=0.010
・全心血管合併症 13% vs 14%:HR 0.89, 95%CI 0.80~0.99, p=0.035
・全死亡 7.3% vs 6.6%:HR 1.11, 95%CI 0.95~1.29(p=0.18)
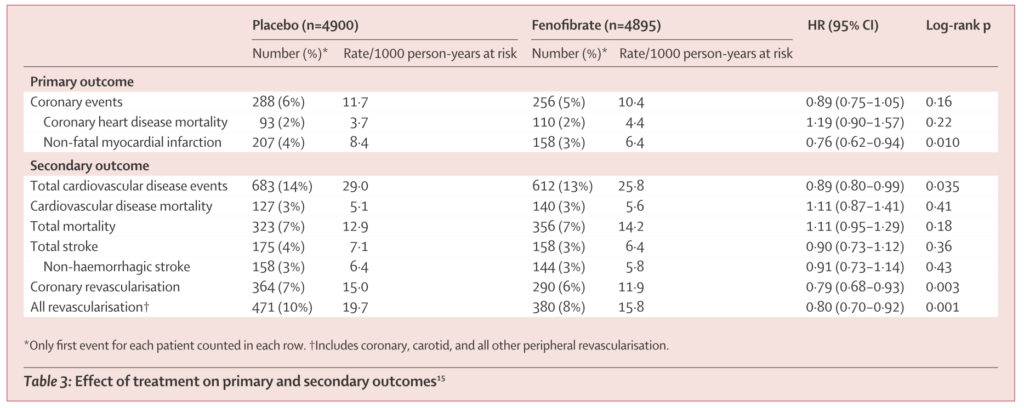
サブグループ解析では65歳未満、1次予防で有意差あり。
ACCORD-LIPID NEJM2010;362:1563
P:心臓血管リスクの高い2型糖尿病患者
(患者背景)平均年齢62.3歳、CVD既往36.5%、BMI 32.3kg/m²、インスリン33.3%,metformin 62.0%,SU薬52.4%、スタチン59.8%、糖尿病罹病期間(中央値)9年,HbA1c 8.3%、TG(中央値)162mg/dL
I:フェノフィブラート+シムバスタチン(スタチン+フィブラート製剤併用)
C:プラセボ+シムバスタチン(フィブラート製剤単剤)
O:
1次エンドポイント:非致死的心筋梗塞,非致死的脳卒中,心血管死の複合エンドポイント
結果
スタチン+フィブラート製剤併用群 vs スタチン単剤群=2.2%/年 vs 2.4%/年:ハザード比0.92;95%信頼区間0.79~1.08(p=0.32)有意差なし
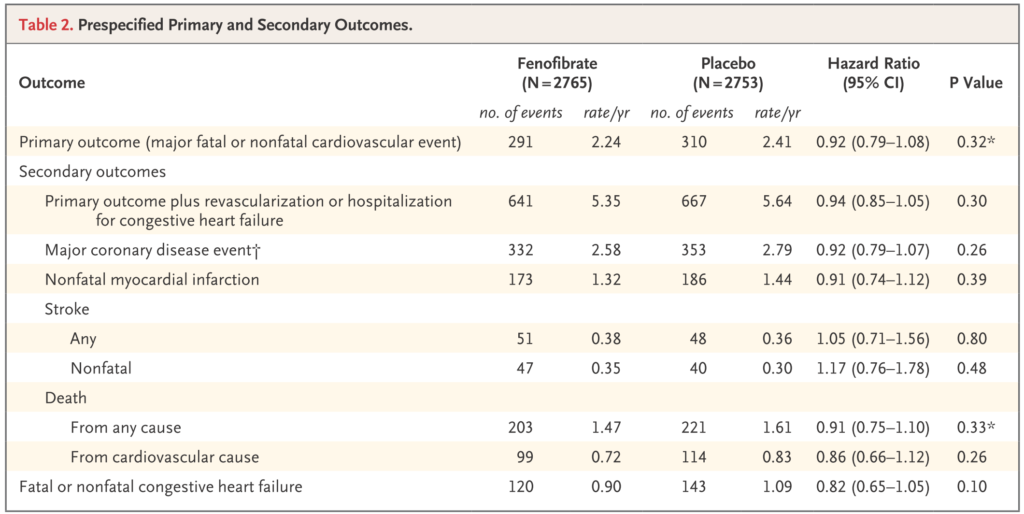
サブグループ解析ではTG≧204mg/dLかつHDL≦34 mg/dL群では唯一有意差あり。

(まとめ)スタチンへフィブラート製剤追加での心血管合併予防効果証明できず。サブグループ解析では脂質プロファイルがTG≧204mg/dLかつHDL≦34 mg/dL群では効果がある可能性が示唆された。スタチンとフィブラート製剤合わせると横紋筋融解リスクが指摘されているが今回の研究では指摘されていない。


