静脈血栓の原因:Virchowの3徴(血流うっ滞・血管内皮障害・凝固能亢進)
リスク因子
1.血流うっ滞:長期臥床、肥満、妊娠、全身麻酔、下肢麻痺、脊椎損傷、下肢ギプス固定、加齢、下肢静脈瘤、長時間座位(旅行、災害)など
2.血管内皮障害:高ホモスステイン血症、手術、外傷、骨折、中心静脈カテーテル留置、カテーテル検査・治療、血管炎、抗リン脂質抗体症候群、膠原病、喫煙、静脈血栓塞栓症の既往
3.凝固能亢進:悪性腫瘍、妊娠・産後、手術、外傷、骨折、熱傷、薬剤(経口避妊薬、エストロゲン製剤)、感染症、ネフローゼ症候群、炎症性腸疾患、骨髄増殖性疾患、多血症、発作性夜間血色素尿症、抗リン脂質抗体症候群、脱水、アンチトロンビン欠乏症、プロテインC/S欠乏症、プラスミノーゲン異常症など
深部静脈血栓症 DVT:deep venous thrombosis
静脈の分類
・深部静脈:筋膜よりも深い部分を走行
・表在静脈:皮下を走行 *穿通枝は深部静脈と表在静脈を連絡する
臨床像
・片側下肢の腫脹、疼痛を急性に認める場合が多い(蜂窩織炎と鑑別が難しい場合もある)。
・側副血行路の表在静脈が怒張する点も特徴的。
肺塞栓症
・臨床像はかなり多彩で呼吸困難、胸痛、動悸、血痰、咳嗽、失神などで閾値を低く鑑別に入れる必要がある。
*臨床的に疑う状況
・呼吸不全で聴診所見と胸部レントゲン所見に乏しい場合
・肺炎を診断し違和感を持つ場合(一度は肺塞栓症の可能性を考慮する)
・原因不明の洞性頻脈や頻呼吸、低酸素血症
・入院患者の新規低酸素血症
検査
1:採血検査:血算・生化学・凝固(D-dimerを含む)、BNP、心筋逸脱酵素
*D-dimerの年齢でのカットオフ値 参考:JAMA. 2014 Mar 19;311(11):1117-24.
・50歳未満:0.5 μg/mL
・50歳以上:年齢 × 0.01 μg/mL
*参考:凝固能亢進の検査(疑う場合のみ提出)
・プロテインC/S欠損症:プロテインC/S
・アンチトロンビン欠損症:ATⅢ
・抗リン脂質抗体症候群:抗カルジオリピンIgG抗体、抗カルジオリピン-β2GPI抗体、ループスアンチコアグラント *必ず流産歴を確認
*これらの検査は抗凝固療法の影響を受けるため、抗凝固薬投与前の採血を提出する
2:胸部レントゲン:いずれも非特異的所見
3:心電図:S1Q3T3パターンの感度は低い
4:心エコー検査:右室拡大、TRPG上昇、D-shape(左室圧排所見)など
*D-shapeはプローベの当て方が斜めになるだけでそのように見えてしまう場合があるため注意が必要。
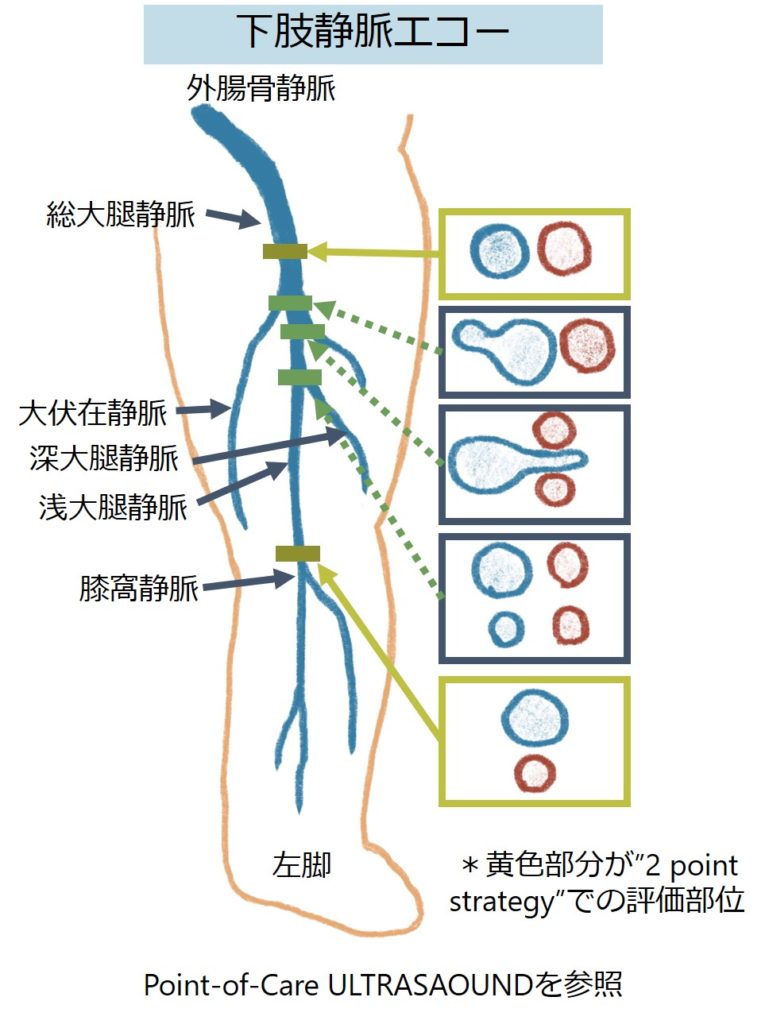
5:下肢静脈エコー検査:”Two-point strategy”
・大腿静脈と膝窩静脈をエコー(リニアプローベ)で評価。大腿静脈は股関節外旋、膝窩静脈は膝関節屈曲位で評価する。*遠位の深部静脈血栓症は評価出来ない。
・Compression test:圧迫で虚脱しない場合は中枢側に血栓溶存在を示唆。急性期血栓は低輝度のためエコー上描出されない場合が多く、圧迫で潰れない場合は血栓があると間接的に判断する(血管に対して長軸だと圧迫して潰れるかどうか評価しづらいため、必ず短軸で評価する)。
*参考:JAMA. 2008;300(14):1653-1659
6:造影CT検査:肺塞栓症の診断(肺動脈だけでなく一緒に下腿静脈も撮影し評価する)
*肺換気血流シンチグラフィは救急では実施困難なため、腎機能障害がある場合や造影剤アレルギーの場合などに実施を検討。
診断
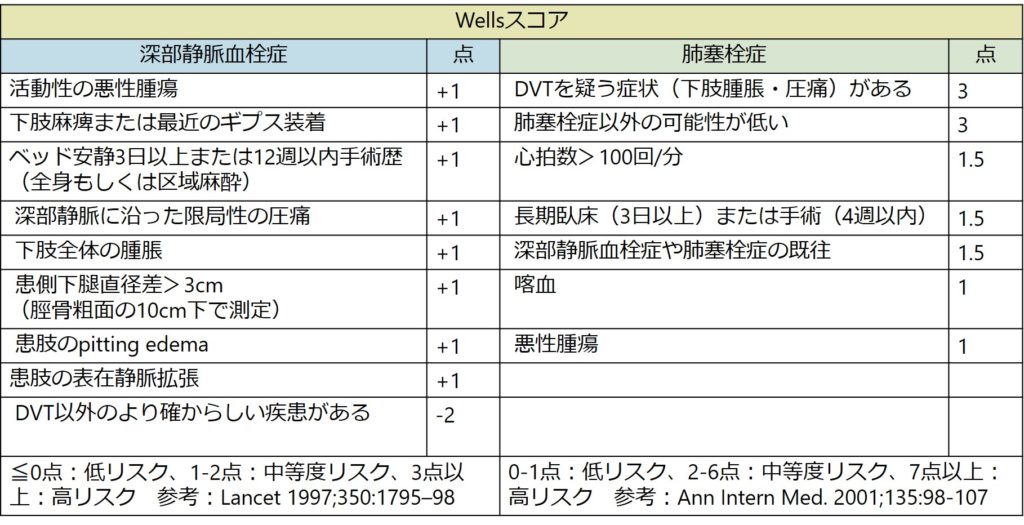
・深部静脈血栓症、肺塞栓症いずれも「Wellsスコアが低リスク」+「D-dimer陰性」で除外することが出来る。D-dimerはあくまで臨床的な事前確率と合わせて初めて解釈することが出来る点に注意(D-dimer単独で評価することは出来ない)。
・上記で除外出来ない場合、深部静脈血栓症は下肢静脈エコー検査、肺塞栓症は造影CT検査へ進む。
治療
1:肺塞栓症によるショックなど血行動態が不安定な場合
→血栓溶解療法の適応を含めて循環器内科と相談
2:血行動態が安定している場合
治療適応
・近位DVT(膝窩静脈から近位):抗凝固薬適応
・遠位DVT(膝窩静脈以遠):1-2週間後にエコーでフォロー *エビデンスが十分ではなく、画一的な抗凝固療法を行う意義は乏しい(下例)。
・症候性もしくは高リスク、エコーフォローで血栓進展→抗凝固薬適応
・無症候性かつ1-2週間エコーフォローで血栓進展なし→抗凝固薬導入しない
抗凝固薬の選択
方法1:未分画ヘパリンまたはフォンダパリヌクスで開始→ワーファリンまたはDOACへ切り替え
方法2:最初からDOAC開始・維持
1:未分画ヘパリン
未分画ヘパリン 製剤:5000単位/5mL
組成:ヘパリン10000単位/10mL + 生理食塩水40mL(=200単位/mL)
投与量参考(ノモグラム Ann Intern Med. 1993 Nov 1;119(9):874-81.)
・投与前と投与開始後6時間ごとにAPTTを測定。
・APTTが安定しれくれば(例2回連続で速度変更なし)、APTT測定間隔を12時間おき、24時間おきへと延長していく。
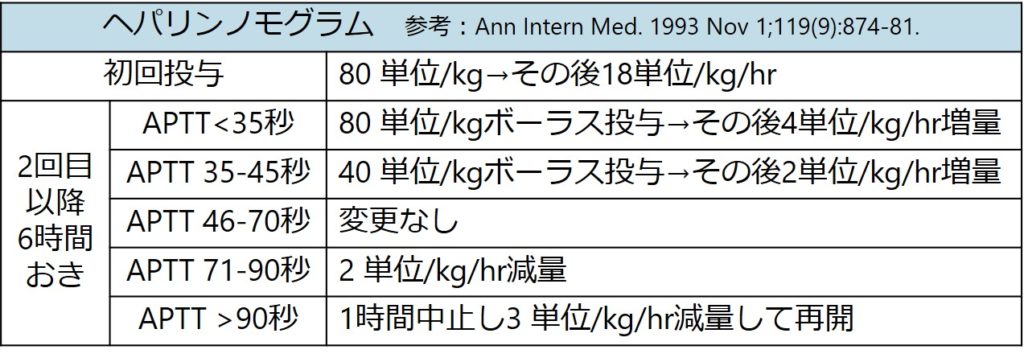
目標:APTT対照値の1.5-2.5倍でコントロール
2:フォンダパリヌクス
一般名:フォンダパリヌクス 商品名:アリクストラ
製剤:皮下注射 2.5mg, 5mg, 7.5mg
体重50kg未満:5mg 1日1回皮下注射
体重50-100kg:7.5mg 1日1回皮下注射
体重100kg超:10mg 1日1回皮下注射
*低分子ヘパリンは保険適応なし
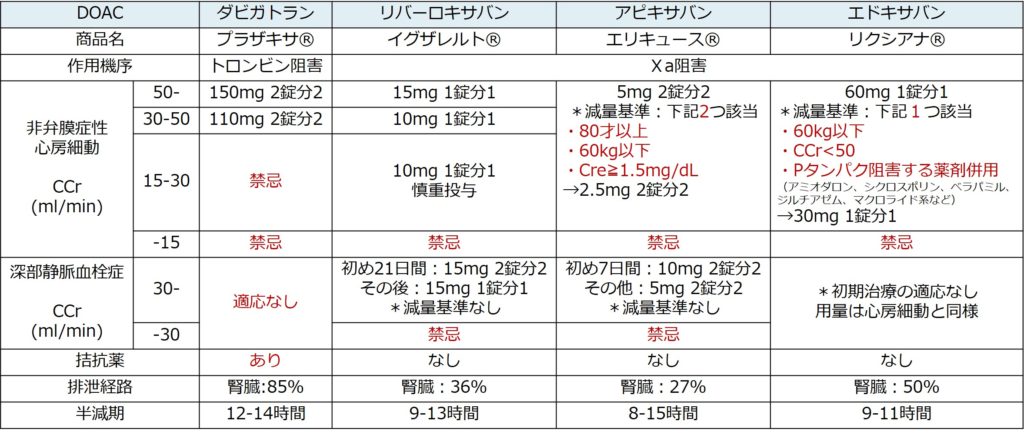
3:DOAC
・急性期からの使用可能であり(リバーロキサバンとアピキサバン)、用量、減量基準/禁忌が心房細動と異なる点に注意。
・リバーロキサバン(商品名:イグザレルト):初期投与15mg 1日2回を3週間投与、その後15mg 1日1回投与
・アピキサバン(商品名:エリキュース):初期投与10mg 1日2回を7日間投与、その後5mg 1日2回投与
・エドキサバン(商品名:リクシアナ):急性期に静注薬で治療後に使用(投与量と禁忌は心房細動での用量に準拠:通常60mg 1日1回、減量基準該当30mg 1日1回)
*ダビガトランは保険適応なし
4:ワーファリン
・ワーファリンは効果発現まで時間がかかるため単独で初期治療を行うことは出来ない。初期はヘパリンに併用して開始し、その後維持療法でワーファリン単独で管理する。
・目標PT-INR=1.5-2.5
*下大静脈フィルター:抗凝固薬が禁忌の場合、抗凝固薬使用中に静脈血栓塞栓症が再発する場合に使用を検討(循環器内科と相談)
抗凝固薬開始後は早期離床を推奨
治療継続期間:原因によらず最低3ヶ月の治療が必要
*それ以降の治療期間に関しては原因が解除されるかどうか?と出血リスクによって個々の判断を行う。
DVTの予防
入院患者のDVT予防に関してはこちらをご参照ください。参考までに脳卒中患者のDVT予防に関してはこちらをご参照ください。
参考文献:「肺血栓塞栓症および深部静脈血栓症の診断,治療,予防に関するガイドライン(2017年改訂版)」


