前回筋生検の手技に関して解説させていただき、今回は神経生検の採取のところまでの手技に関して解説させていただきます。
適応
・血管炎によるニューロパチー
・サルコイドーシスによるニューロパチー
・アミロイドーシスによるニューロパチー
・悪性リンパ腫によるニューロパチー
・ハンセン病
これらが特に神経生検の意義が大きい疾患です。
神経の選択
一般的には腓腹神経(sural nerve)で神経生検を行います。これは純粋感覚神経であり運動麻痺の後遺症が生じない点、一般的に神経伝導検査で腓腹神経を調べるので事前に状態を調べられる点、解剖学的に破格が少ない点などが理由として挙げられます。
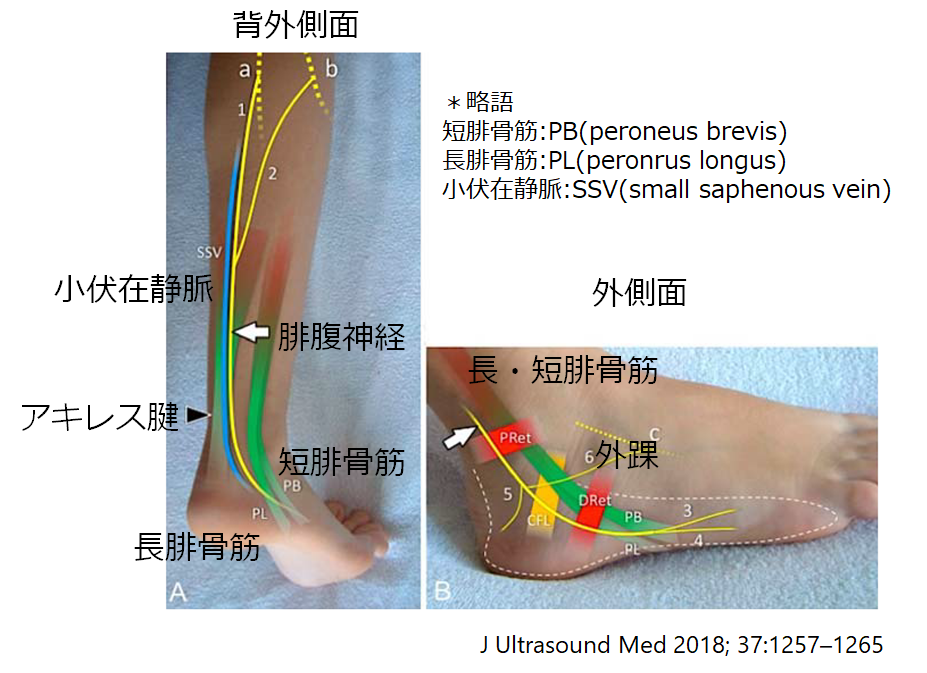
腓腹神経の解剖
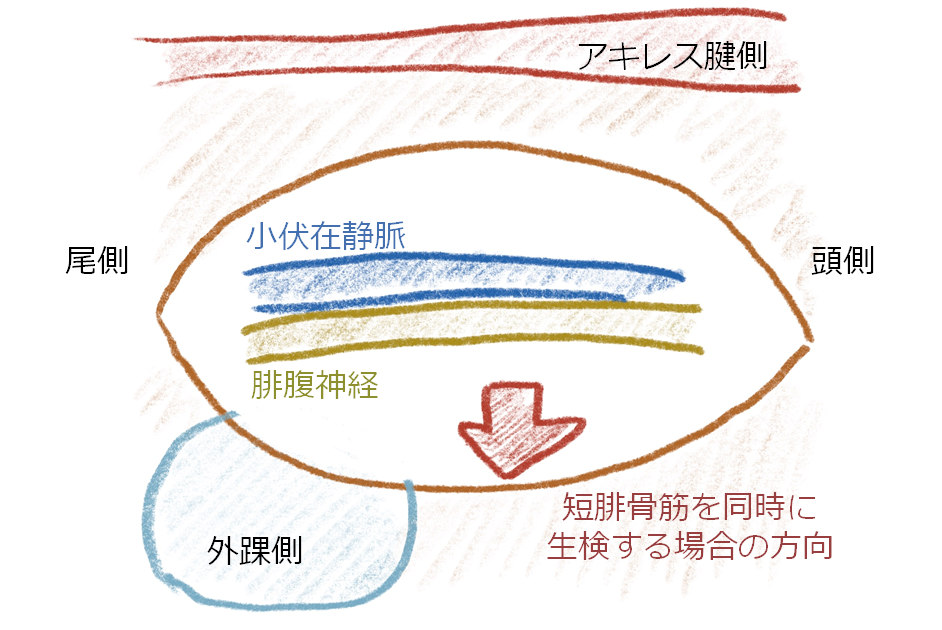
腓腹神経はアキレス腱と外踝の間を走行し、小伏在静脈が伴走しています。中枢側ではアキレス腱側に位置しています。
腓腹神経生検の際には同時に短腓骨筋(PB: peroneus brevis)の筋生検を行うことがあります。短腓骨筋は腓骨外側に起始し、第5中足骨に停止し、腓腹神経よりも外踝側を走行しています(下図参照)。この位置関係を短腓骨筋生検の際には意識します。
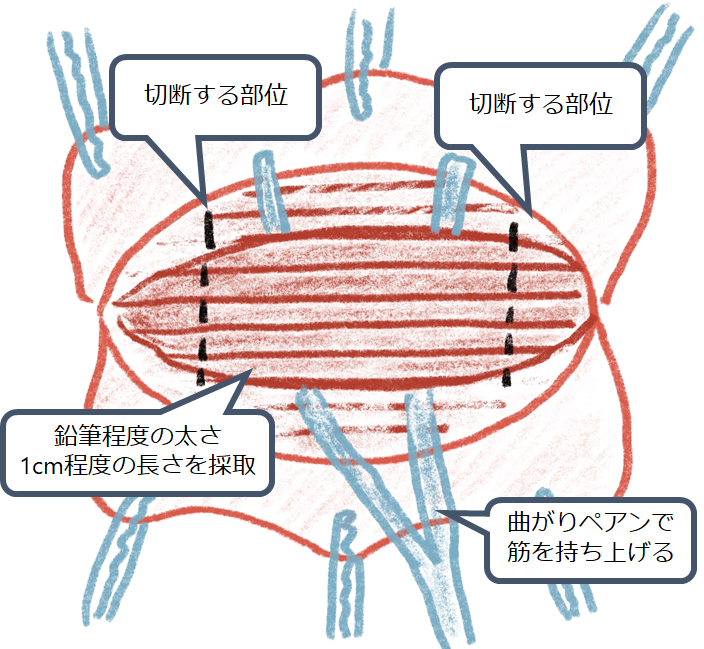
方法
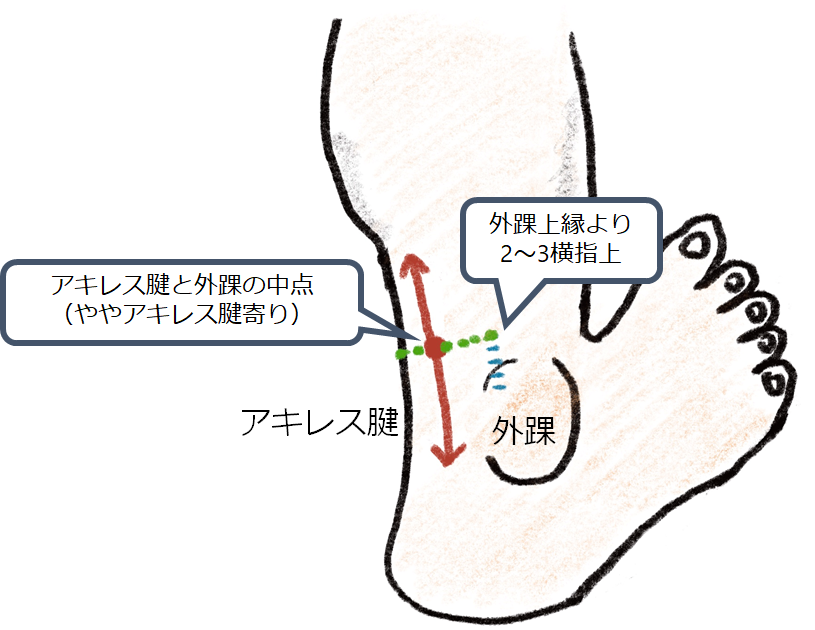
0:生検部位の決定
腓腹神経は外踝とアキレス腱の間を走行しています。アキレス腱と外踝の中点よりややアキレス腱寄りの部位に皮切を置きます。高さは外踝上縁より2-3横指上の点を中点として上下方向へ計5cm程度皮切を起きます。神経生検で一番困るのは腓腹神経の同定が難しい点ですが、その原因の多くが皮切部位が悪いことに起因します。このため最初の皮切部位の同定が何よりも重要です。
1:配置
一般的に患者さんは腹臥位の状態で行います。生検部位に対して検者2人が座り生検を行います。
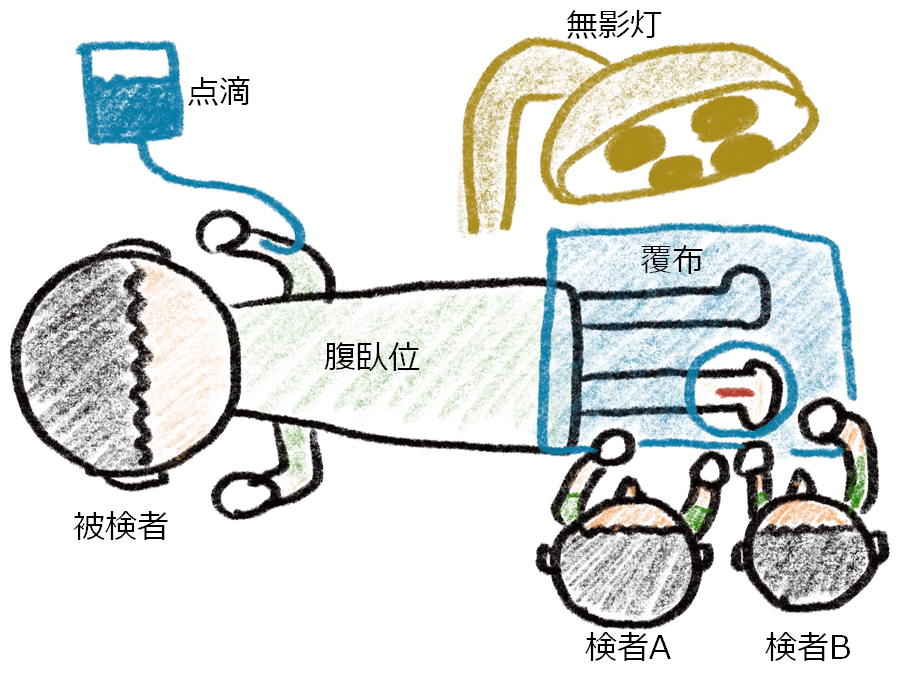
2:皮切
先程決めて皮切部位に皮下局所麻酔を行い、メスで切開を入れます。その後はペアンで鈍的に結合組織を剥離していきます。
3:腓腹神経の同定
腓腹神経は小伏在静脈と伴走しておりこれをまずは同定します。その後小伏在静脈と腓腹神経をペアンで鈍的に分離します。小伏在静脈と腓腹神経の区別は意外と難しく、必ず複数の医師で確認した方が安全と思います。神経に進展をかけるとすぐにアーチファクトになってしまうため、注意して採取します。この際には必ず近位側から採取するようにします(痛いのが1回で済むように)。検体は出来るだけ長くなるように。採取後は筋生検と同様に生理食塩水に浸した後固く絞ったガーゼにくるみ、運びます。
*鑑別点
・腓腹神経:決して直角に分枝を出すことはない(血管ではありうる)・切離の瞬間は疼痛がある(痛みがない場合は神経でない可能性があるため注意が必要*よほど高度に障害されていない限り)
・小伏在静脈:高齢者では静脈壁が厚く白っぽくなるため神経と分かりにくい場合がある(若年者は分かりやすいが)
4:短腓骨筋生検
腓腹神経生検の際には同時に短腓骨筋生検も行うことが多いです(私の所属している機関ではは腓腹神経生検の場合基本全例で短腓骨筋生検も同時に行っております)。短腓骨筋の走行部位は先程の解剖でも解説しましたが、腓骨外側に起始し、第五中足骨に停止し、腓腹神経よりも外踝側を走行しています。このため腓腹神経後に、より外踝側の部位の筋膜を切開してアプローチしていきます。このやり方は筋生検と同様ですので割愛させていただきます(こちらをご参照ください)。通常の筋生検よりも短腓骨筋は深い部位に位置するため注意です。
*特にサルコイドーシスや血管炎の検索では短腓骨筋生検も診断に寄与するため積極的に行うべき。
検体処理
・両刃のカミソリを2つに割り、両端をクロスするようにして神経をカットして3つに分ける。3つのうち両端の2つはアーチファクトが多いため中央部分が重要。
1:3つに分けた中央部分(最もアーチファクトが少ない)→グルタルアルデヒド固定 エポン包埋トルイジンブルー染色標本・ときほぐし標本
・ろ紙につけて、ビーカー内の2.5%グルタルアルデヒドで固定
・再度両刃のカミソリでクロスするように1mm幅で慎重に切る
・再度グルタールアルデヒドで1日再固定する
・次にオスミウムによる二次固定
・エポンブロックの作成(数日かかる)
2:3つに分けた端その1→凍結標本 *作成手順は筋肉と同様
3:3つに分けた端その2→ホルマリン標本固定