前提知識
「非心臓+非中枢神経」外科手術の周術期脳卒中発症リスク 0.1-1.0%と報告
・脳卒中の内訳はほとんどが虚血性(出血性<5%)
・想定される機序:灌流低下(背景に大血管狭窄がある),貧血による組織低酸素、塞栓、脂肪塞栓、炎症による凝固能亢進、血管内皮障害、抗血栓薬中止など
*基礎:発症3か月以内は脳のautoregulationが障害されている Stroke.2010;41(11):2697-2704.
→手術期の血圧やvolume statusの変動により脳梗塞が生じやすい可能性
・心臓手術の場合:約2/3は塞栓機序
・非心臓手術の場合:機序ははっきりしない,術後<24hr発症 約50%, 術後<72hr発症 93%
患者背景ごとの考慮する点
・脳動脈瘤の存在は周術期出血のリスクを増加しない
・頭蓋内血管狭窄:手術と関係なく初年度15%脳卒中リスク *周術期の脳梗塞発症リスクは不明
周術期に予防的にステントすることのエビデンスはない(そもそも頭蓋内血管狭窄に対するステント術の有用性は確立していない)
38例の頭蓋内血管狭窄(椎骨または脳底動脈)の周術期(心臓含む)脳卒中リスクは6% Stroke. 2003;34:2659–2663.
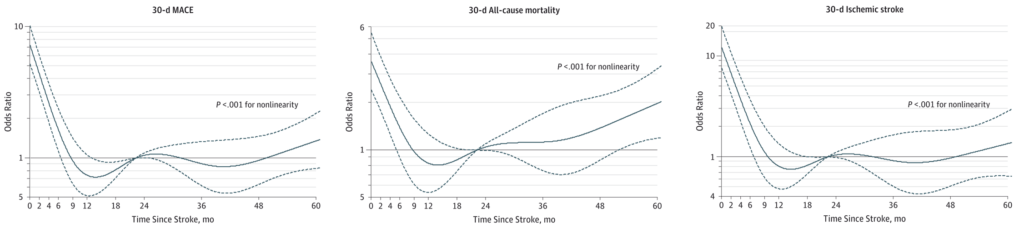
脳梗塞後の「非」心臓手術の脳梗塞発症リスク JAMA. 2014;312(3):269-277.
| 30日以内脳梗塞発症 | Odds ratio | |
| 脳梗塞既往なし | 0.078% | 1 |
| 既往あり(タイミング問わず) | 2.94% | 16.24 |
| 脳梗塞発症<3か月 | 11.95% | 67.60 |
| 脳梗塞発症3-6か月 | 4.48% | 24.02 |
| 脳梗塞発症6-12か月 | 1.78% | 10.39 |
| 脳梗塞発症>12か月 | 1.42% | 8.17 |
まとめ
・脳梗塞発症後からの時間経過によりリスクが異なる
・発症<3か月は特に脳梗塞発症リスクが高い
・発症9か月でベースラインになる
・推奨(非心臓手術):9か月待つことが望ましい(最低6か月)
参考文献
Circulation. 2021;143:e923–e946.


