透析患者さんが心房細動を合併している場合は多く(既報では約10%)、その際に抗凝固療法を導入するべきか?は議論があります。透析患者さんは脳卒中罹患リスクが5倍とされていますが、その一方で尿毒症の血小板機能低下(uremic platelet dysfunction)による出血傾向があります。このため「塞栓症予防のメリットが出血合併症のデメリットを上回るのか?否か?」が問題となります。この点に関して現時点で前向き研究は存在しないため(注:2023年)、現時点で「絶対こうするべき」という結論はないのですが、常に悩むので調べた内容をまとめます。日本ではDOACが透析患者さんは禁忌該当なので、ワルファリンを導入するか?の検討になります。
ワルファリンが塞栓症リスクを低下させず出血リスクを上昇する機序の考察
1:透析中に回路凝固予防目的にヘパリンが投与される
2:ワルファリンが血管石灰化(→calciphylaxis)を助長する(血管の石灰化を阻害するmatrix G1a蛋白, Gas-6はビタミンKを必要とするが、透析患者はビタミンK不足状態にあり更にそこにワルファリンが入ると助長してしまう)
3:尿毒症はP450を介してワルファリン代謝と干渉することで(CYP450をdownregulationする)、ワルファリンの適切な治療域を設定することが難しくなる
- 1 文献紹介
- 1.1 “Oral Anticoagulation for Patients With Atrial Fibrillation on Long-Term Dialysis” J Am Coll Cardiol. 2020 Jan 28;75(3):273-285.
- 1.2 “Warfarin Use in Patients With Atrial Fibrillation Undergoing Hemodialysis” Stroke. 2017;48:2472-2479.DOI: 10.1161/STROKEAHA.117.017114.
- 1.3 “Association Between Use of Warfarin for Atrial Fibrillation and Outcomes Among Patients With End-Stage Renal Disease A Systematic Review and Meta-analysis” JAMA Network Open. 2020;3(4):e202175
- 2 ガイドラインでの記載
- 2.1 CKDガイドライン2018
- 2.2 「血液透析患者における心血管合併症の評価と治療に関するガイドライン」日本透析医学会 透析会誌 44:337〜425,2011
- 2.3 脳卒中治療ガイドライン2021
- 2.4 2024 年 JCS/JHRS ガイドライン フォーカスアップデート版 不整脈治療
- 2.5 “2019 AHA/ACC/HRS Focused Update of the 2014 AHA/ACC/HRS Guideline for the Management of Patients With Atrial Fibrillation” J Am Coll Cardiol 2019;74:104–32.
- 3 進行中臨床研究
文献紹介
“Oral Anticoagulation for Patients With Atrial Fibrillation on Long-Term Dialysis” J Am Coll Cardiol. 2020 Jan 28;75(3):273-285.
結論:ワルファリンは塞栓症のリスクは減少せず、大出血のリスクは上昇する(抗凝固療法を導入しない場合と比較して)
*DOACに関しての結果は日本では現状処方することはないため省略
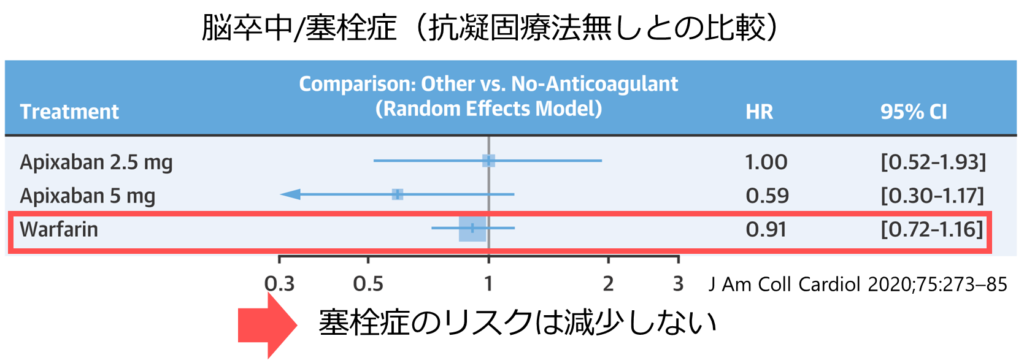
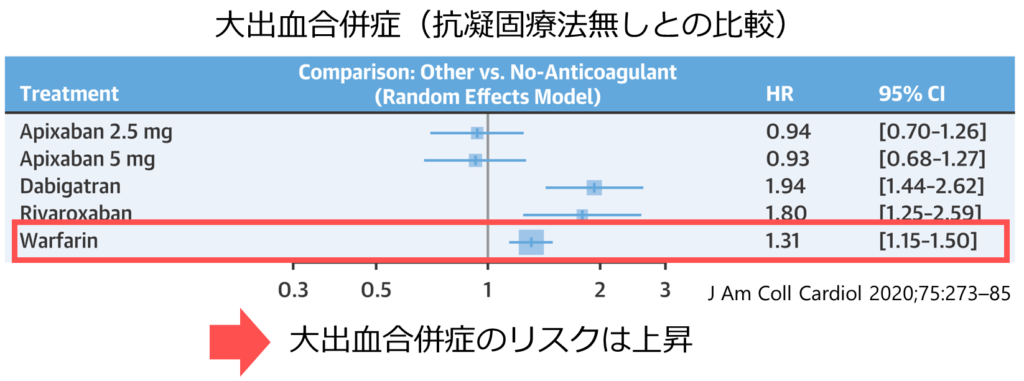
臨床試験の背景(計16の臨床試験をまとめ)
・primary endpoint: 脳卒中/全身塞栓症
・secondary endpoint: 全死亡
・safety endpoint: 大出血(入院が必要, 輸血が必要, 失血死につながる, 消化管出血, 頭蓋内出血)
limitation:患者背景の違いの検討がされていない・他の抗血栓薬を併用していた可能性否定できないなど
“Warfarin Use in Patients With Atrial Fibrillation Undergoing Hemodialysis” Stroke. 2017;48:2472-2479.DOI: 10.1161/STROKEAHA.117.017114.
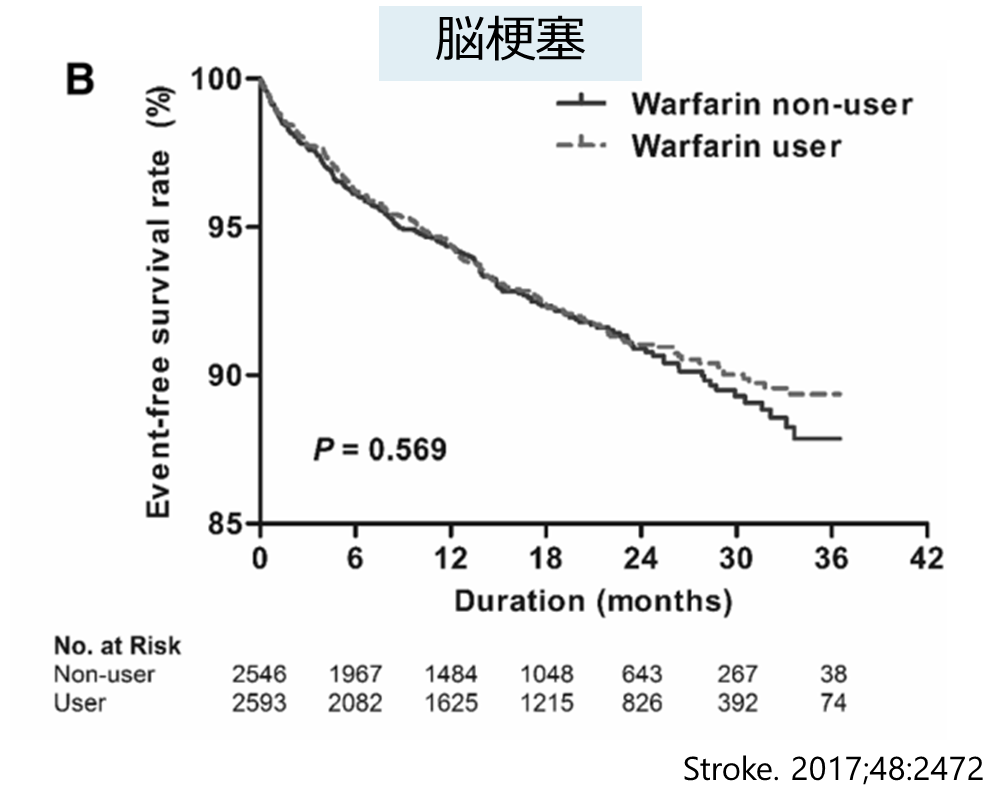
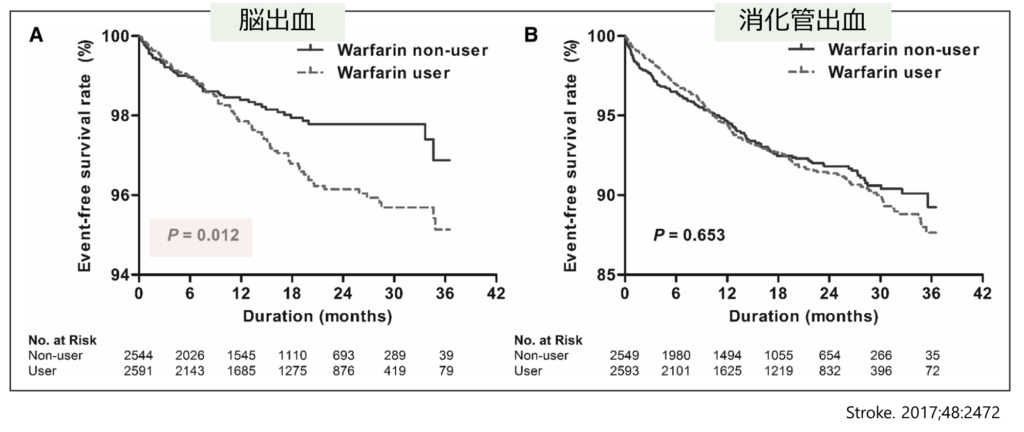
結論:心房細動合併透析患者でのワルファリン投与は脳梗塞再発リスクを減少せず, 出血合併症(脳出血)リスクを増加させる(非抗凝固療法群と比較して)
背景:ESRD患者の22.2%にAFあり、透析導入後1年以内のAF発症率11.3%、10年では14.5% 年齢と透析期間に応じてAF増加する・ESRD患者における抗凝固薬の有用性は確立していない(ほとんどの抗凝固の大規模研究ではESRDをexclusion criteriaとしている)
Design: “retrospective” cohort study, “propensity score matching”
患者背景(全9974人・韓国):年齢66.6歳、男性58.2%、併存疾患(糖尿病38.0%, 高血圧82.2%, 肝硬変 7.1%, 悪性腫瘍 25.5%)、薬剤(アスピリン 52.6%, その他の抗血小板薬 29.2%, スタチン 39.8%)、CHA2DS2-VASc>3: 39%, HAS-BLED>2: 75.1%、ワルファリン使用 29.3%
Patient:心房細動合併透析患者(除外基準:僧帽弁狭窄症または弁置換術後・フォローアップ開始14日以内に以下のoutcome発症)
Intervention: warfarin群
Comparison: non-warfarin群」
Outcome: 虚血性心疾患, 末梢動脈疾患, 脳梗塞, 脳出血, 消化管出血
結果:15.9か月フォローアップ *以下はワルファリン投与 vs 非投与 “propensity matched”
脳梗塞: 7.4% vs 7.2%(有意差なし)
脳出血: 3.0% vs 1.8% *有意差あり
消化管出血: 7.5% vs 6.6%(有意差なし)
limitation:INRの推移は考慮されていないなど
“Association Between Use of Warfarin for Atrial Fibrillation and Outcomes Among Patients With End-Stage Renal Disease A Systematic Review and Meta-analysis” JAMA Network Open. 2020;3(4):e202175
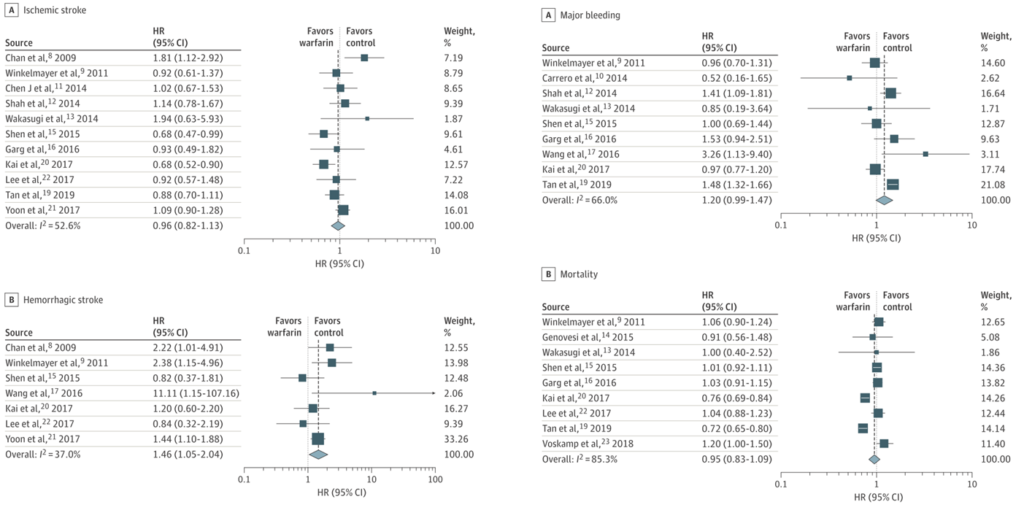
・透析患者の心房細動に対してのワルファリン使用のsystematic reviewまとめ 20499人
・全体の22.0%がワルファリン内服あり 2.6年間追跡
・結果:脳梗塞減少させず(HR, 0.96; 95% CI, 0.82-1.13),脳出血増加(HR, 1.49; 95% CI, 1.03-1.94),大出血変化なし(HR, 1.20;95% CI, 0.99-1.47),死亡変化なし(HR, 0.95; 95% CI, 0.83-1.09)
ガイドラインでの記載
CKDガイドライン2018
CQ4: CKDは非弁膜症性心房細動を有する患者の抗凝固薬治療にどのように影響するか?
推奨:CKD患者に合併する非弁膜症性心房細動に対する抗凝固薬治療は,総死亡および血栓塞栓症発症のリスクを軽減させる可能性がある.一方,重篤な出血合併症の発症のリスクを増加させるので,個々の症例において利益と不利益のバランスを考慮して投与の判断をする D2
「血液透析患者における心血管合併症の評価と治療に関するガイドライン」日本透析医学会 透析会誌 44:337〜425,2011
心房細動に対する安易なワルファリン治療は行わないことが望ましいが,ワルファリン治療が有益と
判断した場合には PT-INR<2.0 に維持する(2C).
脳卒中治療ガイドライン2021
推奨での記載はないですが、本文中に「さらに血液透析患者における心房細動では抗凝固療法の有用性は示されていない。」と記載があります(参考文献: Criculation 2014;129:1196-1203.)。
*参考:CKD患者での2次予防に関しては以下の通り。
CKDに非弁膜症性心房細動(NVAF)が合併した場合、CCrが30mL/分以上であれば、DOACまたはワルファリンによる抗凝固療法を行うことは妥当である(推奨度B エビデンスレベル中)。CCrが15~30 mL/分である場合は、DOACまたはワルファリンによる抗凝固療法を行うことを考慮しても良い(推奨度C エビデンスレベル小)。
2024 年 JCS/JHRS ガイドライン フォーカスアップデート版 不整脈治療
抗凝固療法高リスクの高齢心房細動患者(腎機能障害)への対応の推奨とエビデンスレベル(推奨クラス・エビデンス)
①30≦CCr<50mL/min:抗凝固療法を行う(ワルファリンよりもDOACを優先する) I A
②15≦CCr<30 mL/min:DOAC(ダビガト ラン以外)を用いた抗凝固療法施行を考 慮する IIa B
③CCr<30 mL/min(非透析導入):ワルファリンを用いた抗凝固療法施行を考慮してもよい IIb C
④維持透析患者:ワルファリンを用 いることは推奨されない III No benefit B *太字は管理人記載
“2019 AHA/ACC/HRS Focused Update of the 2014 AHA/ACC/HRS Guideline for the Management of Patients With Atrial Fibrillation” J Am Coll Cardiol 2019;74:104–32.
“For patients with AF who have a CHA 2 DS 2 -VASc score of 2 or greater in men or 3 or greater in women and who have end-stage chronic kidney disease (CKD; creatinine clearance [CrCl] <15 mL/min) or are on dialysis, it might be reasonable to prescribe warfarin (INR 2.0 to 3.0) or apixaban for oral anticoagulation” 2b B-NR
→解説文の記載”Use of warfarin or apixaban might be reasonable in dialysis-dependent patients with AF, but further study is warranted.”
進行中臨床研究
現時点で前向き研究不在で以下の前向き研究が進行中2023年
AVKDIAL試験:ワルファリン投与群 vs 非投与群のRCT

参考文献
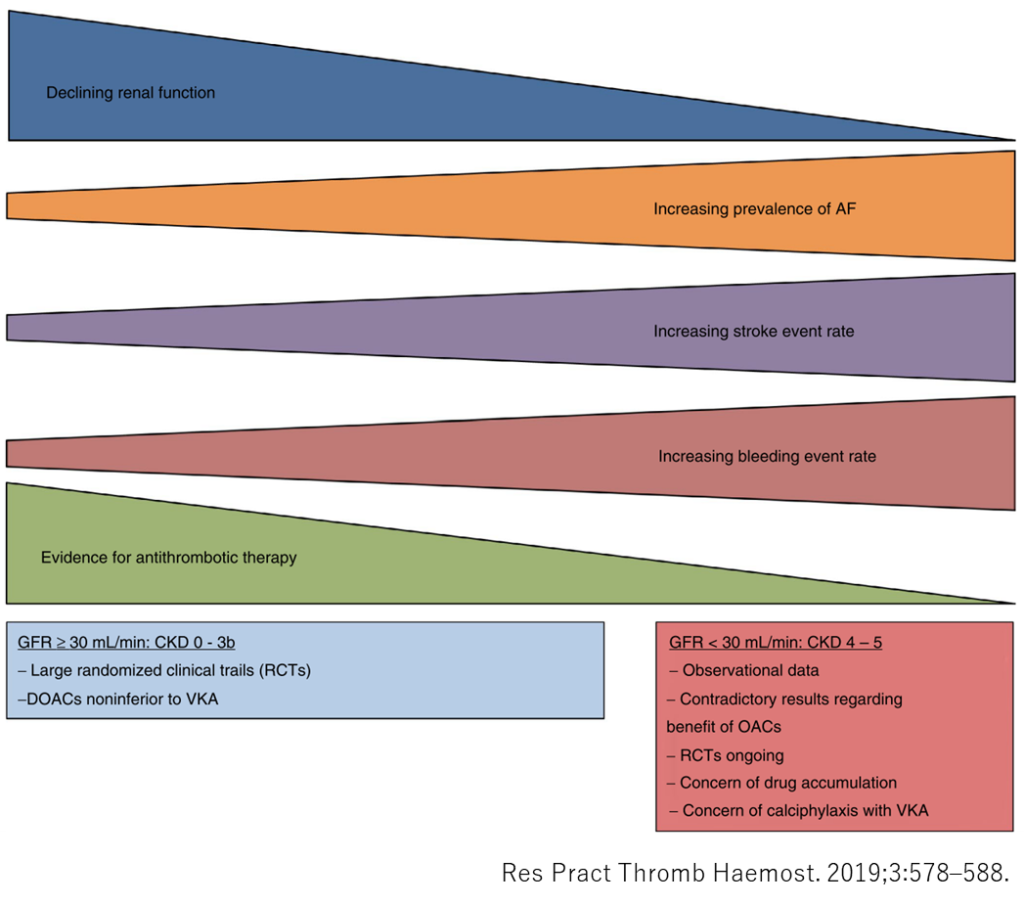
・Res Pract Thromb Haemost. 2019;3:578–588. review article 2019年時点での研究をまとめた上での
管理人メモ
・脳梗塞は1次予防と2次予防で考え方を分けた方がよいのか?この点に関して言及している文献ほとんどないのではないか?