色々なパラメーターがでてきて混乱するかもしれませんが、基本は電気回路の電流(血流)=Δ電圧(Δ還流圧)/血管抵抗を理解していれば理解できると思います。
脳血流の生理学
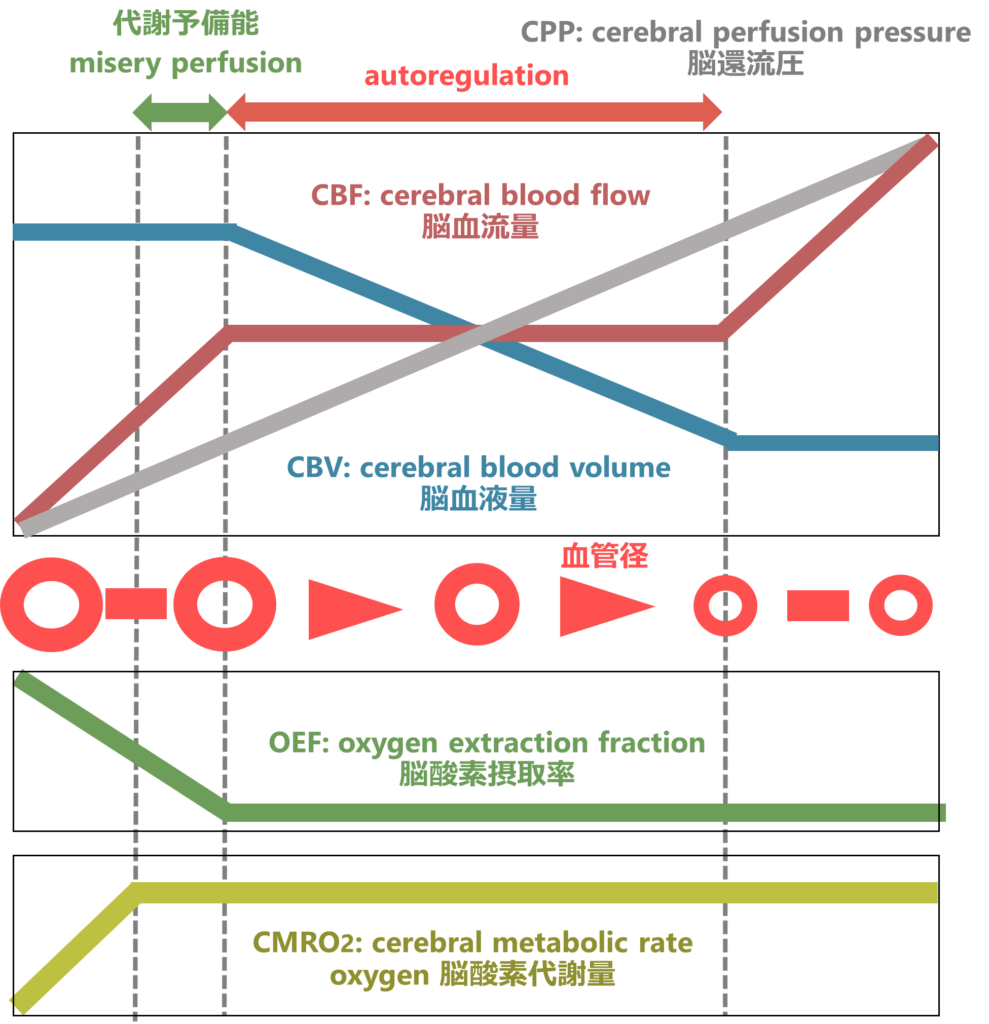
以下が登場するパラメーターです。電気回路では電流の受け手(=組織:血流の受け手)側のことは一切考慮しませんが、ここでは受け手(組織)の酸素摂取率(OEF)を考慮する必要があります。
CPP: cerebral perfusion pressure 脳還流圧 電気回路の電圧に該当します
CBF: cerebral blood flow 脳血流量 電気回路の電流に該当します
CBV: cerebral blood volume 脳血液量 上記CBFを保つために血管を拡張させ(血管抵抗を減らし)、脳血流量を保つ(autoregulation)働きを担います(電気回路の抵抗に間接的に該当します)
*MMT(mean transit time)=CBV/CBF 「抵抗」の逆数のような値です(循環予備能が低下する際にMMTは上昇する)
OEF: oxygen extraction fraction 脳酸素摂取率 上記のautoregulationで血流量を代償しきれなくなった場合に組織が酸素を奪う能力を上げることでなんとか酸素を維持しようとする機序(代謝予備能)です
CMRO2: cerebral metabolic rate oxygen 脳酸素代謝量
図にまとめると下図の様になります。
Poerts Stage分類
Stage Ⅰ:循環予備能によりCBF維持(CBV上昇・MTT上昇)
Stage Ⅱ:代謝予備能によりCMRO2維持(CBF低下)
Stage Ⅲ:CMRO2低下
各検査と評価可能な指標の対応関係
脳CT:perfusion CT/ Xenon CT
脳MRI
・ASL(造影剤不要):CBF測定可能
・PWI(perfusion-weighted MRI:造影剤必要):CBF, CBV, MTT測定可能
脳血流SPECT
・通常:CBF測定可能
・アセタゾラミド負荷:脳血流予備能評価可能
脳PET:CBF, CBVだけではなOEF, CRMO2が測定可能(唯一)*最も定量性に優れる
脳血流SPECT
使用されるラジオアイソトープ(トレーサー)
・123I-IMP(iodoamphetamine):血流と集積性の直線性(高)・緊急検査(不可) 投与20-30分後にピーク・定常状態
・代謝:静注早期は肺組織にとどまり徐々に動脈血流に放出・投与30分後から約30分間安定、その後低下
・方法:111-222MBq静注(半減期が長く投与量制限あり)、10~20分後、30分程度かけて収集
<利点>:定量性に優れる・軽度の脳血流低下領域も描出される
<欠点>:空間分解能は劣る(投与量が制限されるため)
・99mcTc-HMPAO(hexamethylpropyleneamine oxime): 血流と集積性の直線性(低)・緊急検査(可)
・99mcTc-ECD(ethyl cysteinate dimer): 血流と集積性の直線性(中)・緊急検査(可)
・代謝:脳内・血液内で代謝→投与2分以内に脳内分布が決定して安定・半減期6時間
・方法:740MBq静注、5~10分後、15~20分程度かけて収集
<利点>脳組織から血液中へ逆拡散の影響が少ない(血液中から放射能が速やかに消失)=コントラスト改善
薬剤負荷試験(アセタゾラミド負荷試験)
意義・機序:アセタゾラミド(商品名:ダイアモックス)は脳血管を拡張させる
→脳血管拡張前後の脳血流を測定することで循環予備能を評価している
重症度分類
Stage 0:脳循環予備能>30%
Stage Ⅰ:脳循環予備能=10~30% or 脳循環予備能≦10%かつ安静時脳血流量>80%(正常値と比較)
Stage Ⅱ:脳循環予備能<10%かつ安静時脳血流≦80%(正常値と比較)
適応
1: 塞性脳血管障害などにおける血行再建術(バイパス術)の適応判定
2: 過灌流症候群(頭蓋内出血やてんかん発作など)などの血行再建術後の重篤有害
事象の発生予測
*日本JET study(脳卒中の外科 2002;30:434-437)では上記StageⅡ該当例で外科的介入が内科治療よりも脳梗塞再発を低下させた。
日本の「脳卒中治療ガイドライン2021」での記載は以下の通りになっています。
3-1非心原性脳梗塞(5)EC-ICバイパス
推奨:症候性内頚動脈および中大脳動脈閉塞/狭窄症による一過性脳虚血発作(TIA)あるいはminor strokeを起こした症例に対して、発症時期、年齢、modified Rankin Scale(mRS)、定量的脳循環測定結果から適応を慎重に考慮した上で、周術期合併症が極めて少ない熟達した術者によるEC-IC bypassを行うことは妥当である(推奨度B エビデンスレベル中) 。
*管理人の一言:この点に関しては確固たるエビデンスにはまだ乏しく実臨床の現場では施設ごとによる判断、また個別の症例による判断の要素が大きいと感じています。
注意点:急性肺水腫、心不全の報告があり緊急勧告がされたこともあり安易にルーチンで検査するべきではない検査です(必ず事前に患者に検査に関して説明・十分なモニター管理下で実施)
1)本検査の適応を十分に検討し、今回報告された重篤な副作用のリスクを考慮しても、治療方針を決定する上で本検査が必要不可欠と考えられる症例に限り、これを実施すること。
2)検査対象者には、本検査の必要性、本薬の副作用、「適応外使用」について十分な説明を行い、「同意書」を取得すること。
3)本検査実施時には、呼吸(酸素飽和度)モニター、心電図モニター等を実施し、検査中に変化が見られた場合には直ちに検査を中止し、呼吸確保や循環管理など必要な措置をとること。
引用元:アセタゾラミド(ダイアモックス注射用)適正使用指針 2015 年 4 月 こちらがリンクですhttps://www.jsts.gr.jp/img/acetazolamide.pdf


