この記事は神経を専門としていない初学者の方向けに腱反射に関してまとめたいと思います。
基本的な腱反射
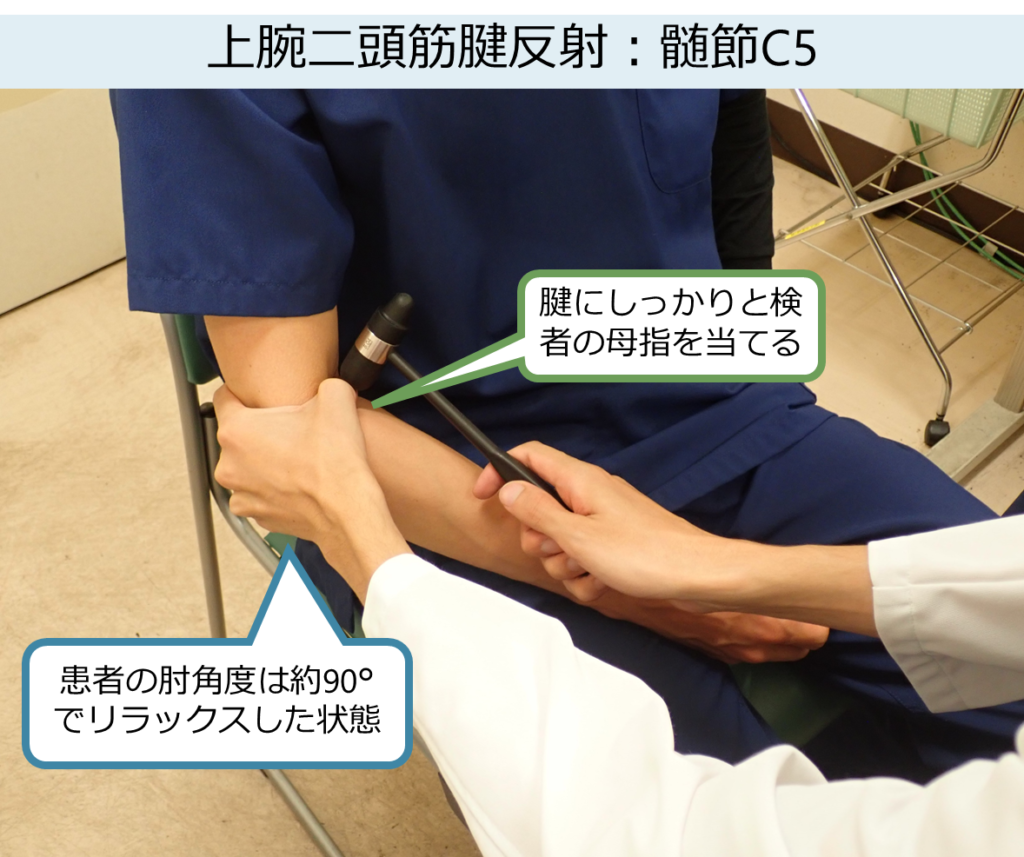
上腕二頭筋反射 biceps reflex
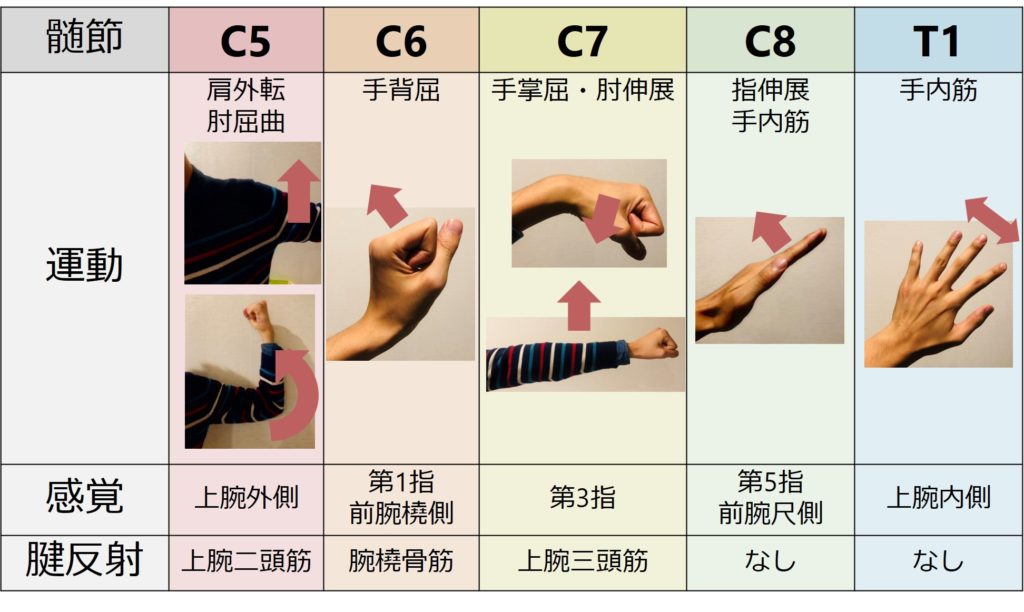
・責任髄節:C5 末梢神経:筋皮神経
・患者の姿勢:座位または臥位
・ポイント:きちんと検者の母指を上腕二頭筋腱に押し当てて(強く押し当てすぎてはだめ)、そこを打腱器で叩くことが重要です。また肘の角度が伸展しすぎていたり、屈曲しすぎていたりすると反射を誘発しづらいため約90°の角度になるようにします。前腕は回外位が正しい位置です。
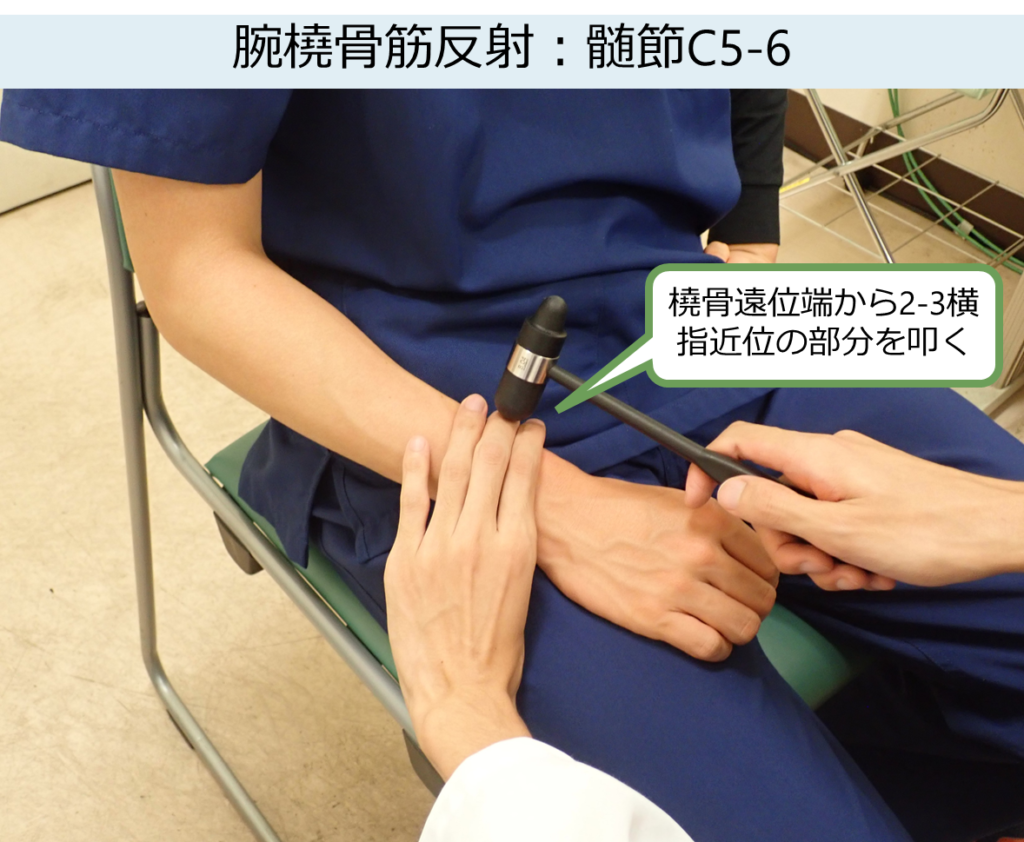
腕橈骨筋反射 brachioradialis reflex
・責任髄節:C5-6 末梢神経:橈骨神経
・患者の姿勢:座位または臥位
・ポイント:初学者の方はまず叩く位置が全く違う場合があります。腕橈骨筋はビールジョッキを持って持ち上げるときに使用する筋肉(つまり前腕を回内した状態で肘関節を屈曲させるときに使用する筋肉)です。この動作を行いどこに腕橈骨筋が走行しているかを確認してからその停止部である橈骨遠位部から2~3横指近位の部分を打腱器で叩きます。 腱を指で押さえる方法、押さえない方法どちらもありますが、深部腱反射の中でおそらく最も患者さんが痛いのが腕橈骨筋反射なので私は普段自分の指をそえています。
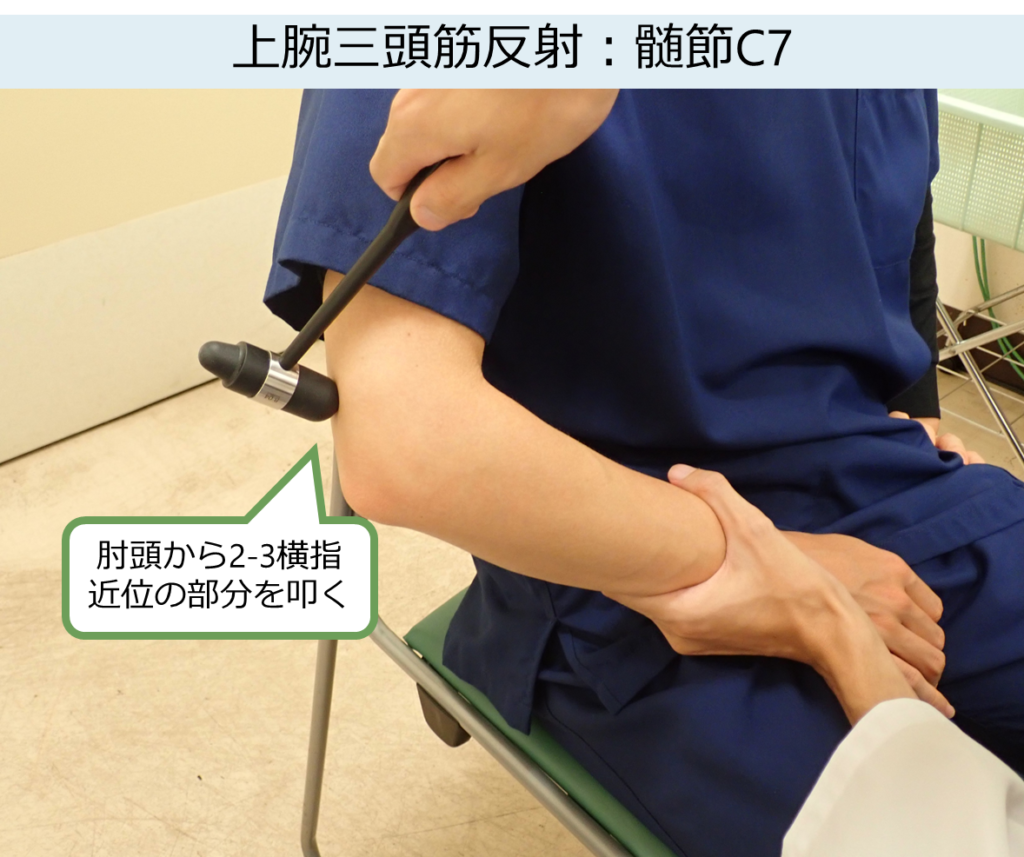
上腕三頭筋反射 triceps reflex
・責任髄節:C7 末梢神経:橈骨神経
・患者の姿勢:座位または臥位
・ポイント:これも指導していると叩く位置が悪い+叩く力が弱いために反射がきちんと出せていない場合が多い印象をもちます。肘関節を約90°屈曲した状態で肘頭の2-3横指近位を打腱器で叩きます。通常腱を指で押さえることはありません。
*参考:上腕三頭筋反射の逆転(inversion of triceps reflex/ paradoxical triceps reflex)
・上腕三頭筋反射で上腕三頭筋が収縮せずに、上腕二頭筋と腕橈骨筋が収縮する現象。C7レベルの局所病変を意味する。
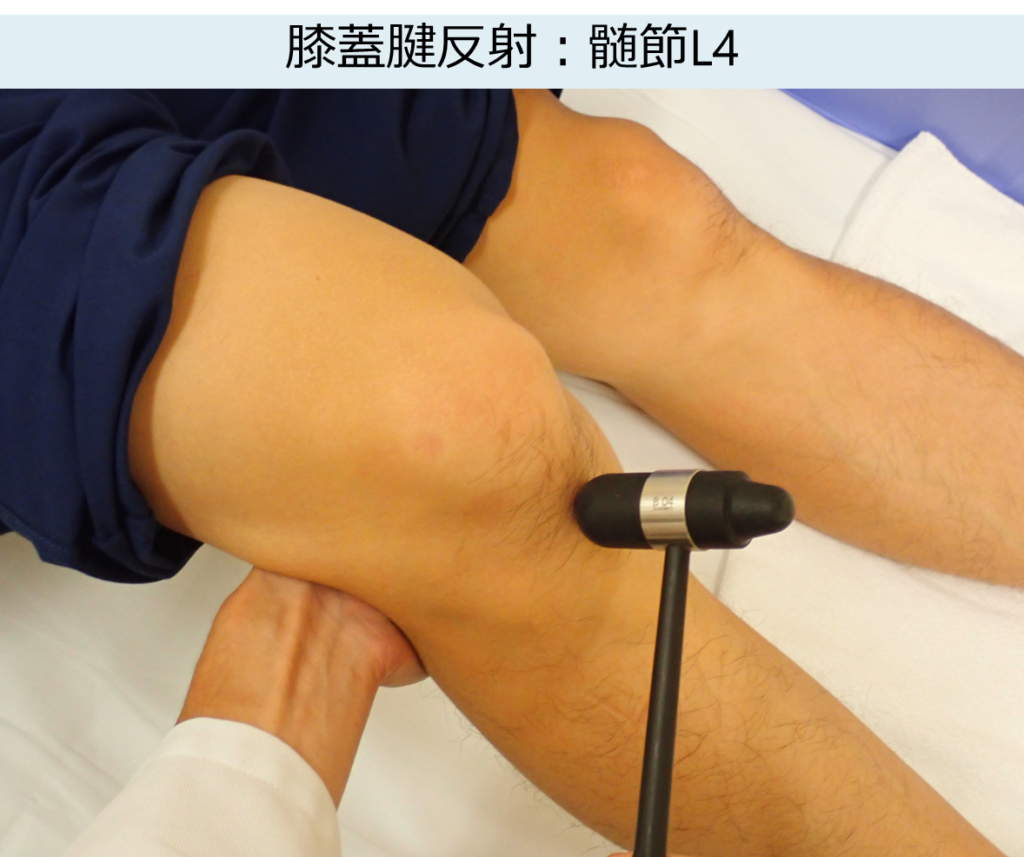
膝蓋腱反射(大腿四頭筋反射) patellar tendon reflex
・責任髄節:L4 末梢神経:大腿神経(femoral nerve)
・患者の姿勢:座位(ベッドから下腿を下垂させて足が地面につかない状態*この状態が望ましいという意見もあります)または臥位(膝を検者が持ち上げる)
・ポイント:膝蓋腱の両脇には内側・外側関節裂隙があります。きちんと膝蓋腱を触れて場所を確認してから打腱器で叩きます。通常腱を指で押さえることはありません。
*膝の屈曲角度は鈍角(つまり90度以上)が望ましいです(下図の通り)。鋭角だと腱にテンションがかかりすぎてしまい上手く出せない場合があります。また下腿を組む方法も同様にテンションがかかりすぎてしまうためあまりおすすめできません。
・膝蓋骨の上方部を巧打して誘発される場合を「亢進」と評価することが多い。
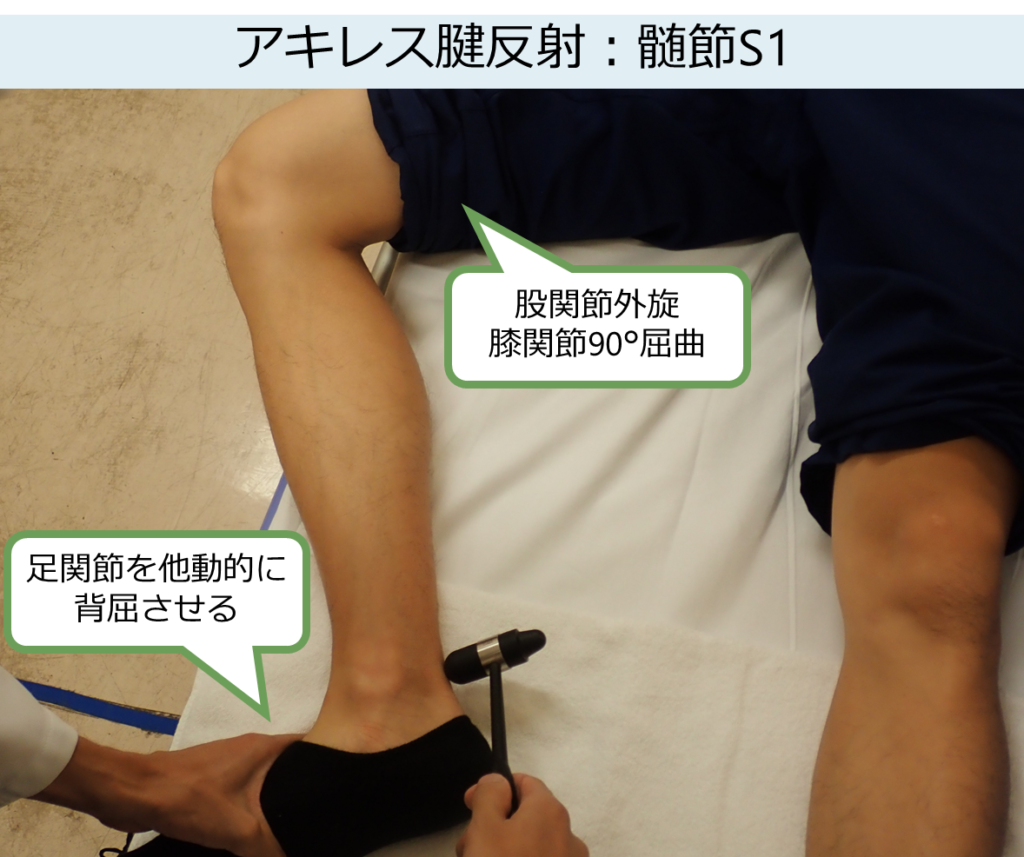
アキレス腱反射(下腿三頭筋反射) Achilles tendon reflex
・責任髄節:S1 末梢神経:脛骨神経(tibial nerve)
・患者の姿勢:座位(膝を立ててベッドの縁から足を出してもらう姿勢)または仰臥位
・ポイント:とにかくきちんとした姿勢をとることが重要です。臥位の場合はがにまたのように股関節を外旋させて、膝関節を90°屈曲、また足関節を他動的に進展(背屈)させることで90°屈曲の状態(これがきちんとできていない場合が多い)にします。 通常腱を指で押さえることはありません。
*アキレス腱反射は反射ループが解剖学的に最も長いため、length-dependentなneuropathyでまず最初に障害されるため(例えば糖尿病性ニューロパチーやアルコール性ニューロパチーなど)臨床上とても重要です。
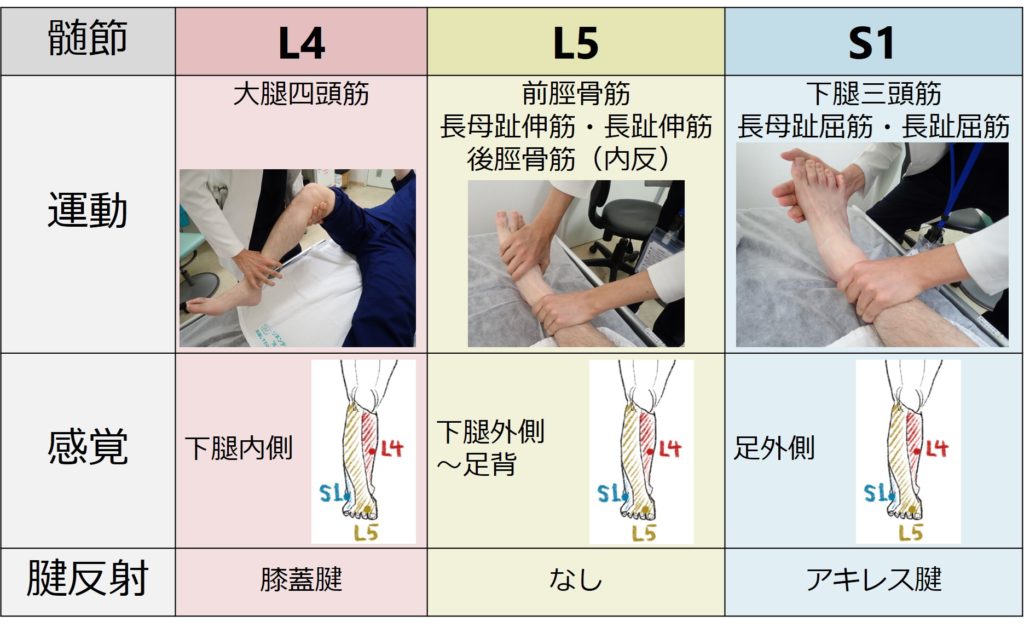
*すこしマニアックな反射で”L5″を調べる”medial hamstrings reflex”があります。こちらに紹介しているためもしよければご参照ください。
手指屈筋反射 finger flexion reflex
・これも教科書により記載が異なりますが、私は基本的に神経診察で「神経症候学を学ぶ人のために」(著:岩田誠先生)の内容に準拠しています。ここの記載では手指屈筋反射はあくまでも深部腱反射の延長線上に位置しており病的反射の一部ではないとされています。多くの方は学生の時に病的反射として手指屈筋反射を習ったと思うのでここは注意です(これも色々意見があるのかもしれません)。
・ただこれらは非恒常的な反射で健常者で認めない場合や一見亢進している場合もあるため解釈に注意が必要です。
・いずれも髄節は”C8″とされています。
・Hoffmann反射、Tromner反射、Wartenberg反射が挙げられ、いずれも母指が屈曲することで陽性と判断します。
Hoffmann反射:患者の第3指MCP関節を伸展させて、末節部をはじくことで誘発します
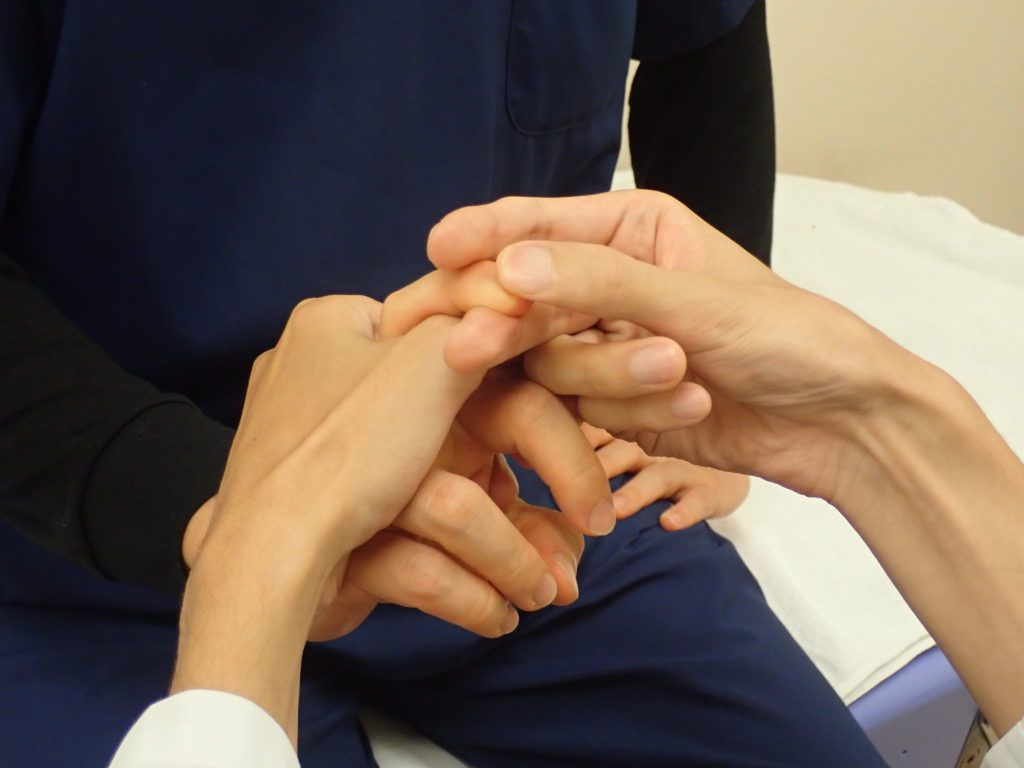
Tromner反射:中指の末節部を指でぱちんとはじくことで誘発します

Wartenberg反射:第2-5指を軽く屈曲させて、検者の指にひっかけてもらい、そこを打腱器で叩く
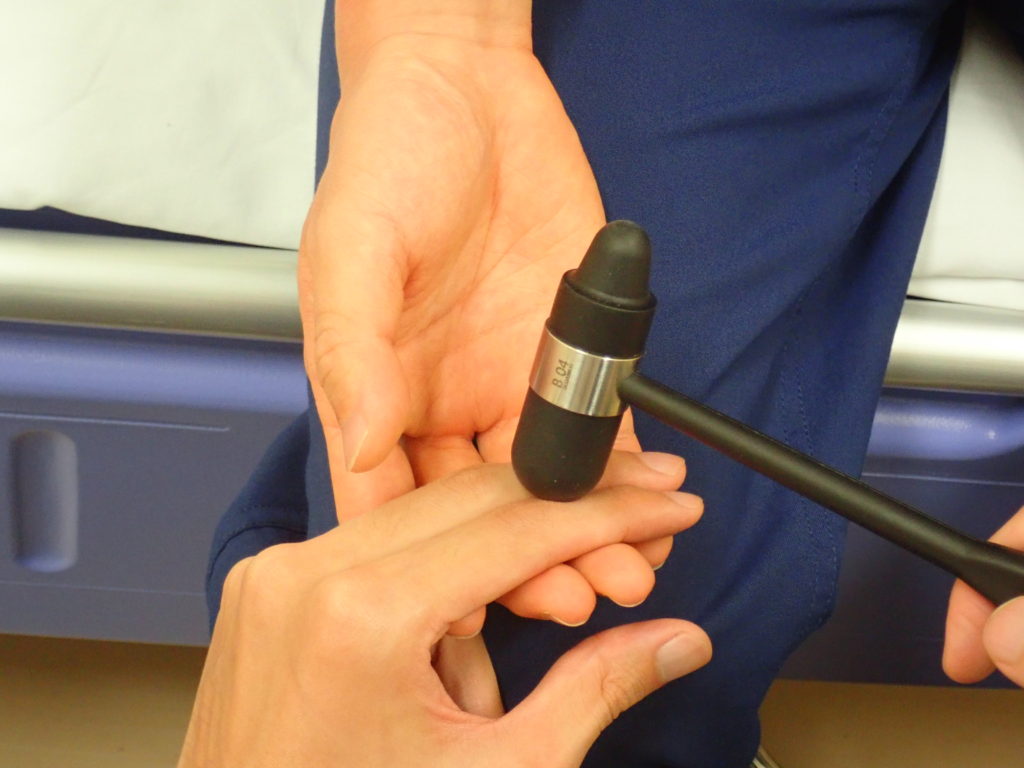
腱反射実施のポイント
1:必ず患者が筋緊張を取ってリラックス+正しい肢位で行う
*被検筋が伸展しすぎていたり、過度に屈曲していると十分に反射を誘発できないため、適度に屈曲する必要がある
2:検査する部位を十分に露出する(正しい刺激を加える+筋収縮を視認する目的)
3:打腱器は力で叩くのではなく、打腱器のヘッドの重さを利用して叩くイメージ
4:反射は眼でみるだけでなく、添えた検者の左手で患者の筋肉の収縮や動きを感じることが重要
*筋収縮があるにもかかわらず関節運動を伴わないからといって反射を消失を判断してしまう間違いがある
カルテへの記載方法
これも文献により記載方法はまちまちです。実際にカルテに書かれている記載方法もDrによりまちまちで完全に統一はされていません。参考までに以下に 「 神経症候学を学ぶ人のために」(著:岩田誠先生) で紹介されている記載方法を以下に載せます。
(N):正常範囲内
(↑):亢進
(↑ ↑) :明らかに病的な亢進
(↓):減弱
(↓↓):明らかに病的な減弱
(-):消失
別の表記方法として日本神経学会が発表している「神経学的検査チャート」では以下の記載方法となっています。
(+++):著明亢進
(++):亢進
(+):正常
(±):低下
(-):消失
更に平山神経症候学での記載は以下の通りです。全ての本で記載が異なりますのでややこしいところです。
(↑↑):亢進 評価:異常
(↑):活発, 強い 評価:保留
(+):正常 評価:正常
(↓):弱い 評価:保留
(↓↓):減弱 評価:異常
(-):消失 評価:異常
*消失かそうでないか?の区別は臨床上とても重要:必ず増強法を行い、増強法を行っても反射が誘発されない場合を腱反射消失と判断する
増強法
「下肢」の腱反射での増強法:両手の趣旨を屈曲してかぎ状にをひっかけて強く横へ引っ張らせている間に反射の検査を行う方法(=「Jendrassikの増強法」)
「上肢」の腱反射での増強法:患者の非検査側の手を強く握っている間に反射の検査を行う(または検者の腕を強く握ってもらう)*上肢の増強法は下肢と比較して有名ではない印象があります。
*Wartenbergの増強法:検査する筋肉を能動的にごくわずか収縮させる方法(Wartenberg反射も増強法)
病巣による腱反射
筋疾患
・急性~亜急性の場合:腱反射保たれる
・慢性:減弱~消失
解説:筋紡錘(錘内筋:刺激受容器)と筋繊維(錘外筋:効果器)のうち腱反射は前者の 筋紡錘(錘内筋:刺激受容器) が障害されると減弱します。筋疾患では一般的に後者の障害が先行するため、初期は腱反射が保たれ、病態が進行すると腱反射が減弱する機序になるとされています。
解釈上の注意点・ポイント
急性期のショック状態
・脊髄血管障害や外傷、脳血管障害の急性期は本来の機序であれば錐体路障害により腱反射は亢進するはずですが、超急性期は腱反射が低下~減弱する場合があり特殊な状態として注意が必要です(病態は解明されていない)。
・脳血管障害診療においては基本的に腱反射の意義は乏しいと個人的には考えています(超急性期は病巣診断にはあまり寄与しないため)。
被検筋の萎縮との比較
・被検筋が萎縮している場合は、通常腱反射は出づらくなります(誘発される筋収縮が弱くなるため)。しかし、萎縮しているにも関わらず反射が増強されている場合は病的な状態で、特にこれは筋萎縮性側索硬化症で重要な所見です。
・またこれに付随して通常は若年者の方が高齢者よりも腱反射は出やすい傾向にあります。この年齢の要素も十分に加味する必要があります(特に基礎疾患がない80歳代の方などはアキレス腱反射が減弱していることの方が多い印象)。
double crashの可能性:検査特性を理解する
・「腱反射減弱」≠「上位運動ニューロンの障害はない」という点は注意が必要です。これはつまり、複数の病態が合併していると(特に高齢者で多い)、上位運動ニューロン障害がマスクされてしまう場合があるということです。
・例えば糖尿病が背景にある患者さんが頚椎症性脊髄症を呈した場合に腱反射はどうなるでしょうか?糖尿病性神経障害で末梢神経のダメージが強い場合は例え頚椎症性脊髄症による上位運動ニューロンの障害があったとしても深部腱反射は結果として減弱している場合があります。つまり糖尿病性神経障害(下位)>頚椎症性脊髄症(上位)の影響が反映されているということです。
・このように腱反射は複数の病態が合併すると(”double crash”)それ単独での解釈は難しくなります(重要!)。この点に注意する必要があります。
・つまり腱反射単独で解釈するのは危険であり、その他の所見と合わせて解釈する必要があります。このような検査特性を十分に理解した上で腱反射は利用するべきです。
腱反射が特に役立つ状況
・腱反射がなぜ重要か?というとつまるところ「病巣診断のヒントになる」という診断の要素が最も重要です。もちろん治療経過で反射が改善してくるか?なども重要なのですが、圧倒的に重要なのは病巣診断です。
急性経過の四肢麻痺のアプローチ
・もちろんここで重要なのはギランバレー症候群を代表とした「末梢神経障害なのか?」と脊髄炎/血管障害(また稀に延髄内側症候群)などの「脊髄障害なのか?」の鑑別です。
・片側麻痺がそのほとんどが中枢神経障害なので、腱反射が鑑別上有益な情報を追加してくれることはほぼないですが、四肢麻痺の場合は病巣診断として「中枢神経障害か?」「末梢神経障害か?」の判断が難しいため腱反射がとても重要です。
近位筋筋力低下のアプローチ
・重要なポイントを先に述べると通常ミオパチーで腱反射が多少減弱することはあっても消失することはよほど進行期にならないとありません。ただLEMSは腱反射が消失するため「あれっ四肢の近位筋筋力低下で筋疾患かと思ったけど反射消失なんだ・・・・・」と筋疾患以外の可能性を考え直す契機になります。CIDPも近位筋の筋力低下を呈するのでこのような疾患との鑑別上も腱反射は重要です。
*特にLEMSは重要な鑑別で、また筋収縮後に腱反射が回復する”post exercise fascilitation”を認める点が本疾患に非常に特異的です(LEMSに関してはこちらのまとめをご参照ください)。
どのように腱反射を学ぶか
・「極論」を申し上げますと初期研修の段階で腱反射の重要性はそこまで高くありません(ここまで頑張って記事を書いておいてあれですが・・・)。私は初期研修のローテーターに腱反射を教えますが、あくまで作法を教えるくらいにとどめて細かくはつっこみません。
・非神経専門医が出会う神経疾患は「脳血管障害」・「てんかん」・「認知症」が相当な割合を占めますが、まずそもそこれらの疾患では腱反射がほぼ必要ありません。役立つテーマは「頚椎症性神経根症/脊髄症」や「筋疾患」、「末梢神経障害」などですが、これらはまず「病歴」が圧倒的に重要です。例えば、手根管症候群は「夜間~朝の悪化」「動作による増悪」「flick sign」「障害の範囲」などで相当絞り込めますし(腱反射必要ない)、頚椎症性神経根症も「頸部~肩痛の先行」「jackson/spurling sing」などでかなり絞り込めます。筋疾患も典型的な「階段が上りづらい」「頭を洗うときに手を挙げるのがしんどくなった」などの近位筋力低下を示唆する病歴をきちんとひろうことの方が圧倒的に重要です。腱反射うんぬんの前に病歴の段階で病巣の絞り込みが甘いケースが圧倒的に多いです。なので病歴聴取能力が不十分な状態で腱反射の議論をしても実臨床ではあまり意味がないと正直思います。
・また難しいのが先にも書きましたがdouble crashの議論で、腱反射がたとえ正しくとれたとしてもそれを他の神経所見と総合して正しく解釈することが非常に難しいのが腱反射の難しい点です。このように「そもそも正しい方法で実施できる」「そのあとの解釈を他の神経所見と合わせて正しく行える」という乗り越えるべきステップが多いのが腱反射の難しい点です。
・では「非神経専門医が深部腱反射をどう学ぶか?」ですが、眼が覚めるような話でなくて当たり前の内容で恐縮ですが、深部腱反射をきちんととることができるDrに直接教わるしか方法はないです。自分の所見と上級医の所見の比較対比、修正を繰り返す中でしか身に付きません。
機序
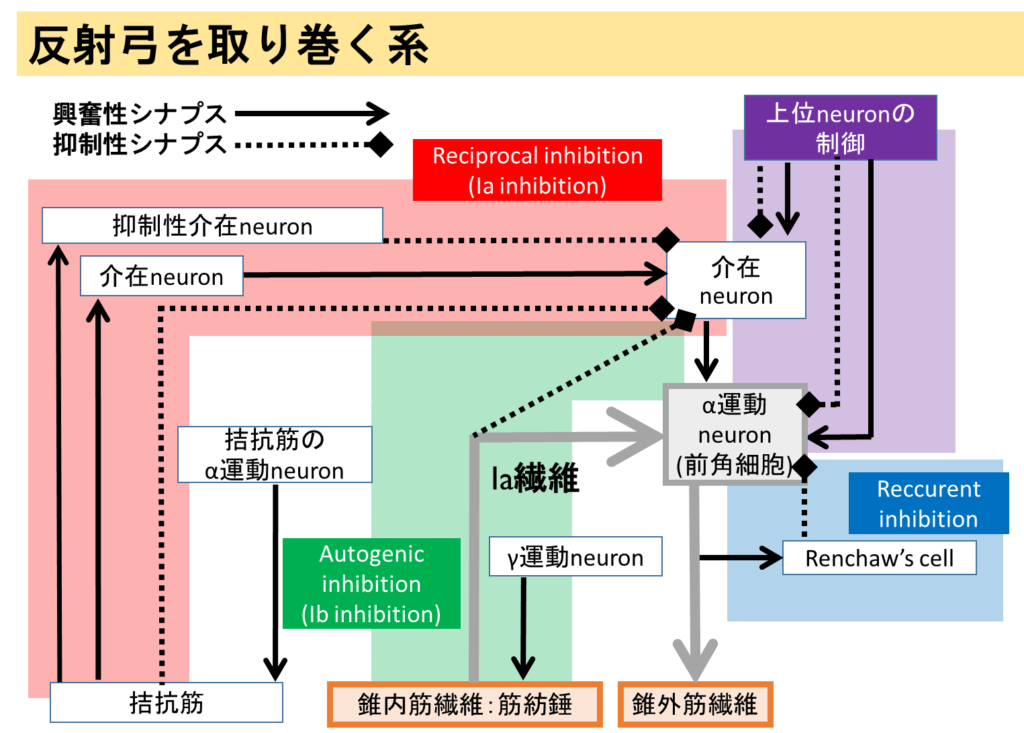
・基本的には「筋肉伸張(筋紡錘)→感覚神経Ⅰa線維→脊髄前角細胞(運動神経)→筋収縮」という一連の経路が腱反射の解剖経路になります。
・つまり末梢神経(感覚神経・運動神経いずれも)の障害や、脊髄内前角細胞の障害では深部腱反射は低下することになります。またこの経路を制御している上位ニューロンが障害されると腱反射が亢進するというのが古典的な腱反射の理解になります。
・より詳細な反射弓の解剖経路・機序に関しては、過去に後輩のY先生がとても秀逸な反射弓の図を作成してくださったので、掲載させていただきます。
用語に関して
・この点は完全に私の不勉強で、医学書院さんのホームページで福武敏夫先生がまとめてくださっている内容を元に記載させていただきます(https://www.igaku-shoin.co.jp/paper/archive/y2019/PA03343_05)。
・本来の解剖生理の観点からは「筋伸張反射(muscle stretch reflex)」が望ましいとのことです。
・また慣習的に「深部」という言葉が腱反射の前に付けられている場合が多くありますが、表在腱反射は存在しないため、「深部(deep)」という言葉はそもそもつける必要がないとのことです。すみません私は結構ずっと「深部腱反射」という言葉を使用していたため、訂正させていただきます。
・また各腱反射の呼称に関しては、筋肉名であったり(例:上腕二頭筋反射)、叩打する部位の名称であったり(例:アキレス腱反射)混乱があります。基本的には作動筋(収縮筋)の名称によって統一するべきであるとWartenbergは述べており、本来これで統一するべきと思います。
余談:打腱器(ハンマーの選び方)
・これは色々流派があるかもしれませんが、「打腱器のヘッド部分に十分な重さがあって手になじむものであればOK」と私は考えています。
・ヘッド部分が重い必要がある理由は、可能なかぎり検者が強くたたく必要性をなくすためです。毎回できるだけ打腱器のヘッドの重さを利用して叩くことで再現性の高い所見を得ることができます。毎回力を入れて叩いていると、患者の叩く力の入れ方によって毎回所見が変動してしまうという欠点があります。
・ちなみに私(管理人)は下図3つのハンマーを所有しており、特に最近は一番左のゴム製のハンマーを使用しています。Amazonのリンクも掲載させていただきます。

参考文献
・「 神経症候学を学ぶ人のために」(著:岩田誠先生)
・「平山神経症候学」
管理人記録
2022/1/10:用語に関して直し
2022/6/14:平山神経症候学の内容を読み直し一部書き直し


