世の中には聴診の達人が沢山いらっしゃるので私のような未熟者が解説するのが適切かどうか分かりませんが、まとめたいと思います。基本的な内容が多いため、医学生~初期研修の先生方の参考になりましたら幸いです。自分の聴診技術はそのほとんどが耳学問だったのでこの記事を書くにあたって改めて身体所見の書物をいくつか眺めてみましたが、本ごとに記載している内容にかなり違いがあることに驚きました。このためもしかしたら皆様が学んだ内容と違う点もあるかもしれませんがご容赦頂ければ幸いです。
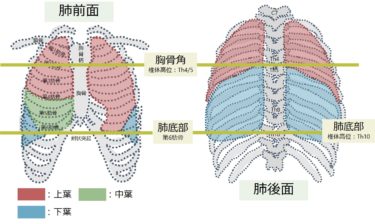
心臓の解剖と聴診部位
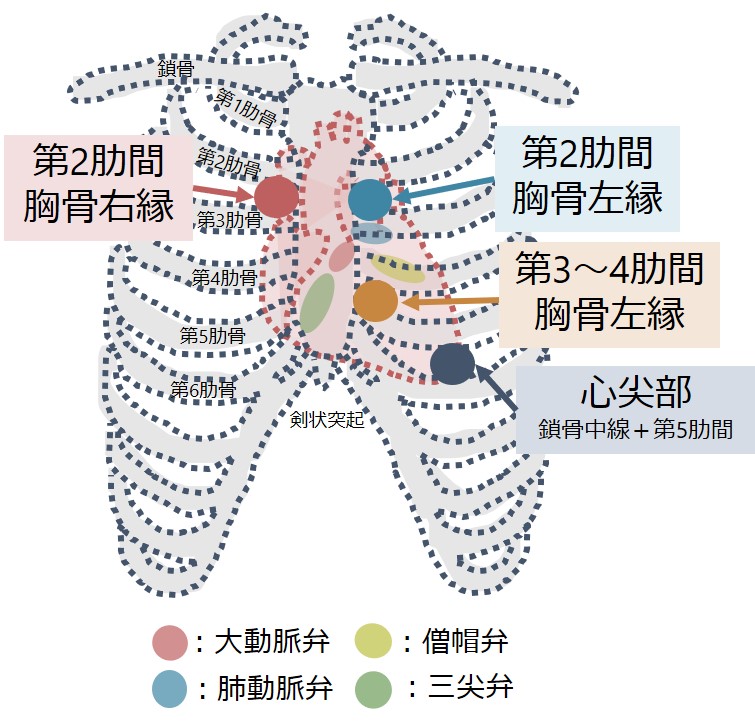
■聴診部位:以下を通常は聴診します。私は心尖部から聴診していきます。
・第2肋間胸骨右縁(2R):Ⅰ音<Ⅱ音(大きさ)・大動脈弁狭窄症(AS)の収縮期駆出性雑音を聴取する部位
・第2肋間胸骨左縁(2L):Ⅰ音<Ⅱ音(大きさ)・Ⅱ音の分裂を聴取する部位(肺動脈弁に対応する部位)
・心尖部:第5肋間の鎖骨中線(「心尖拍動」を触れる部位) Ⅰ音>Ⅱ音(大きさ)・過剰心音(Ⅲ音, Ⅳ音)を聴取する部位
*このため通常は心尖拍動部位を「触診」してから「聴診」という診察の流れになります
+
・第3~4肋間胸骨左縁(3~4L):Ⅰ音=Ⅱ音(大きさ)
心音の異常
ポイント:高圧で弁が閉鎖すると心音は亢進・弁の可動性が悪くなる/逆流すると心音は低下
■Ⅰ音
・僧帽弁、三尖弁の閉鎖により生じる
・Ⅰ音~Ⅱ音の間が収縮期であり、Ⅱ音~Ⅰ音の間が拡張期である
■Ⅱ音
・大動脈弁、肺動脈弁の閉鎖により生じる
・通常はA2→P2と微妙に肺動脈弁の閉鎖の方が遅い
■Ⅰ音とⅡ音の同定方
1:収縮期と拡張期の時間
・基本的に収縮期の時間は一定で、心拍数に応じて拡張期の時間が変化する。
・通常の心拍数では収縮期<拡張期なので、それによりⅠ音とⅡ音を同定する。
・この方法の欠点は心拍数が早くなると拡張期が短くなるため、Ⅰ音とⅡ音が分かりにくくなる点。
2:部位による音の強さの変化
・通常心尖部はⅠ音>Ⅱ音、2RはⅡ音>Ⅰ音となる
3:頸動脈の触診
・Ⅰ音とⅡ音の間が収縮期なので、そこで脈を触れるはずである。筆者は橈骨動脈で行っていましたが、ティアニー先生の本には「頸動脈の触診(特に右)」のみが正しいタイミングを把握できると記載されています(橈骨動脈ではタイミングが遅く間違える場合がある)。
■Ⅱ音分裂
・Ⅱ音は通常A2(大動脈弁閉鎖)→P2(肺動脈弁閉鎖)により構成されています。
・聴取部位:2Lが最も適しています
1. 生理的分裂:吸気時にⅡ音分裂(吸気時に右心系への静脈還流量増加によりP2が遅れる)
*よくある間違いは吸気後に息止めをしてⅡ音の分裂を聴診しようとしてしまうことです。息止めをすると分裂は消えてしまいます(左心系と右心系の還流量が同じになってしまうため)。吸気のⅡ音分裂は「吸気中のダイナミックな現象」であることに注意です。
2. 幅広いⅡ音分裂(A2→P2):RBBB(右脚ブロック)・PHT(肺高血圧症)・PS・MR
*肺高血圧症ではⅡ音の亢進も重要な所見です。
3. 奇異性分裂(P2→A2):LBBB・AS
4. 固定性分裂:ASD(慢性的な右心負荷・呼吸の影響を受けない)
過剰心音
・以下のⅢ音とⅣ音は聴診器のベル型で聴取します。膜型はきちんと密着させるために胸壁へ強く押し当てる必要がありますが、ベル型は軽く当てます(イメージとしては乗せるだけです)。
■Ⅲ音
・病態との対応:心不全(拡張障害のなかでも、”early fapid filling”が障害されることで生じる)
・音の特徴:低音で非常にぼやっとした音(≒振動)であり、Ⅱ音の直後に心尖部で聴取する(ベル型・左側臥位が望ましい)
*参考:かの有名なLawrence M. Tierney先生はⅢ音を「耳元で手掌を素早く動かし、風をつくったときの音が似ている」と表現されております。これは私がいままで習った音マネの中で最もⅢ音の音に近いと思います!
*管理人の一言:恥ずかしながら私は学生のときにⅢ音が聴こえるようになりませんでした・・・。研修医になり良い聴診器を購入して、循環器ローテートで聴取することが出来るようになりました。急性心不全でも救急外来では聴取できても、安定して病棟にあがるともう聴こえない場合が多いです(私の聴診技術の問題かもしれませんが)。またこれは私の個人的な意見ですが、「安い」聴診器でⅢ音を聴取することは極めて困難と思います(私はできませんでした・・・)。聴診器の質がかなり影響を与える心音と思います。
■Ⅳ音
・病態との対応:左室拡張障害が背景にあり、心房収縮(atrial kick)に伴い急速に左室へ血液が流入することによって生じる音(このため心房細動患者は心房収縮がないためⅣ音を聴取することはない)
・音の特徴:Ⅰ音の直前に心尖部で聴取する(ベル型・左側臥位が望ましい)
・Ⅰ音分裂との区別方法:Ⅳ音は低音なのでベル型で聴取できますが、膜型では聴取できないという特徴があります(これを”filtering out”と表現します)。Ⅰ音分裂は膜型でも聴取できるため、これによりⅣ音と鑑別することが可能とされています。
*管理人の一言:Ⅲ音よりも日常の病棟回診で高齢女性の高血圧が既往になる方などでよく聴取される過剰心音です。
弁膜症での心雑音
■大動脈弁狭窄症 AS
・収縮期雑音(駆出性)
・最強点:2Rが最強点となる場合が多い(個人的には2Lに最強点を聴取するケースもあります)・たすき掛けの領域(右肩から左胸部)にかけての心雑音を聴取する
・放散音:右鎖骨~頸部に放散音を聴取する(右鎖骨に直接もしくは右頸部に聴診器を当てる)、左頸部へ放散する場合もある
・音の特徴:クレッシェンド・デクレッシェンドのdiamond shapeの音になる場合が多い・Ⅱ音は減弱する
*ASはdiamond shapeの最強点がlate peak (late-peaking ejection murmur)、一方で収縮期雑音で最も多い機能性雑音はearly peakになる点がポイント
*音の大きさと重症度は必ずしも相関しない(low EFになると逆に音が小さくなる場合がある)
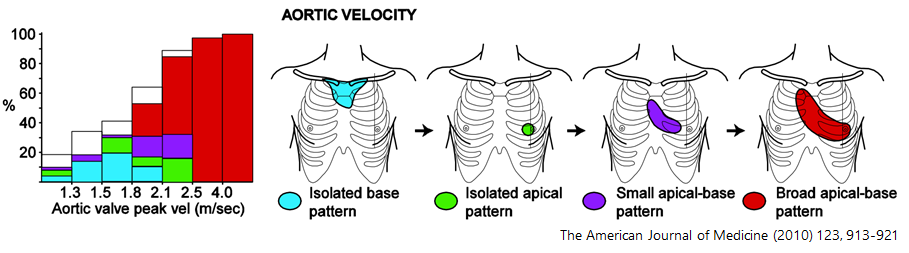
*pulsus tardus: 頸動脈を触診して押すような感覚(通常はタップするような感覚)
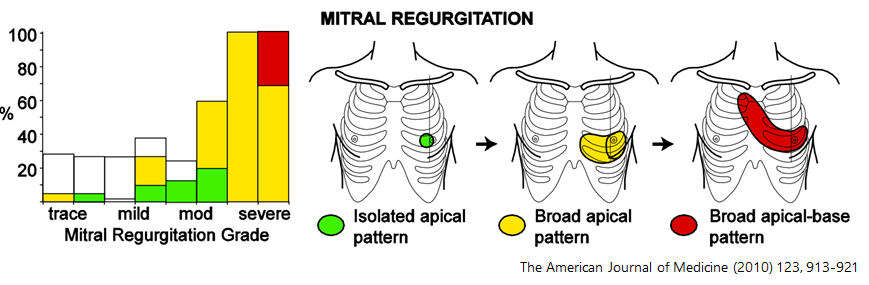
■僧帽弁閉鎖不全症 MR
・収縮期雑音(逆流性) 汎収縮期雑音(holosystolic murmur)
・最強点:心尖部が最強点となる場合が多い
・放散音:左腋窩へ放散する場合が多い
・音の特徴:「ざーっ」というかなり印象に残りやすい雑音です。
*下図に様にMRでも重症になるとたすき領域に音をみとめますが、やはり左腋窩への放散が特徴です。
■大動脈弁閉鎖不全症 AR
・拡張期雑音
・最強点:3L-4Lが最強点となる場合が多い
・音の特徴:比較的高調音で、Ⅱ音に連続する雑音の場合が多い
・ポイント:ARは重度になるまで聴診が難しい場合が多く、聞き逃しやすいです。患者さんの姿勢は座位・前傾姿勢が望ましく、呼気終末期で呼吸を止めてもらい聴診します(聴診器の膜部をしっかり当てる)。
■僧帽弁狭窄症 MS
・拡張期ランブル音
・最強点:心尖部(非常に狭い範囲)
・音の特徴:低音でベル型で聴取する
*管理人の一言:大変恥ずかしながら個人的に自信をもってランブル音を聴取できたことが私はありません・・・。先日もTEEでリウマチ熱既往の中等度MSの方がいらっしゃりかなり頑張って聴いたのですが聞こえませんでした・・・。なので教科書的な内容で恐縮です。
私が学生時代の循環器内科の教授の先生はよく聴診で弁膜症を正確に判断されており(弁尖の逸脱部位まで当てていました)、学生ながらに「これはすごい!かっこいい!」と思い、聴診を頑張ろうと思いました。最近はエコー検査が発達しているため、聴診とエコー所見を対比させると聴診技術を鍛えやすいと思います。私もまだまだですが少しずつ学んでいければと思います。
参考文献
・ティアニー先生の心臓の診察 出版社:医学書院