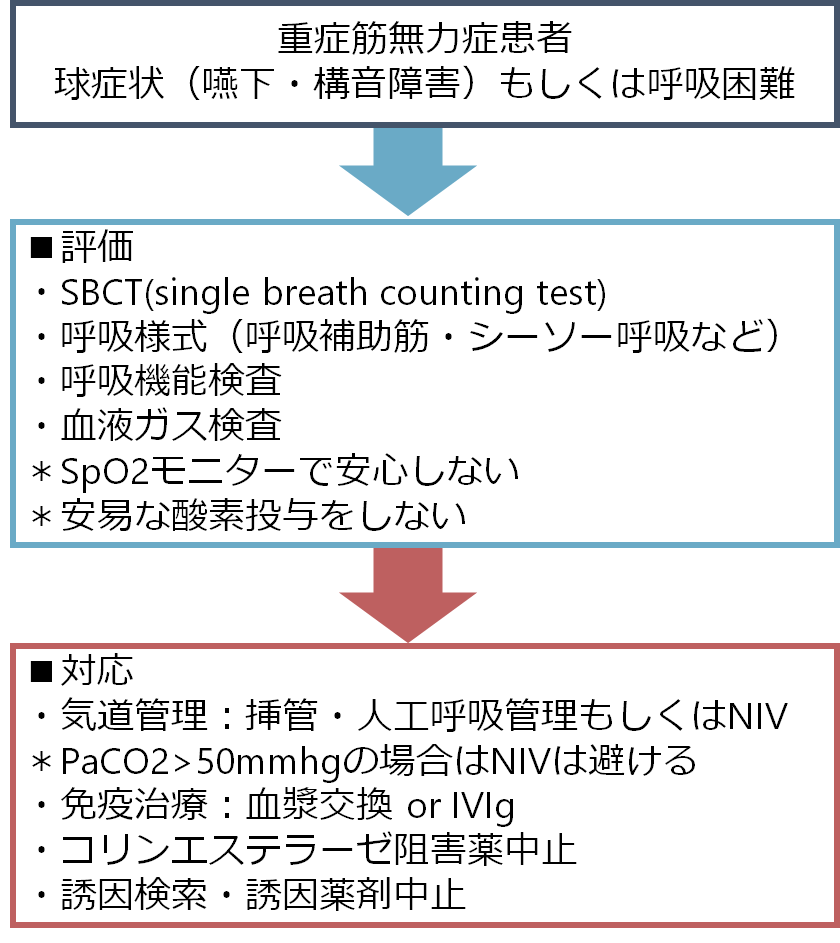
重症筋無力症クリーゼ(myasthenic crisis)は「咽頭筋、呼吸筋に高度の筋力低下が急速に生じて、挿管・人工呼吸管理が必要となる状態」をさします。重症筋無力症の経過中にクリーゼをきたす症例は15-20%程度存在するとされています(1/5はクリーゼが重症筋無力症の初発症状になるとされています)。重症筋無力症は気道・呼吸管理さえきちんとできていれば基本的に死に至ることはないため、気道・呼吸管理は極めて重要です。先日外来で歩いてこられた患者さんが翌日重症筋無力症クリーゼで挿管・人工呼吸管理となってしまい、勉強した内容をまとめます。先に具体的なアプローチの流れのまとめ図を掲載します。嚥下障害のアプローチに関してはこちらをご参照ください。
重症筋無力症クリーゼの臨床的な特徴は何か?
■MG crisis53例の臨床情報まとめ(Columbia Presbyterian Medical Center12年間の症例) NEUROLOGY 1997;48: 1253-1260
・少し古い報告ですが、臨床情報に関して詳細かつ丁寧に非常に良くまとめられているため紹介させていただきます。ここではMG crisisは人工呼吸管理を必要とする症例と定義しており、挿管の適応は個々の症例次第ですがVC<15ml/kg, Peak inspiratory force<20 cmH2O, peak expiratory force<40cmH2Oを満たす場合が一般的な適応とされています。患者背景は以下の通りです。
・最初にMG crisisを発症したのが平均55歳、男女比は1:2、胸腺腫は32%で認め、胸腺摘出術は66%で実施されています。またコリン作動性クリーゼは0例であったとされています。
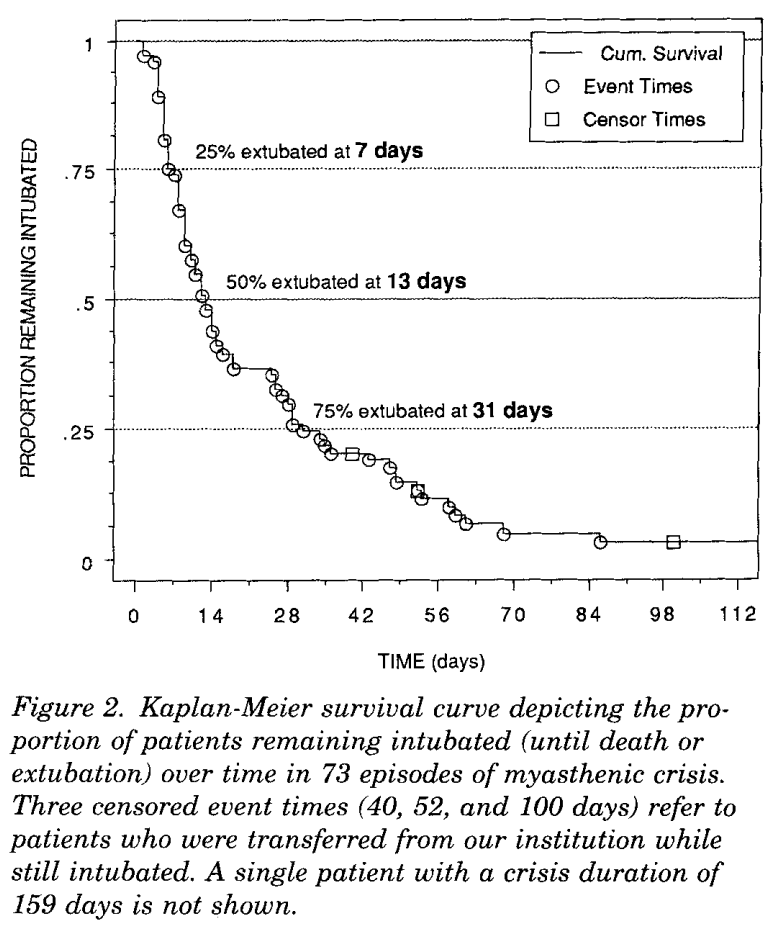
・MG crisisの持続期間は13日(ICU滞在期間は14日間)、入院期間は35日、抜管は7日で25%、13日で50%、31日で75%とされています。挿管時に呼吸筋、咽頭筋、頸部筋力低下は90%異常で認め、下肢筋力低下は20%で認めなかったとされています。治療内容としてはPE74%, IVIG11%が投与されています。気管切開は40%で実施されており、気管切開までの期間は14日間と報告されています。
・MG crisisの誘引としては感染症が38%と最多(内訳:細菌性肺炎16%、ウイルス性上気道感染8%、細菌性上気道感染5%、敗血症4%、その他4%)で、原因不明30%、誤嚥性肺炎10%、薬剤関連8%(ステロイド投与2例、ステロイド中断2例、ピリドスチグミン中止1例、アミノグリコシド投与1例)、手術2例が挙げられます。
・挿管管理の長期化に関しては1:挿管前の血液ガスHCO3-≧30mg/dL、2:peak VC<25mL/kg(挿管後1-6日)、3:年齢>50歳がリスク因子として挙げられ、2週間以上の挿管管理は上記リスク0個で0%、1個で20%、2個で50%、3個で90%と報告されています。ちなみにここの症例では抜管時の平均VC=25ml/kg、peak inspiratory force=-40cmH2O, peak expiratory force=+50cmH2Oと報告されています。ちなみに挿管管理長期化のリスク因子となる入院後合併症としては1:無気肺、2:貧血の輸血治療、3:C.difficile感染、4:うっ血性心不全が挙げられています。
・重症筋無力症クリーゼとコリン作動性クリーゼは鑑別が当初難しいため注意が必要ですが、この報告ではコリン作動性クリーゼは1例も認めなかったと報告されています。もっともよく使用されているピリドスチグミン(商品名:メスチノン)を3錠/日使用程度の量では基本的にはまずコリン作動性クリーゼは起こりませんが、高用量ではコリン作動性クリーゼの可能性があるため注意が必要です。
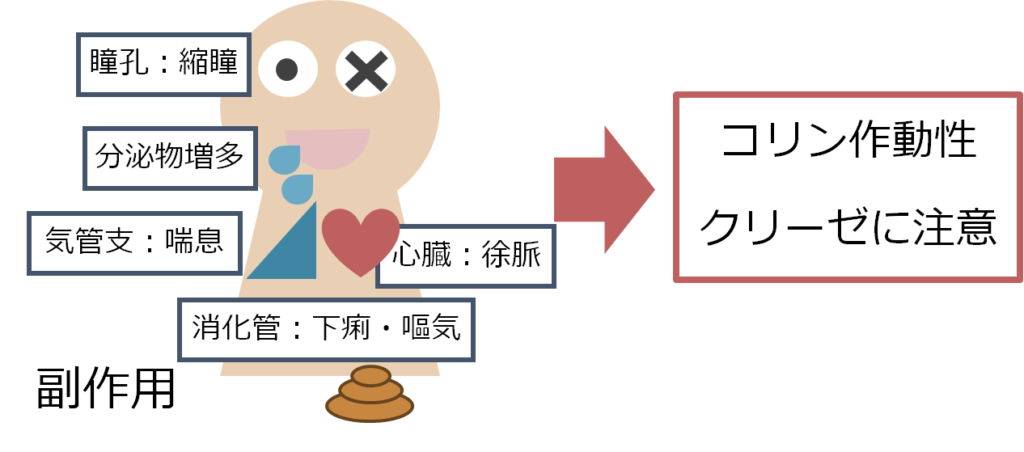
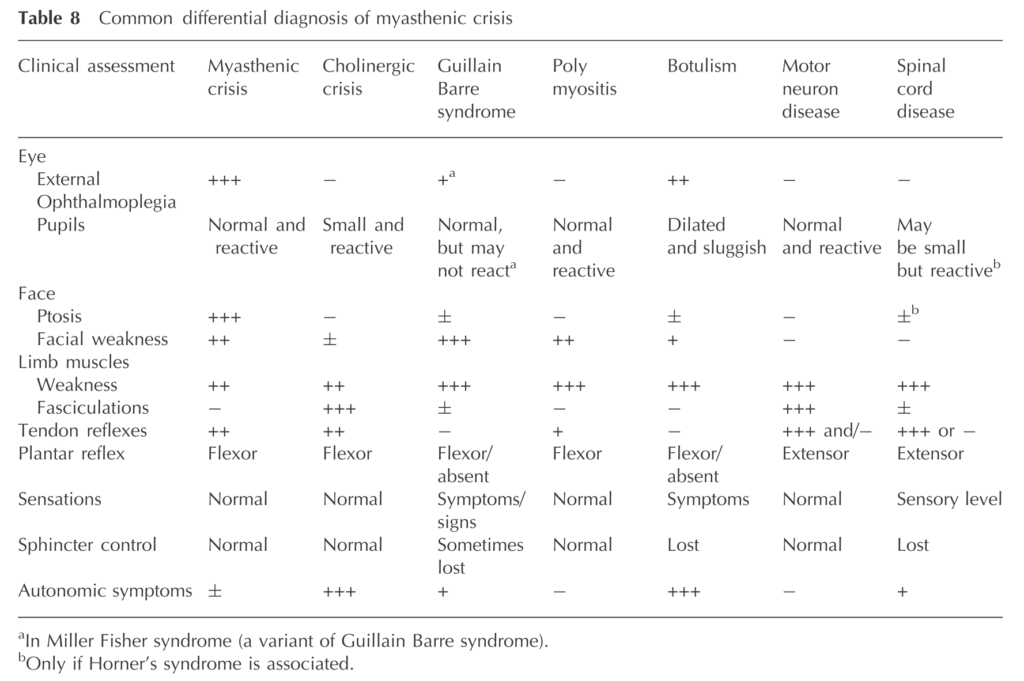
その他の重症筋無力症クリーゼとの鑑別疾患は下記の通りです。
・抗体では抗MuSK抗体陽性例の方が抗AchR抗体陽性例よりも重症筋無力症クリーゼを起こしやすいとされています。

・発症が50歳未満と50歳以降で分けた検討では、各種の特徴は以下の通りです。

呼吸不全をどのように臨床的にとらえるか?
・ベッドサイドで簡易的に呼吸機能を評価する方法としては(前にギラン・バレー症候群の記事でコメント欄より教えていただいた方法です)、SBCT(single breath counting test):1回の息継ぎで1から順番に数字を声に出して数えいくつまでいけるか?(10回→1L, 20回→2Lというおおまかな対応関係)が有用と思います。
・神経筋疾患での呼吸不全の臨床徴候として以下のものが挙げられます(Neurocrit. Care 2005;03:189–194)。ここで個人的に気になるのが一番最後の“orthopena”(起座呼吸)です(私も先日経験した重症筋無力症クリーゼの患者さんは最初まず起座呼吸を呈していました)。
・一般的に臥位の状態では呼吸筋は横隔膜しか使えませんが、座位の状態では胸鎖乳突筋などの呼吸補助筋も使用できることが知られています。このため横隔膜の筋力が低下すると臥位では十分な換気ができなくなることが関係していることが推測されます。ちなみに抗AchR抗体陽性の重症筋無力症では呼吸筋は呼吸補助筋→横隔膜筋力の順に障害されるとされています(Q J Med 2009; 102:97–107)。「起座呼吸は心不全以外の神経筋疾患でも起こりうる」という点に注意したいです。

・これも神経筋疾患全般での話ですが、顔面筋の筋力低下があると呼吸機能検査での適切な評価が難しくなります(上手くくわえられない、口の脇から息が漏れてしまうなど)。このため呼吸機能検査単独にこだわることは危険です。
・血液ガス検査では肺胞低換気を反映したPaCO2上昇とPaO2低下を認めます。通常PaCO2貯留が先行し、PaO2低下が遅れるため、SpO2モニターだけで管理しているとCO2の貯留を検出できず、呼吸状態の観察や血液ガスでの評価が非常に重要です(私達はなんとなくSpO2モニターの値が安定していると安心してしまうクセがあるため余計に注意が必要です)。またCO2ナルコーシスのリスクも極めて高いため、酸素投与は慎重になる必要があります。
挿管管理の基準は何か?
・絶対的な挿管管理の基準は提示されていませんが、よくFVC<15mL/kgが参考基準として記載さています(大まかに1L程度)。その他“20/30/40 rule” :vital capacity <20ml/
kg; peak inspiratory pressure <30 cmH2O, peak expiratory pressure <40 cmH2Oが神経筋疾患での挿管・人工呼吸管理の代表的な基準として挙げられます。
・しかし、先程まで歩いていた患者さんが急激に呼吸状態が悪化して重症筋無力症クリーゼになる場合があることから、挿管・人工呼吸管理の閾値は重症筋無力症ではかなり低く設定した方が良いと個人的に思いました(緊急になってから挿管するのではなく、呼吸が悪化することを見越して挿管する)。
・球症状(構音障害・嚥下障害)が出現してきたらリスクがまず高く、少しでも呼吸困難の訴えがあれば(もちろん血液ガス検査や呼吸機能検査の結果も総合してですが)挿管・人工呼吸管理になる可能性が極めて高いです。またたとえ急いで血漿交換療法を実施したとしても、来院直後は病勢悪化のスピードが速く治療効果が追いつかない可能性も十分にあります。
・重症筋無力症では「挿管するかどうか迷ったら挿管!」くらいに捉えておいて良いのかもしれません(”When in doubt, intubate” Q J Med 2009; 102:97–107よりそのまま引用)。
NPPVで切り抜けられるのか?
・NPPVは非侵襲的な人工換気の方法としてCOPD急性増悪や心不全などでその有用性が確立していますが、MGの場合はやはり球麻痺の影響により上気道の問題(気道分泌物や喉頭筋力低下)が不安定であるという点で基本は挿管管理が望ましいと個人的には思います。例え血漿交換をすぐにまわすとしてもcrisisの状態から2日ですっきり球麻痺や嚥下障害が改善するわけではないため、やはり常に注意が必要です。
*参考:日本のガイドラインには以下の様にNIVに関しては記載があります。
「MG増悪時におけるNIVの導入には明確な基準はなく、急速進行性の呼吸不全や唾液分泌過多の場合は安易に導入すべきではない(グレードC2)」
「高CO2血症に陥っている症例では、気管内挿管による人工呼吸で速やかに高CO2血症を改善させるべきであり、NIVはPaCO2=45-50mmHg以下の段階で導入すべきである(グレードC1)」
「気管内挿管による人工呼吸から離脱する際にNIVを導入することによって、再挿管を免れる場合がある(グレードC1)」
■クリーゼをNPPVで乗り切れるか? NEUROLOGY 2002;59:1647–1649
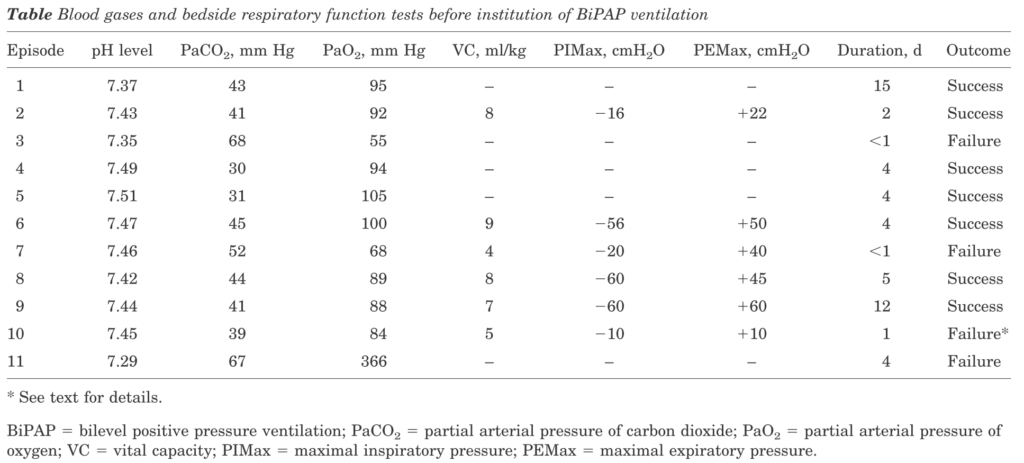
11例のcrisisに対してNPPVが使用され、うち7例は挿管管理を回避できたが、残り4例は挿管管理を用したとされています(平均IPAP=13,EPAP=5、下図NPPV装着前の各症例の呼吸状態)。NPPV failureは使用後もPaO2<60mmHg, PaCO2>50mmhg, 呼吸困難のいずれかに該当する場合とされています。既にPaCO2>50mmHgである症例は全例気管挿管が最終的には必要となっており、当初からPaCO2>50mmHgの症例ではNPPVだけで押し切ることは困難であることが示唆されます。
いつ抜管するか?
・神経筋疾患での人工呼吸管理によるweaningや抜管のプロトコルで決まったものはありません。
・重症筋無力症では呼吸筋の筋力低下が変動するため、調子が良いタイミングで抜管してもまた調子が悪いタイミングで再挿管が必要となってしまうこともあり、管理が非常に難しいことが問題です。
■重症筋無力症クリーゼでの抜管失敗のリスク因子 Neurocrit. Care 2005;03:213–215
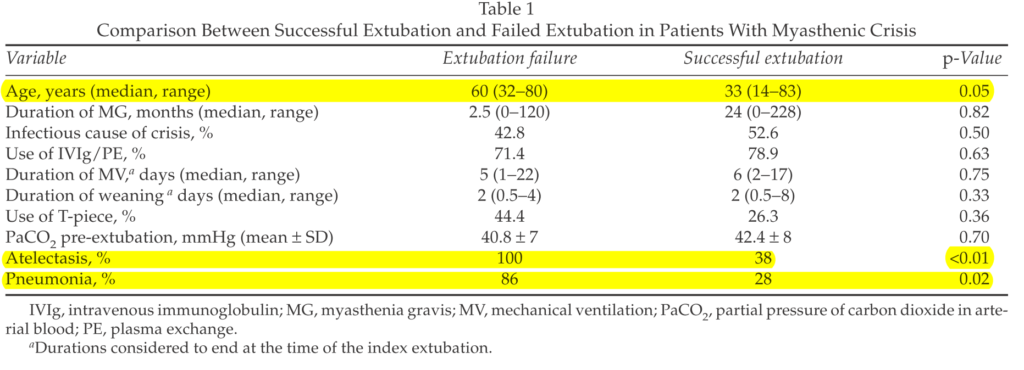
26例のcrisis中7例(27%)で抜管失敗を認めたとされています。再挿管までの期間は36時間で、1:高齢、2:無気肺、3:肺炎が抜管失敗のリスク因子として挙げられています(下図参照:この報告では免疫治療の内容やweaning期間、抜管前のPaCO2値や呼吸機能などはリスク因子として挙げられていない)。抜管失敗は有意にICU滞在期間と入院期間が長くなることが指摘されています。
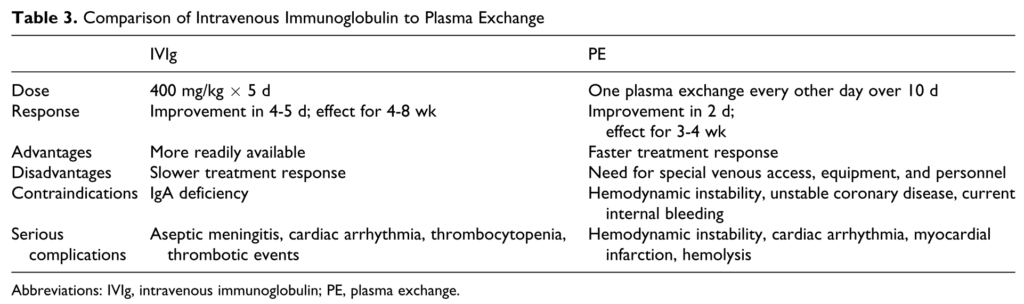
重症筋無力症クリーゼの治療は何を選択するべきか?
■まとめ
・血漿交換療法もしくはIVIGを施行する
・ステロイドパルス療法単独は実施しない(初期増悪の可能性)
・コリンエステラーゼ阻害薬は中止する(当初コリン作動性クリーゼとの鑑別が必要な点と気道分泌物増加などの全身管理で問題が生じる可能性)
・抗体の種類や抗体陰性かによって初期の治療方法に差はない
・血漿交換とIVIGのどちらを選択するか?に関しての前向き臨床試験はなく、明確なエビデンスはありません(補足:中等度~重症の重症筋無力症に対しては存在しますが、重症筋無力症クリーゼに限定した前向き臨床試験はありません)。
・しかし、実臨床では速効性が高い血漿交換療法をまず実施することが多いと思います(もちろん施設の設備やこれらの治療へのアクセスなどの環境面も関係します)。報告によりますが血漿交換は開始後2日~効果が現れ3-4週程度持続し、IVIgは開始後4-5日ごろから効果が現れ4-8週間程度持続するとされています(Neurohospitalist 2011;1:16-22.)。しかしこの効果発現や持続期間に関してはかなり個人差が大きいため必ずしもこの通りにはならない点に注意が必要です。
・また血漿交換後にIVIGを追加することが良いかどうか?に関しての報告はありません(もしありましたらコメント欄から教えていただけますと幸いです)。
以下に重症筋無力症クリーゼでの治療法に関する後ろ向き研究を紹介します。
■重症筋無力症クリーゼにおけるIVIgと血漿交換の後ろ向き検討 Neurology 1999;52:629
54回の重症筋無力症クリーゼでの治療と予後(2週間後の抜管、1ヶ月後の機能予後)を検討した後ろ向き研究です。治療選択は医師の判断で26例はIVIG(400mg/kg 5日間)で治療され、28例は血漿交換(5-6回、中断例は早期改善の1例と合併症による2例)で治療されています。患者背景は下記の通りです。

2週間後の抜管に関してはPE群の方が有意にIVIG群よりも多い結果でした。
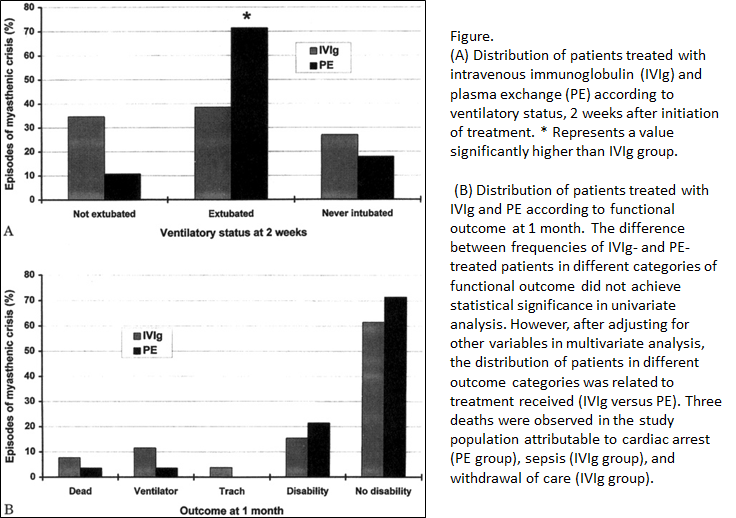
これはあくまで後ろ向きの検討なので、意義は限定的です。
またcrisisの誘因となりうる薬剤を中止することも重要です。特に抗菌薬のアミノグリコシド、キノロン、マクロライド、βブロッカー(緑内障で使用する点眼薬も含む)、非ジヒドロピリジン系カルシウム受容体拮抗薬、ベンゾジアゼピン、抗てんかん薬(フェニトイン、カルバマゼピン)などは注意が必要です。

参考文献
・Neurocrit. Care 2005;03:189–194 重症筋無力症クリーゼのreviewです。
・Neurohospitalist 2011;1:16-22. 同上
・Q J Med 2009; 102:97–107 同上