恥ずかしながら私はまだPLSを診断したことがありません。最近本疾患を外来で疑うことがあったため勉強した内容をまとめます。ほとんどの内容をPract Neurol 2020;20:262–269より引用させていただきました。
病態
PLS(primary lateral sclerosis)は孤発性、緩徐進行性の純粋な上位運動ニューロン兆候を主体とした変性疾患です。MND(motor neuron disease)のうちUMN(upper motor neuron)兆候が主体の概念に位置します。発症から4年以内にLMN(lower motor neuron)兆候を認める場合は、上位運動ニューロン兆候主体のALSの概念(下記のUMN-predominant ALS)に該当するため、PLSはかなり狭い範囲を位置していることがわかると思います。当初はUMNだけであったも途中からLMNを合併してくることもあるため、発症から2,3年の時点でPLSとUMN-predominant ALSの区別は難しいです。このような位置づけでもあり、MND全体の-3%程度を占め疫学的には稀といえます。
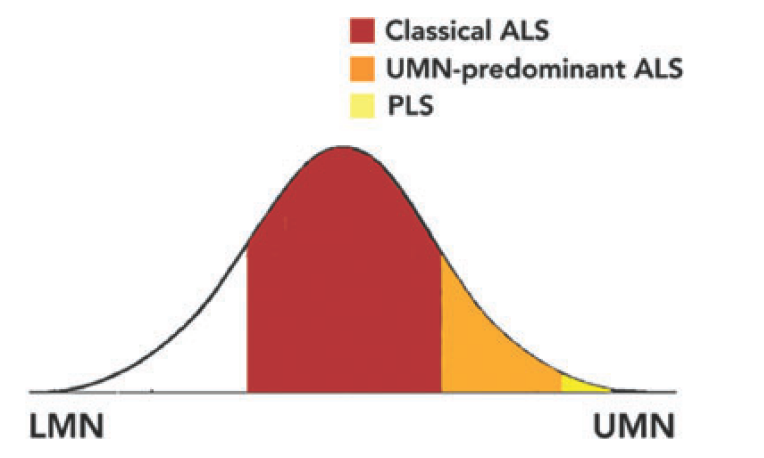
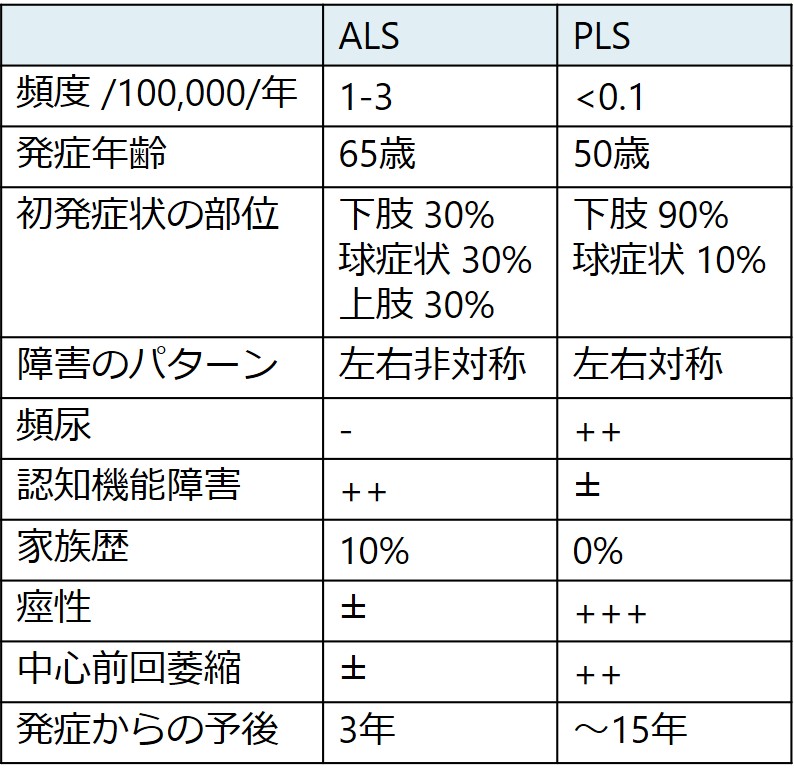
発症年齢はALSと比較すると若年で50歳前後であることが多いとされています。
臨床症状
発症様式はかなり緩徐であり(ALSと比べて緩徐)、発症起点を特定するのは難しいことがあります。90%程度の症例では下肢から発症します。左右対称に発症する場合が多いです(Muscle Nerveのreviewでは非対称に発症すると記載がありどちらが正しいのでしょうか・・・)。平衡障害や転倒を認める場合もあります。歩行が硬くなり、走っている際の滑らかさが損なわれることで顕在化する場合もあります。当初の障害は筋力低下ではなく痙性が問題で、病初期の筋力自体は保たれる傾向があります(ALSでは痙性よりも筋力低下が最初の症状となることと対照的です)。
10%程度では球症状から発症します。構音障害が先に障害され、嚥下障害につづきます。より進行すると病的笑い・泣きなどを認めます。
感覚障害は認めません。
ALSとPLSの違いに関して下図にまとめました。
診断と検査
PLSはあくまで臨床診断です。このため他疾患の除外と下位運動ニューロン障害がないことの電気的な裏付けが診断にとって重要です。
・採血検査:CK、ビタミンB12、銅、抗GAD抗体、HTLV1、梅毒
*CK値はSBMAでは上昇することが特徴的で、ALSでも40%程度で上昇する場合があります。MNDでのCK上昇はLMN障害を反映しているとされるため、PLSでは一般的に上昇しないとされています。
・髄液検査:一般検査、OCB
・画像検査(頭部+脊髄MRI検査):中心前回の萎縮、傍矢状洞周囲病変、脱髄病変、延髄萎縮、脊髄圧迫病変、dAVF
*中心前回の萎縮がPLSは特徴的所見とした挙げられ、錐体路の白質繊維も2次的に萎縮するとされています。
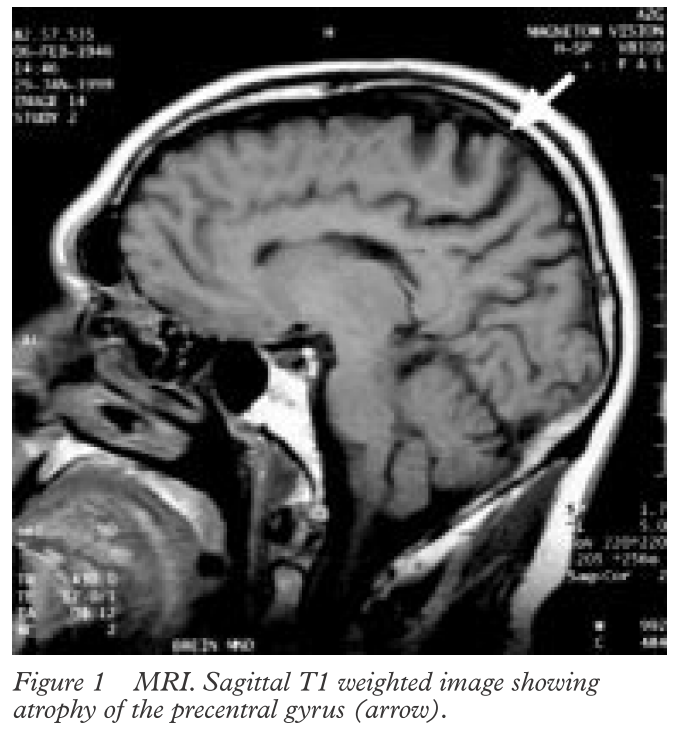
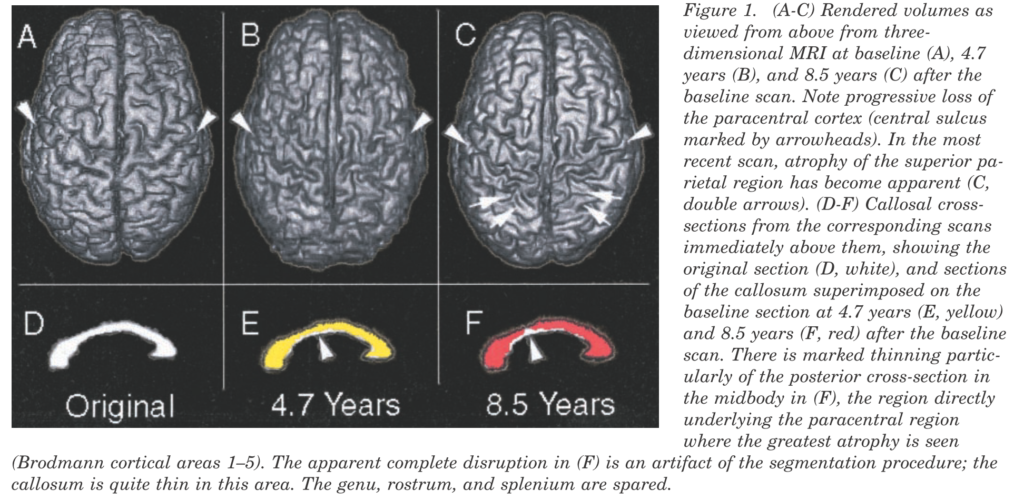
*PLS患者さんの頭部MRIを経時的にフォローした症例報告では、同部位周囲の経時的な萎縮を認めています(NEUROLOGY 2002;57:647–649)。
・針筋電図:下位運動ニューロン障害の合併があるかどうか?が重要なので、臨床的に明らかではない場合もsubclinicalな障害があるかどうか?を針筋電図で確認することが重要です。
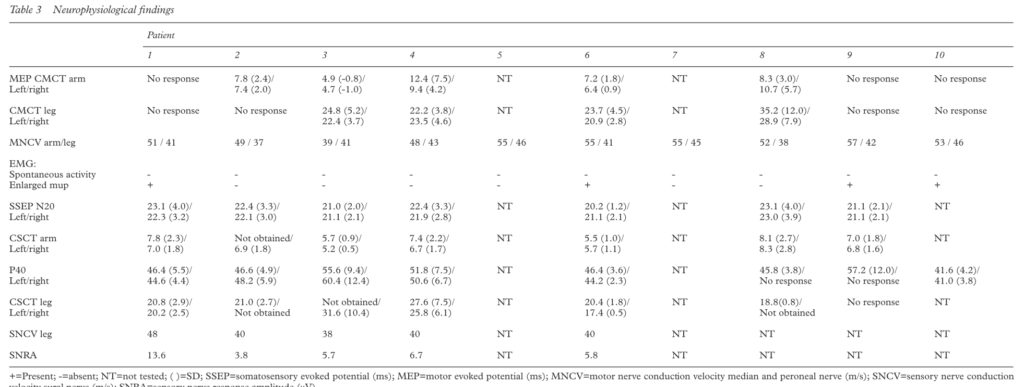
・MEP:MEPで導出できない場合やCMCTが著明に延長することが特徴とされています(ALSでは必ずしも延長しない場合もあり鑑別点として有用かもしれないとあります)。以下の10例まとめの検査結果を掲載します(J Neurol Neurosurg Psychiatry 2001;71:615–620)。
■PLSの診断を支持する所見
・発症年齢60歳未満
・家族歴なし
・発症してから専門医受診までの期間>2年以上
・発症部位:下肢もしくは球症状
・錐体外路症状:なし(痙性のみ)
・CK値:正常範囲内
・EMG:脱神経所見なし
・頭部MRI所見:中心前回の萎縮もしくは正常所見
■PLS以外の診断を示唆する所見
・発症年齢>60歳
・家族歴(痙性対麻痺、ALS、前頭側頭型認知症)
・発症部位:上肢
・錐体外路症状:失調、筋固縮、眼球運動障害
・CK値:>500 IU/L
・EMG:脱神経所見
・頭部MRI所見:脱髄病変、圧迫性脊髄障害、延髄萎縮
■鑑別診断
・UMN-dominant ALS:発症早期に鑑別は困難です
・HSP(hereditary spastic parapresis):家族歴とPLSよりより緩徐な進行を呈します
・PPMS(primary progressive multiple sclerosis):MRI所見、髄液所見が鑑別として重要です
・代謝性疾患:ビタミンB12欠乏、銅欠乏、Adrenomyeloneuropathy(ABCD1)
・感染症:HTLV-1、梅毒
・血管障害:dAVF
・パーキンソン症候群:CBD, PSP
・Mills’ syndrome:片側の障害をきたします
・アレキサンダー病:画像上の延髄の萎縮などが特徴的です。
・Stiff person syndrome、傍腫瘍症候群(抗amphiphysin)
・傍矢状洞周囲髄膜腫
■診断基準
1:Core principles
A:以下を認める
・年齢:25歳以上
・進行性上位運動ニューロン障害が最低2年以上
・上位運動ニューロン障害を以下の最低2か所以上で認める:下肢・上肢・球症状
B:以下を認めない
・感覚障害
・活動性の下位運動ニューロン障害
・他疾患を示唆する所見(画像・髄液検査)
2:diagnostic certainty
probable PLS: 2年~4年下位運動ニューロン障害を認めない
definite PLS: 4年以上下位運動ニューロン障害を認めない
治療
根本的な治療方法は存在しません。PLSに関してのリルゾールの前向き研究も患者さんの数が少ないことから不在の状態です。対症療法が主体となります。痙性に対してバクロフェンを導入するなどを行います。
予後
日常生活ADLは大きく障害されますが、生命予後は必ずしも悪化させない場合もあると報告されています。嚥下障害も胃ろうは作らずにすむことが多いと報告されています。
参考文献
・Pract Neurol 2020;20:262–269:PLSに関する素晴らしいreviewです。
・Muscle Nerve 35: 291–302, 2007:review
・J Neurol Neurosurg Psychiatry 2020;91:373–377:診断基準に関して