1:皮膚軟部組織感染症・解剖
皮膚軟部組織感染症ではまずどの深さに感染が起きているか?を知る必要があります。そのためには解剖と病気の対応関係を理解します(下図参照)。皮膚=表皮+真皮、軟部組織=皮下組織+筋肉です。
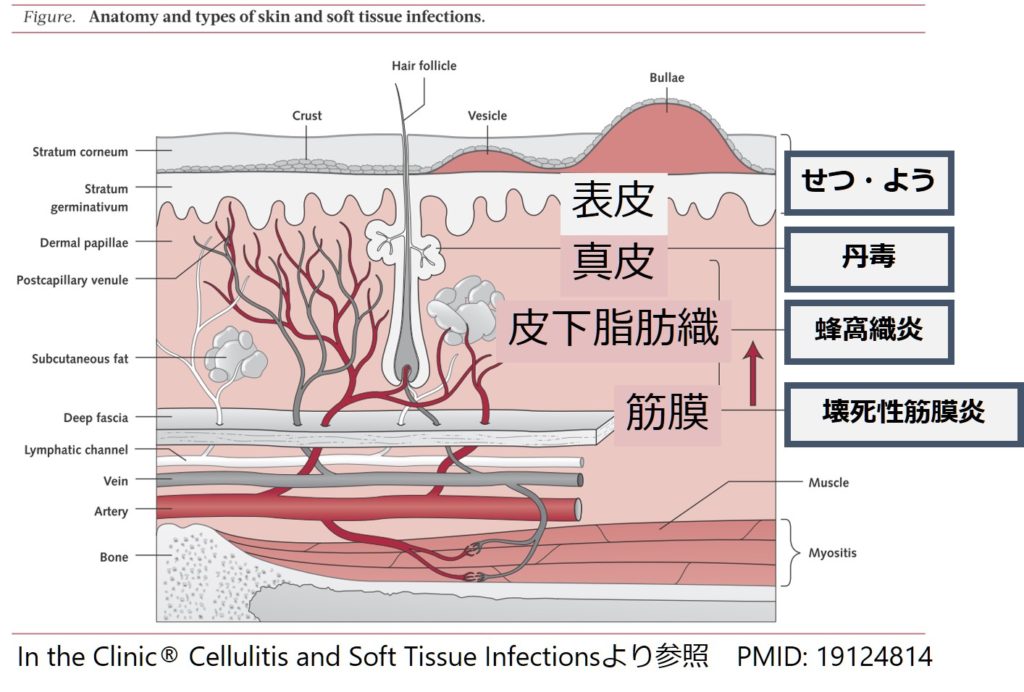
上図の通り、
・表皮:せつ・よう
・真皮:丹毒
・皮下脂肪織:蜂窩織炎
・筋膜以下:壊死性筋膜炎
という対応関係にあり、分類することが出来ます。
皮膚軟部組織感染症が疑われる際のpointは以下の通りです。
・どの部位(深さ)なのか?
・原因は何か?(皮膚バリアの破綻:白癬、アトピー性皮膚炎、リンパ浮腫など)
・致死的疾患の可能性は?
・他の鑑別疾患は?
・膿瘍の合併はないか?
これらを念頭において診療をすすめていきます。
今回テーマの蜂窩織炎は皮下脂肪織の感染です。皮下脂肪織は結合組織が緩いので炎症が波及しやすく、病変の辺縁は境界不明瞭となる特徴があります(それに対して真皮の丹毒は境界が明瞭)。
2:起炎菌
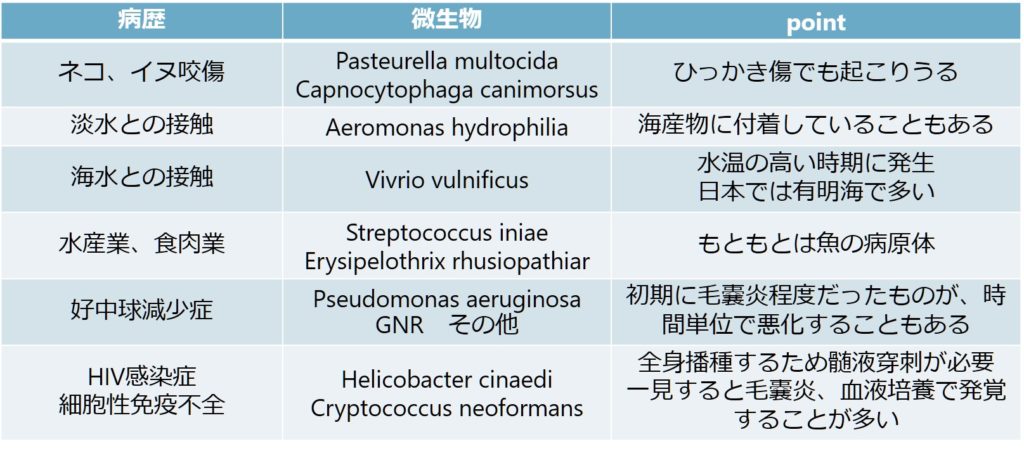
起炎菌はほとんどがStreptococcusかStaphylococcusです。特殊な起炎菌を疑う状況としては下記が挙げられます。職業歴、動物との接触、淡水海水に入った事はあるか?などの社会歴の確認が唯一の鍵になるので極めて重要です。
3:臨床症状
以下特に特徴的な臨床症状の注意点をまとめます。
■自発痛がないことが多い
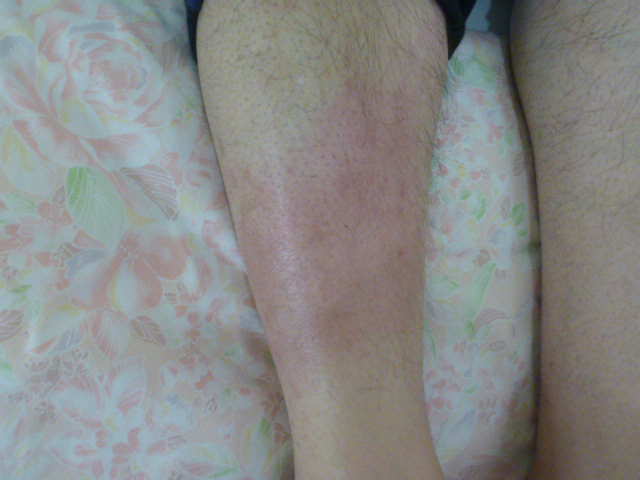
まず強調したい点は下腿の自発痛はないことが多いという点です。意外ではないでしょうか?これは教科書にもあまり書かれていませんが、私が師匠から教わり確かにその通りだと日々の臨床で感じています。「蜂窩織炎だから痛くなかったら違うでしょ」と時々耳にしますが、これは間違いです。このことを知らないと発熱のみで受診する患者で蜂窩織炎を容易に見逃します。
以下は蜂窩織炎の自験例写真です(50台男性、主訴は発熱で下腿の症状は全くなく、近医ではインフルエンザかもしれないといわれたが改善しないため受診)。このように全く下腿症状がなく、自発痛がないことが多いため発熱のワークアップでルーチンに皮膚を全身確認することが必要です。
■通常は片側性
蜂窩織炎は下記でも述べますが、commonな疾患ですが鑑別が多く皮膚所見だけからは鑑別が難しいことも多々あります。ただ両側性の場合は蜂窩織炎の診断に「待った!」をかけた方がよいです。両側性の代表としてはうっ滞性皮膚炎が挙げられます。
4:鑑別
このチャプターが一番重要かもしれません。蜂窩織炎はとにかく鑑別診断が多く、皮膚所見のぱっと見だけでは鑑別が難しい場合が多々あります。以下6つの疾患の写真が載っていますが、見た目だけでは鑑別困難なことが分かると思います(JAMA. 2016;316(3):325-337より参照)。ERで蜂窩織炎と診断されたうち約30%は診断が間違っていたという報告もあります(JAMA Dermatol 2018 May; 154:529).。以下に鑑別を解説します。
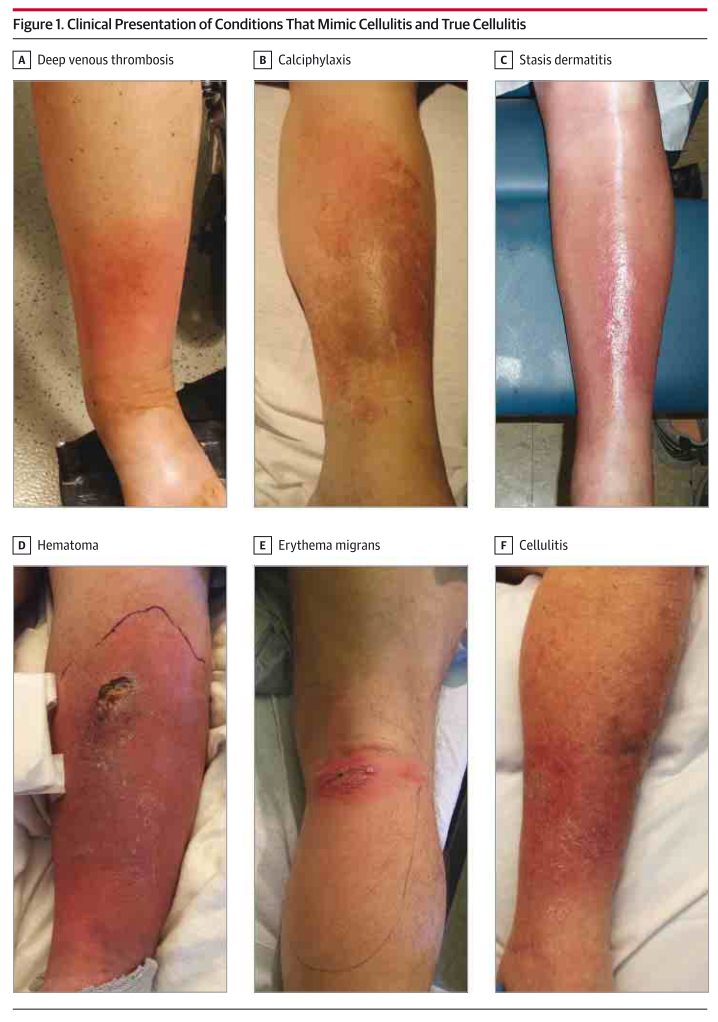
■壊死性筋膜炎
最も見逃したくない重要な鑑別疾患です。これは別項でまとめます。特徴としては、
・見た目の割りに具合が悪い・敗血症の病像が前面にきている
・疼痛がどんどん増強してくる
・熱がない場合がある
・発赤の範囲を超えて圧痛がある
・皮膚所見ははじめはないことがある(黒色壊死になればだれでもわかるのでその前に診断しないといけない)
といった点が挙げられます。やはり時間経過が重要なので、発赤部位をきんとマーキングし急激に拡大してこないかどうかフォローすることが重要だと思います。
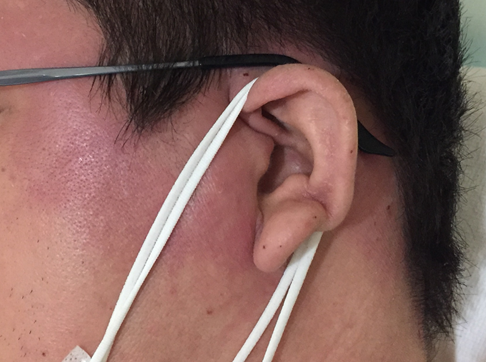
■丹毒
先ほど述べたようにこれは表皮内の浅い病変のため、病変と非病変部の辺縁が明瞭である特徴があります(蜂窩織炎は境界が不明瞭)。自発痛に乏しく不明熱として受診することもあり、「あれ顔が赤くない?」とすぐ気が付くこともあります。これも師匠から教わったことですが、丹毒の顔面病変は鼻唇溝を超えない(表情筋がブロックしているからという説あり)、耳まで赤くなる(SLEは耳まで赤くならない)という特徴があります(耳介は真皮深層がないため、耳介まで赤いと蜂窩織炎ではないことがわかる :これを”milian’s ear sing”と呼びます)。以下は自験例の丹毒の方(20台男性、アトピー性皮膚炎あり、主訴は発熱で発赤部位の自発痛はなし)で、耳まで病変が及んでいることが分かります。
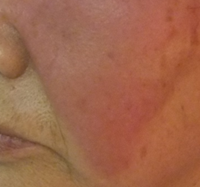
以下は別の丹毒症例で、鼻唇溝を超えていない点に注目。
■関節炎 特に化膿性関節炎
発赤部位が関節にかぶっていると判断が難しく悩むことが多いです。関節可動域の全方向性に疼痛が誘発されるか?最も圧痛が強いのは関節裂隙の直上か?という身体所見が最も重要と思います(関節炎に関してはこちらを参照)。当初蜂窩織炎ということで入院したが、実は化膿性関節炎だったという症例を私も昨年経験しました。
■深部静脈血栓症
これもぱっと見では正直鑑別は難しいです。ここでも身体所見が重要で、腓腹部の圧痛がないか?圧痛が局在、もしくは線上ではないか?側副表在静脈の怒張がないか?といった所見を確認します。
■その他
血栓性静脈炎、結節性紅斑、Sweet病、接触性皮膚炎、虫刺症、悪性腫瘍、異物、血腫、感染性心内膜炎初期、帯状疱疹初期、calciphylaxis(カルシフィラキシス)などが挙げられます。
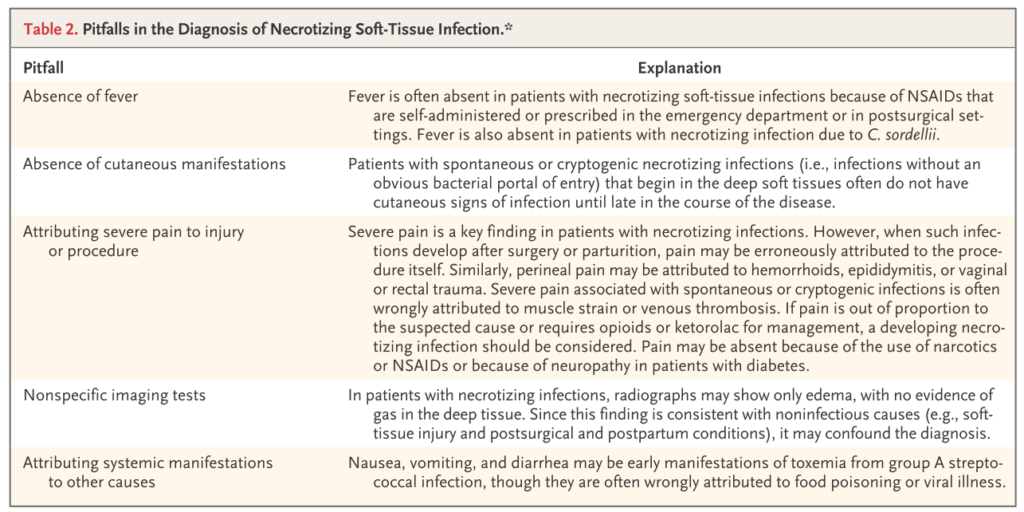
5:血液培養検査
蜂窩織炎で血液培養が陽性になるのは約10%程度と非常に低いです。このような低い感度のため「蜂窩織炎で血液培養は採取するべきか?」という議論が常にありますが、個人的には血液培養検査をするべきだと考えています。その理由としては
・基本的に起炎菌を知る方法として血液培養しかない(脂肪織の吸引培養は意味なし)、同様に特殊な菌の場合(Helicobacter cinaediなど)もあるため。
・壊死性筋膜炎は本当に除外出来ているのか?→壊死性筋膜炎の場合血液培養陽性となる場合あり。
が挙げられます。施設や医師によって考え方は様々だと思います。検査をすることをただ非難したり、検査をしないことをただ非難するのではなく、そこに「なぜ検査をするのか?もしくはしないのか?」というロジックを持つことが重要だと思います。
6:治療
1:抗菌薬治療
起炎菌のところで述べたように基本はStreptococcusかStaphylococcusなので特殊な暴露歴がない限りこれらをカバーする第1選択としてCEZ(セファゾリン)を使用します。
点滴:CEZ 2g q8hr
内服:第一世代セフェム経口 ケフレックス2000mg qd
2:RICE 局所挙上、安静、湿潤保持
抗菌薬治療だけではなく理学療法としての”RICE”が極めて重要です(忘れないように)。サラリーマンの方が蜂窩織炎になり、そのまま仕事をしながらの外来治療だと全然治らないけれど、入院して安静にするとさーっと良くなるということはよく経験します。RICEがやりやすいというのは入院治療の良い点だと思います(家にいたり仕事をしたりしているとどうしても歩いてしまうため)。
3:原因疾患へのアプローチ
治療と同時に原因へのアプローチも必須です。足白癬の場合そこへの介入や、下肢リンパ管浮腫の場合(特に骨盤内悪性腫瘍術後)は形成外科でマイクロサージャリーが出来ないかどうか相談したりなど原因疾患への介入により再発防止をすることが重要です。
■治療効果判定:局所所見
注意が必要な点は抗菌薬治療が奏功していたとしても治療開始の最初1-2日は発赤が拡大、リンパ管炎が波及する場合が多いです。これは自然経過として知っておく必要があります。
■治療期間の設定:一般的には7~10日間
皮膚軟部組織感染症は治療期間の設定が本当に難しいです。肺炎、尿路感染症と違い、どの患者さんもこの治療期間なら大体OKという基準がありません。個々の患者さんの状態(特に病変部に浮腫があると治るのにすごく時間がかかる)を考えその都度治療期間を設定するしかありません。
若い人の蜂窩織炎だと全身状態が良く、退院希望との戦いになることもあります・・・。本来は静注抗菌薬治療で治療を完遂したいですが、やむを得ず内服に切り替える場合もあります。これもいつから内服に切り替えて良いか?という基準はありません。皮膚軟部組織感染症の治療の難しさはこの治療期間の設定が大きいと個人的には思います。
■治療抵抗性の場合考えること
・そもそも診断は正しいか? DVT・うっ滞性皮膚炎など *これが原因として最も多いです
・骨髄炎への移行
・皮下膿瘍形成
・浮腫が強く抗菌薬移行性が悪い
・RICE不十分
以上蜂窩織炎をテーマに皮膚軟部組織感染症まで含めてreviewしました。内科医にとって皮膚軟部組織感染症はcommonな疾患で、習熟が必要な領域です。今回は個人的な体験も多く含めて記載させていただきました。参考になりましたら幸いです。
参考文献
・In the Clinic® “Cellulitis and Soft Tissue Infections” PMID: 19124814
・N Engl J Med 2004;350:904 蜂窩織炎のreview。特殊な菌をどのような状況で想起するべきかが詳しく書かれています。
・JAMA. 2016;316(3):325-337 reivew
・武蔵野赤十字病院感染症科レクチャー資料