1:病態
歴史的には1950年台ポリオの流行により人工呼吸の創成期を迎え、人工呼吸器による肺障害が認識されるようになりました。そして1967年人工呼吸器管理患者の剖検でびまん性の肺胞浸潤、ヒアリン膜形成を認め “respirator lung”と名付けられたのが人工呼吸器関連肺障害の始まりです。これらをまとめて現在はVILI (ventilator induced lung injury)もしくはVALI(ventilator associted lung injury:人工呼吸器関連肺損傷)と表現します。臨床的にこの重要性が認識されるようになったのは、ARDSの管理で”low tidal volume ventilation”が予後を改善することを示したことが大きいです。
人工呼吸器の原理でも解説しましたが(こちらを参照)、人工呼吸では「陽圧換気」という普段私たちがしている呼吸方法(陰圧呼吸)とは異なる換気様式をとっています。このため、肺に負荷がかかり障害をきたしてしまいます。この人工呼吸管理による肺障害の病態を分類すると、“volutrauma, barotrauma”「 換気量が多いため起こる場合」、“atelectrauma” 「換気量が少ないため起こる場合」、そしてその結果起こる“biotrauma”となりますあります(下図 The Scientific World Journal Volume 2014, Article ID 852356 より参照)
。
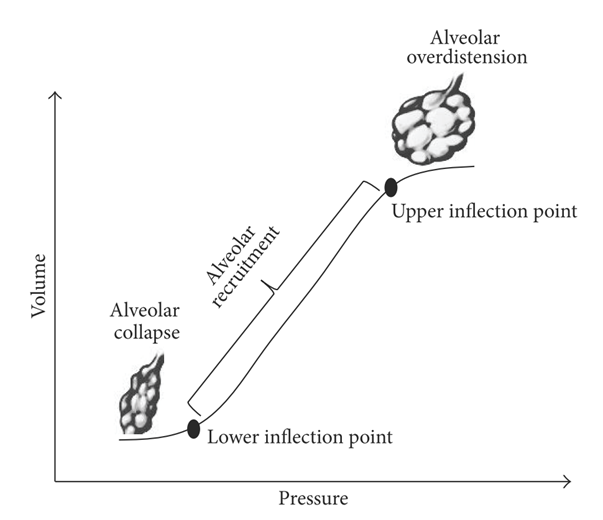
■volutrauma, barotrauma:換気量が多いことで起こる人工呼吸器関連肺障害
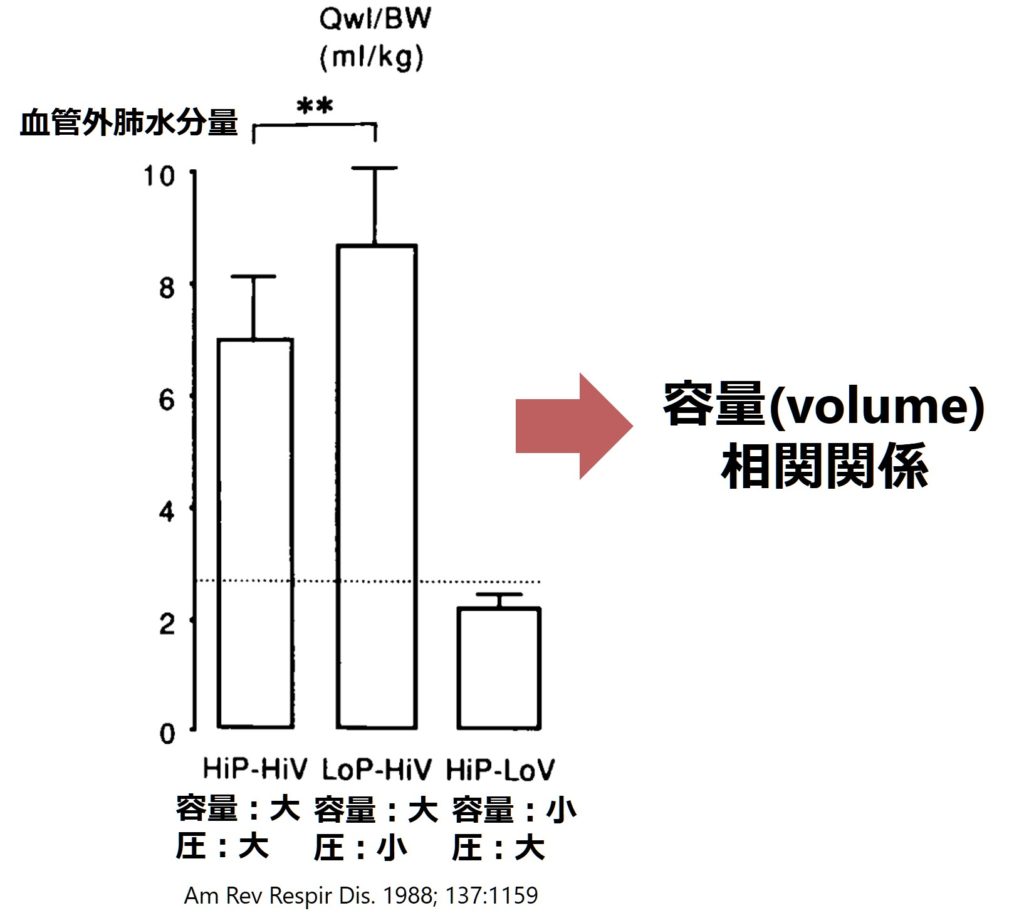
人工呼吸管理による肺胞の局所的な過伸展 “regional lung overdistention”が原因とされており、容量が問題でありこれを“volutrauma”と表現します。圧が問題なことを”barotrauma”と表現しますが、実際には圧より容量が肺障害と相関関係にあることが指摘されてい(下図参照)るため、NEJMのreviewでも”the term barotrauma can be misleading because the critical variable leading to the air leaks is regional lung overdistention, not high airway pre sure per se”と記載されています。
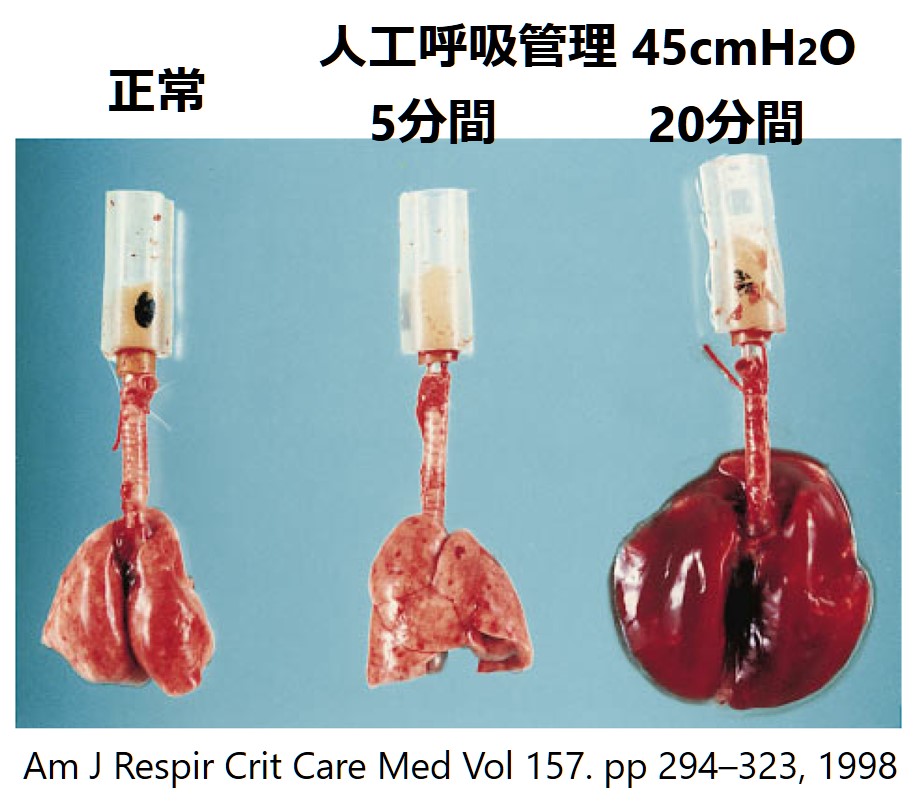
以下はRatの実験で左から正常の肺、人工呼吸管理を5分間行った肺、人工呼吸管理を45分間行った肺をそれぞれ表しています。右の肺は拡張し、肺水腫によるうっ血に至っていることが分かります。
■atelectrauma:換気量が少ないことで起こる人工呼吸器関連肺障害
換気量が少ない状態で気道と肺胞が繰り返し開いたり閉じたりすることで物理的な障害をきたすのが”atelectrauma”です。これを防ぐためには適切なPEEPを設定することが重要です。
■biotrauma
volutrauma, atelectraumaにより肺胞上皮細胞が障害され、血管透過性亢進、サイトカイン放出が起こることで肺実質の障害が進行し、また全身性の影響を引き起こします。これを”biotrauma”と表現します。
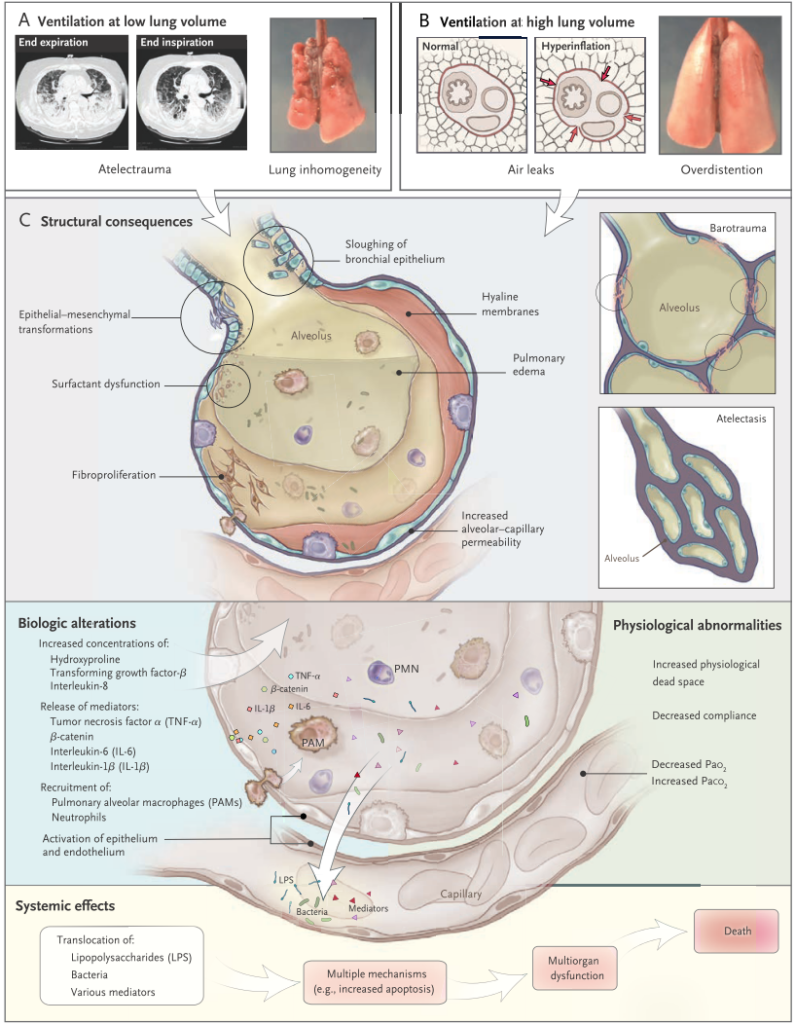
病態をまとめた図を下に体裁します。
2:経肺圧 transpulmonary pressure
もし肺胞に高い圧がかかるのが悪いとすれば、トランペット奏者はものすごく高い気道内圧(150cmH2O!!)になっているますが、トランペット奏者はみなVILIに様な病態になるのでしょうか?実際にはそうはなりませんが、一体なぜでしょうか?そのためには肺胞に実際にかかる圧=経肺圧(transpulmonary pressure)の概念を理解する必要があります。経肺圧は肺胞に実際にかかる圧力は肺の内側の圧と胸腔内圧の差になります(下式)。
経肺圧 = 肺胞圧 – 胸腔内圧
トランペット奏者では呼気で肺胞圧が150cmH2Oになりますが、胸腔内圧も呼吸筋を収縮させることで上昇させ140cmH2O程度あります。このため、実際に肺胞にかかる圧は、肺胞圧(150) – 胸腔内圧(140) =経肺圧 10 cmH2Oとなります。これだと肺胞に障害をきたさないことがわかると思います。
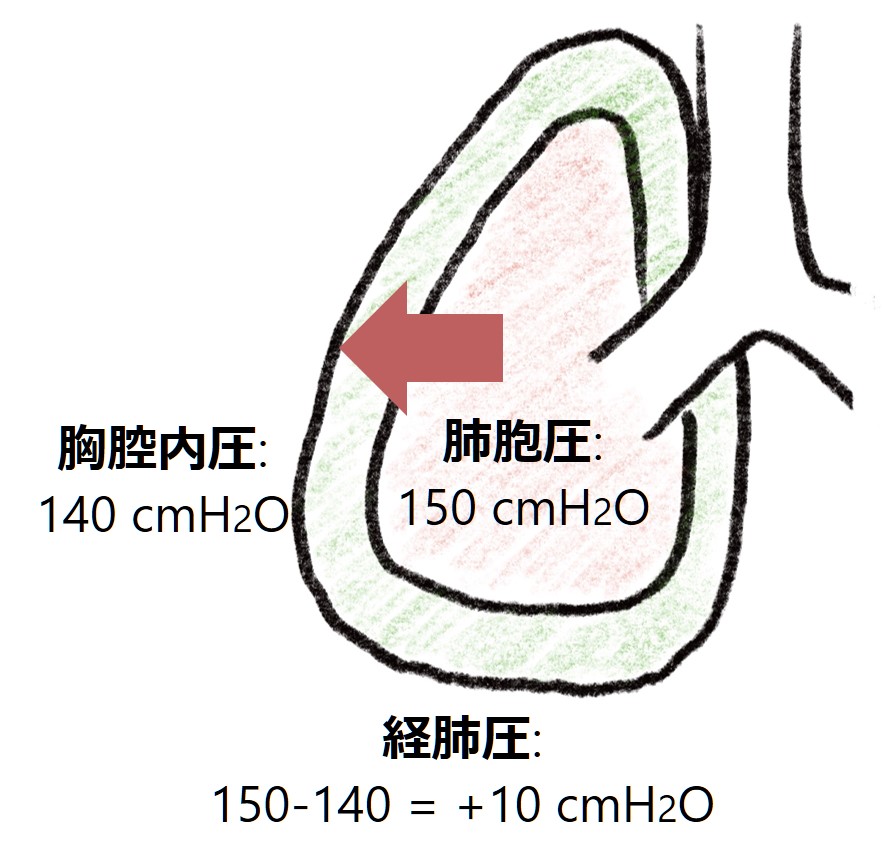
ではこの経肺圧はどうすれば測定できるでしょうか?肺胞圧は普段の人工呼吸管理で測定できますが、胸腔内圧は測定が困難です(食道内圧で代用する方法があります)。たとえ正確な値を測定できなくとも、胸腔内圧が上がる病態・下がる病態を理解しておくことが重要です。
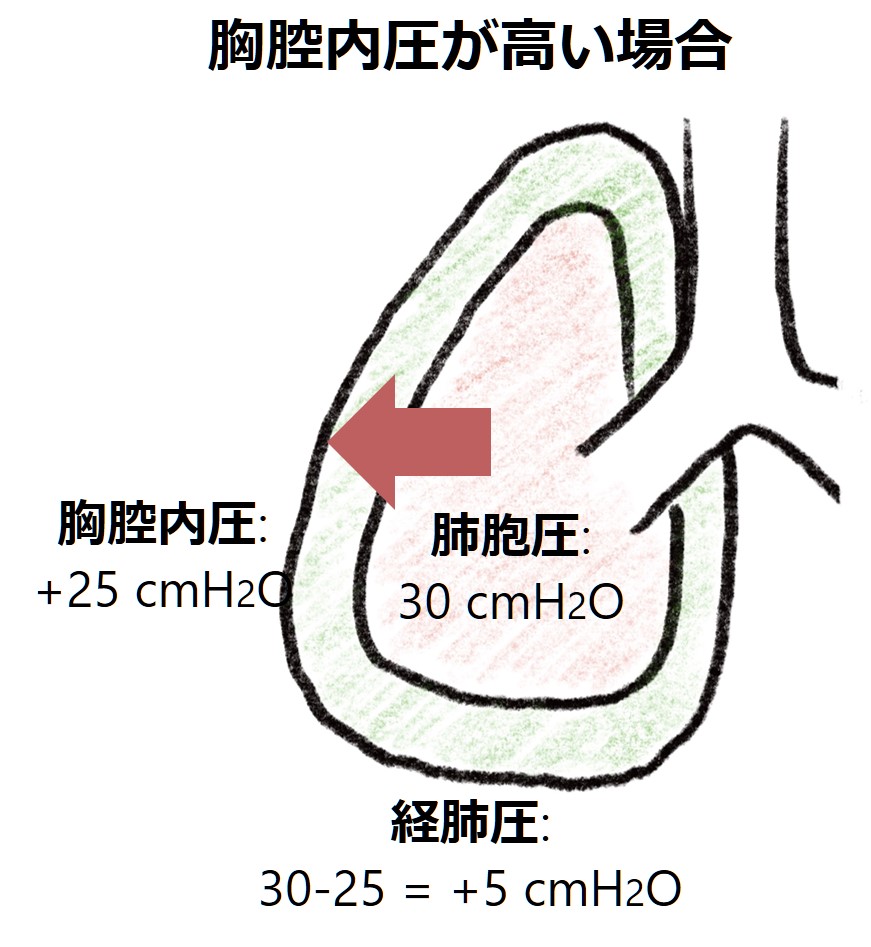
■胸腔内圧が上がる病態:胸腔が圧迫される場合(肥満・腹部コンパートメント症候群など)
胸腔が圧迫される病態では胸腔内圧が上がり、経肺圧が思ったよりも小さくなります。例えば人工呼吸管理で30cmH2O圧がかかっているとしても、本来なら30cmH2Oは通常かなり高い値ですが、胸腔内圧が25cmH2Oと上昇している場合は経肺圧 = 5 cmH2Oしか肺胞に圧がかかっていない状態になります。この場合は肺胞には負担があまりかかっていない状態なので、より高い圧をかけることも検討されます。
■胸腔内圧が下がる病態:吸気努力が強い場合
ARDSなどで肺が硬い状態(コンプライアンスが悪い)で頑張って肺を広げようとすると吸気時に胸腔内圧が大きく下がります(硬い分頑張って広げるために強い陰圧が必要となる)。そうすると、人工呼吸管理で気道内圧が+15cmH2O程度であったとしても実際経肺圧はもっと高くなっている場合がありVILIに注意が必要です。余談ですがCOVID19でのARDSの患者さんはかなり吸気努力が強い印象が個人的にはあります。
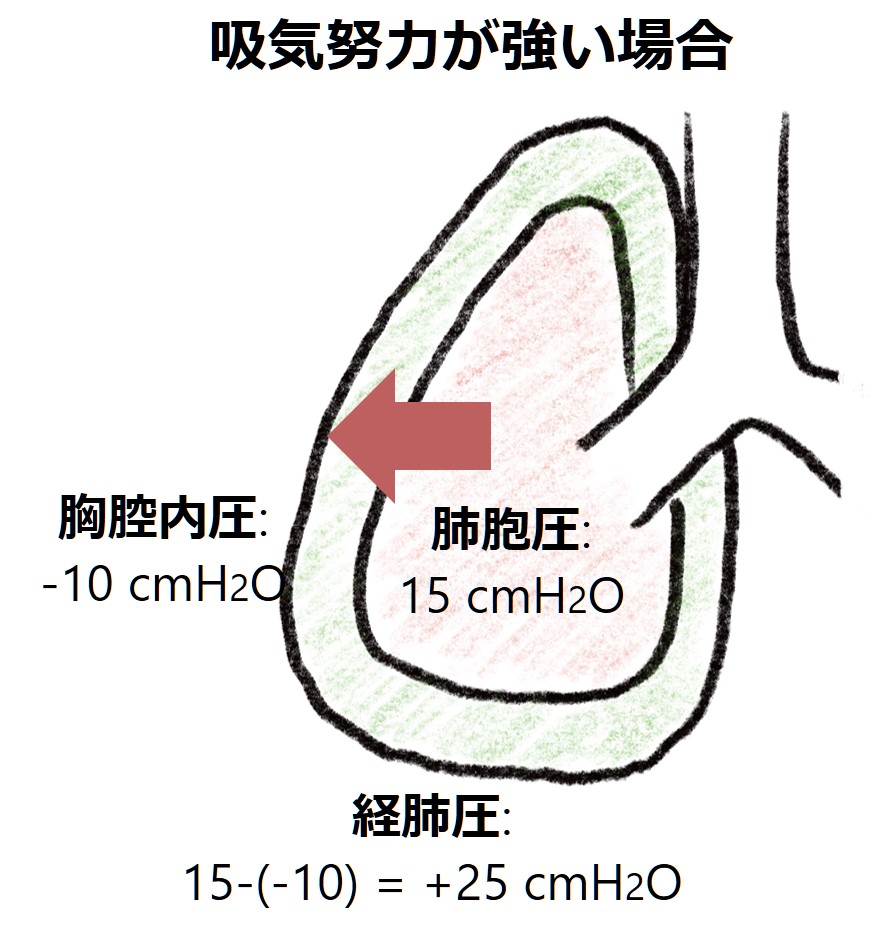
このように実際肺胞にかかる圧が経肺圧になります。正確に経肺圧を測定することは難しい状況が多いですが、コンプライアンスが悪い肺で吸気努力が強い場合は経肺圧が思っているよりも高くなってしまっていないか?という視点でVILIを予防するアプローチが重要になります。
3:VILIの予防
今まで見てきた病態の「肺胞過伸展」と「肺胞虚脱」の2つを予防することがテーマになります。具体的には前者をでは1回換気量を6mg/kg(予想体重)程度にする、プラトー圧を30cmH2O以下にすることが挙げられ、後者では適切なPEEPを設定することが挙げられます。
参考文献
・N Engl J Med 2013;369:2126 VILIのreviewとして病態生理を中心に非常によくまとまっています。私はこのreviewを読んで経肺圧が理解できました。


