Klebsiella penumoniaeは腸内細菌科のGNRで市中感染、院内感染いずれの起炎菌ともなる重要な菌です(この他Klebsiella属で臨床的に重要な菌としてKlebsiella oxytoca, Klebsiella granulomatisが挙げられます)。またESBL産生菌など耐性菌の問題になることもE.coliと並んで大きい菌として挙げられます。自分が主治医として先日1例、また先輩が先日1例Klebsiella pneumoniaeによる細菌性髄膜炎を経験がありここ最近なぜか多いため勉強した内容をまとめます。補足事項などお気づきの点ございましたらコメントいただけますと幸いです。
疫学/特徴
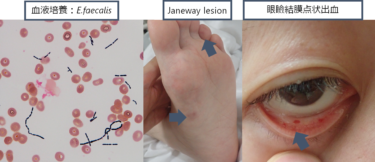
グラム染色:GNRで大型の菌体(GNR large)であることが特徴です(下図参照)。
・K.pneumoniaeは環境と体内に存在しており、健常人の大腸に5-35%、喉咽頭に1-5%、皮膚には一過性に常在するとされています。腸内に常在菌として存在していることは(市中ICU感染の場合6%、医療関連のコンタクトがある場合19%)その後感染症のリスクになるとされています(感染症リスク:16% vs 3%, OR= 6.9, P< .001,Clinical Infectious Diseases ® 2017;65(2):208–215)。院内感染の起炎菌としても重要です。
・Klebsiella pneumoniaeは地域により頻度の差が大きく、東アジアでの報告が欧米諸国と比較するととても多いことが特徴(特に台湾が多い)です。西洋では“classic” K.pneumoniae(cKP)が主体で、臨床像は肺炎、尿路感染症、腹腔内感染症、デバイス感染、Surgical site infection、皮膚軟部組織感染症、2次的な菌血症を呈することが多いとされています。
・より高い病原性を持つhypervirulent K.pneumoniae(hvKP)が1986年台湾で報告されてから特にアジア領域で広がりを見せています。hvKPは後述する肝膿瘍から眼内炎、中枢神経感染などをきたすことがあり注意が必要です。
*日本では18.6%(26/140例)がhvKP感染 J Clin Microbiol. 2019 Oct 23;57(11):e01206-19.
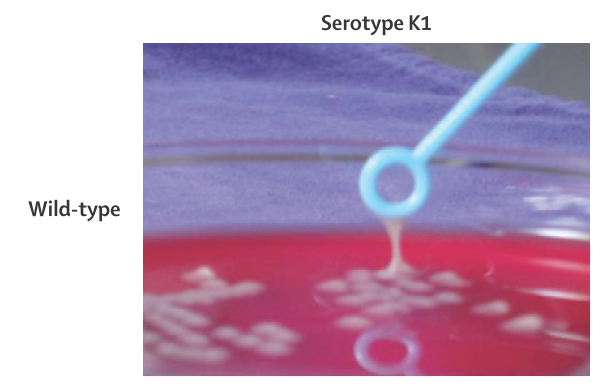
“positive string test”:hvKPを検出する非常に原始的な方法ですが、培養シャーレで菌糸を持ち上げて5mm以上糸を引く場合を陽性と判断します(hypermucoviscous phenotypeで高い病原性を持つと判断)。先日私も細菌検査室に伺って見せてもらいました(下図参照)。
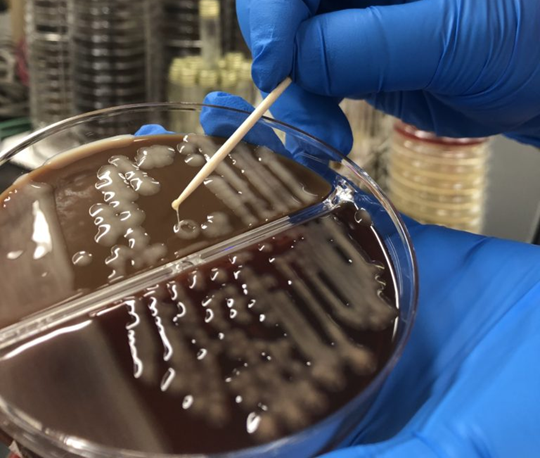
*教科書的な陽性例は以下の通りです(Lancet Infect Dis 2012;12: 881–87より引用)。CapsularのK1/K2が高い病原性を持つ因子として知られています。
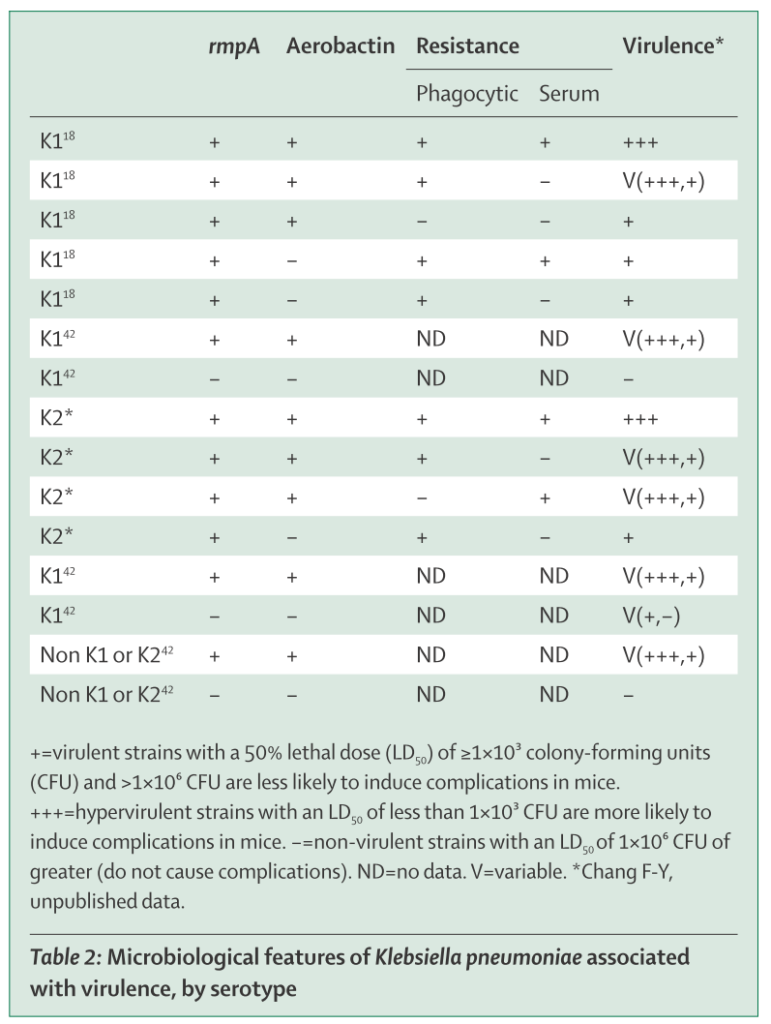
リスク因子:糖尿病、アルコール依存、担癌患者、免疫不全などがリスク因子として有名です。
臓器別の感染症
一般的には尿路感染症、肺炎、肝胆道系感染症(肝膿瘍を含む)が臓器別の感染症として有名です。
尿路感染症:cKPは全UTIの1-2%を占めますが、解剖学的/機能的尿路異常を持つ場合(尿道カテーテル留置を含む)のUTIの5-17%を占めるとされており、hvKPによるUTIは血行性感染から前立腺膿瘍/腎膿瘍や気腫性腎盂腎炎/膀胱炎を形成する場合が多いとされています。
肺炎:西洋では起炎菌の頻度として高くないですが、アジアでは市中/院内肺炎の起炎菌として重要です(高齢者では誤嚥性肺炎、また人工呼吸器関連肺炎でも)。”Friedländer disease”という名前がついておりアルコール依存に多い・上葉に多い・膿瘍形成しやすいなどの特徴がありますが、臨床像だけから鑑別することは困難とされています。
腹腔内感染症:アジア圏ではhvKPが細菌性肝膿瘍の原因として重要で、近年増加傾向にありE.coliよりも多い起炎菌となっているようです。
皮膚軟部組織感染症:褥瘡、糖尿病による潰瘍、熱傷部位や免疫抑制者でcKPが起炎菌となる場合があります。hvKPは壊死性筋膜炎の原因となる場合もあり注意です。
髄膜炎/脳膿瘍
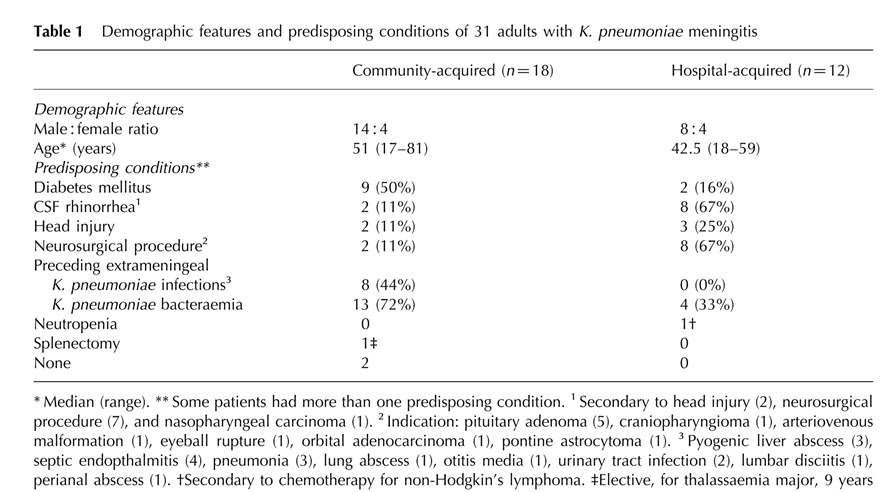
・GNRによる細菌性髄膜炎の頻度は多くないですが、E.coliについでK.penumoniaeによる報告があります。日本の71例の細菌性髄膜炎の起炎菌としては4/71例がKlebsiella pneumoniaeと報告されています(Inter Med 48: 295-300, 2009)。私の細菌性髄膜炎が1例、脳膿瘍が1例経験があります(後者の脳膿瘍の症例はKlebsiella pneumoniae菌血症・尿路感染症で抗菌薬治療をしていたけれどずっと解熱せず、検索の結果脳膿瘍が見つかった反省症例でした・・・私はそれ以降入院中に解熱しないKlebsiella感染症は必ず脳膿瘍まで検索するようにしています)。
・クレブシエラ髄膜炎をまとめた30例では市中発症18例、院内発症12例と市中/院内感染どちらも多く、やはり背景因子として糖尿病が最も多い結果です(QJM 2000;93:45)
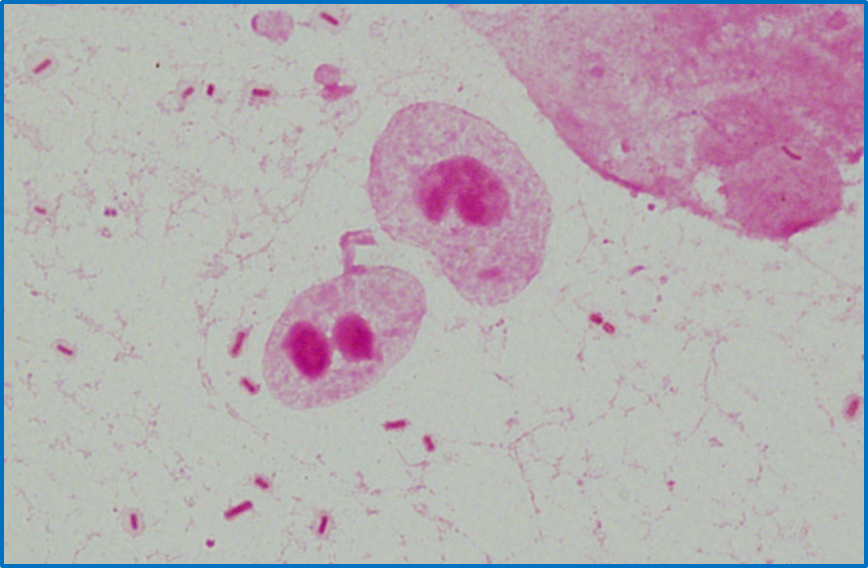
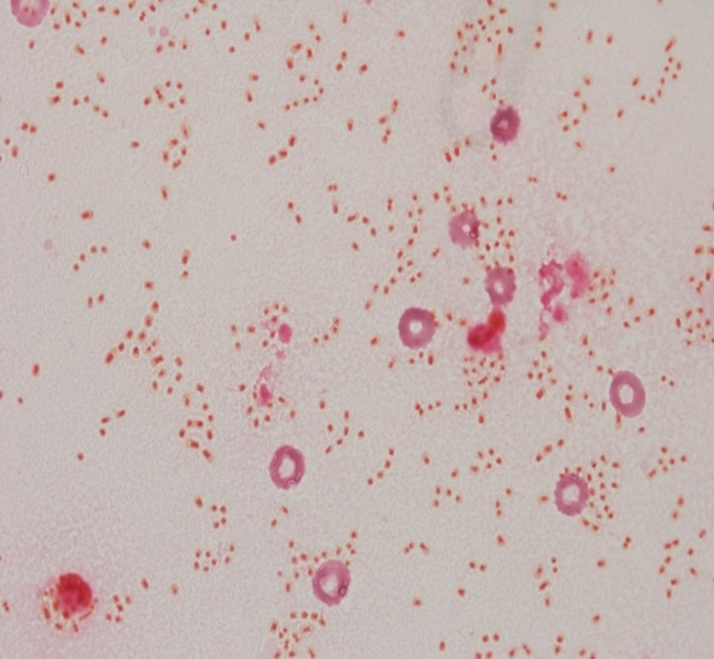
・下図は自験例Klebsiella pneumoniaeによる細菌性髄膜炎の髄液培養・グラム染色の写真です。
・抗菌薬は通常髄液移行性の点から第3世代セフェム系(例:セフトリアキソン2g q12hr)を計21日間投与します。
・感受性同定前の段階ではその地域のアンチバイオグラムなども参考に場合によっては市中発症であったとしてもESBL産生菌をカバーする目的にカルバペネム系抗菌薬投与が必要となるかもしれません(ここの判断は画一的には難しいです)。
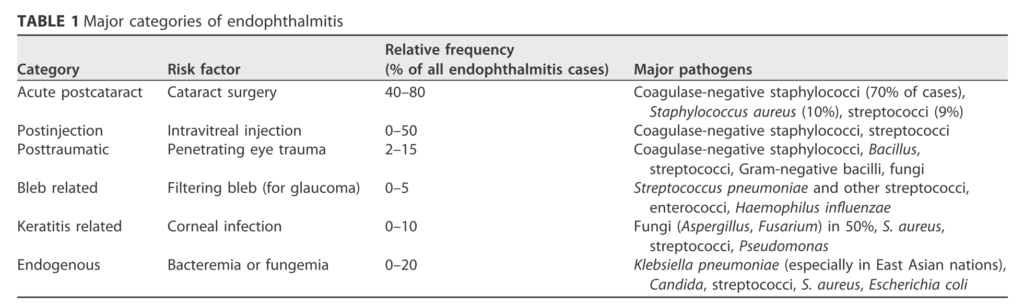
眼内炎
・内因性の細菌性眼内炎の最も多い原因菌として報告されています(ちなみに内因性の真菌性眼内炎の原因1位はカンジダ)。(下図は眼内炎の原因と起炎菌をまとめたもの:引用Clin Microbiol Rev 30:597–613.)
・失明の原因となりうるため注意が必要な合併症です(85%で重篤な視力後遺症をきたしたとも報告されています)。カンジダ菌血症では全例眼内炎精査のため眼科コンサルテーションが必要となっていますが(カンジダ菌血症に関してはこちらをご参照ください)、クレブシエラ菌血症で全例眼内炎精査が必要かどうか?に関して言及している文献は見つけられませんでした。クレブシエラ菌血症・髄膜炎の症例で眼内炎合併を伴った症例報告もあり(臨床神経2013;53:37-4)髄膜炎を合併している場合はより眼内炎精査が必要となるか?なども興味のあるテーマです(この疑問にこたえてくれる文献は見つけられませんでした)。
・既報でも菌血症を呈して数日経過してから眼内炎を呈した例などもあり(抗菌薬治療を開始した後であっても)、クレブシエラ感染症ではたとえ治療中であったとしても経過中常に眼内炎併発に気を付けておく必要があります。
・眼内炎の治療は抗菌薬の静注投与だけでなく、眼内投与(セフタジジム+アミカシン)もするべきとされています。
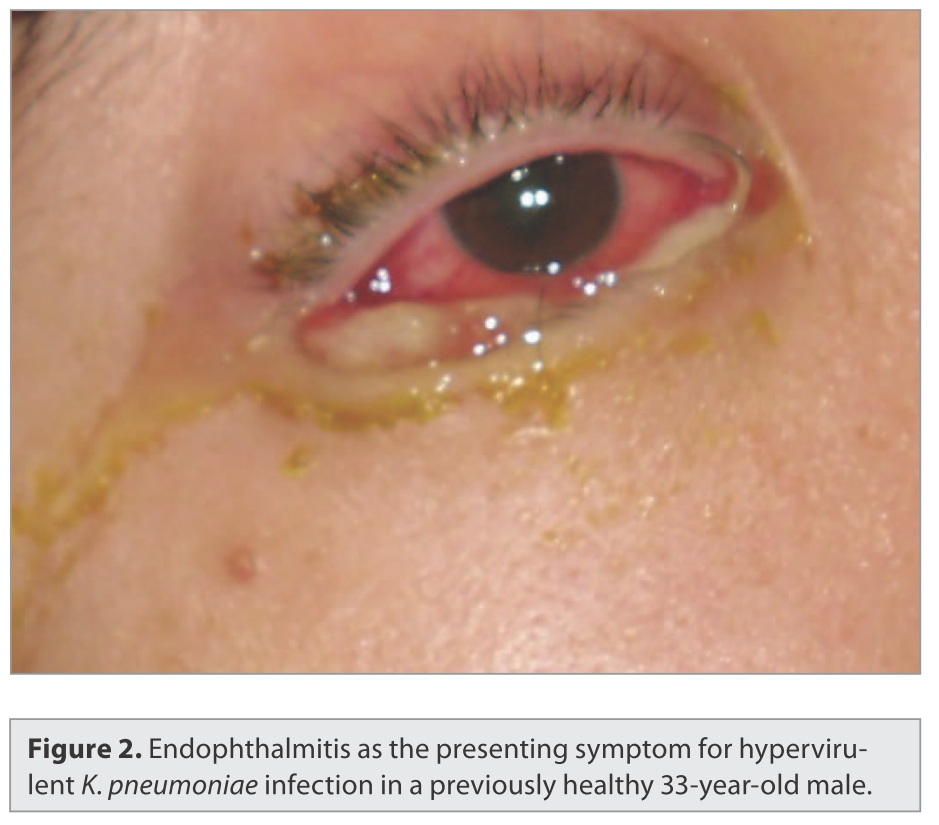
下図は眼内炎症例でVirulence. 2013 Feb 15;4(2):107-18.より引用。
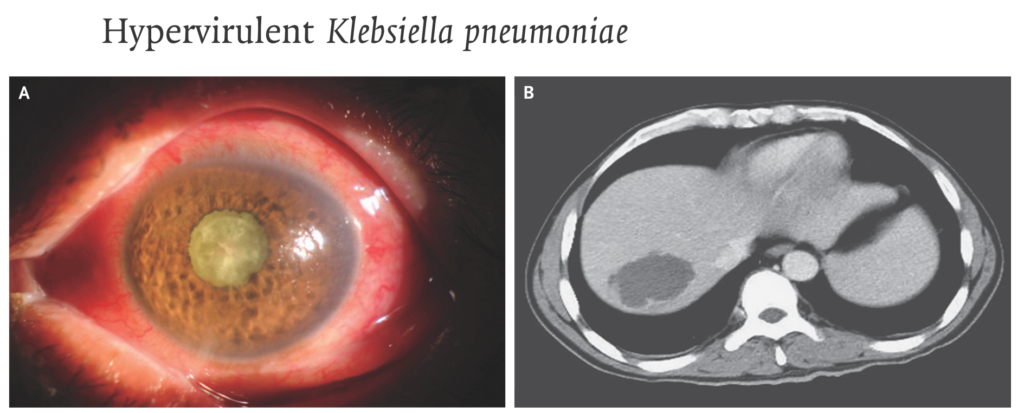
最近NEJMでもimageとして紹介されていました(N Engl J Med. 2021 Aug 26;385(9):833.)。
抗菌薬
・KlebsiellaはABPC(アンピシリン)に自然耐性が取られており、感受性がある場合最も狭域な抗菌薬は第1, 2世代セフェム系になります(先ほどの通り細菌性髄膜炎の場合は髄液移行性の問題があるため第3世代セフェム系を使用します)。
・ESBL産生菌が多いことが問題で、市中感染でも認める場合があり特に重症な場合の初期治療の判断が難しいです(先日も私が勤める病院で市中発症ESBL産生のK.pneumoniaeによる細菌性髄膜炎がありW先生が最初からズバッとカルバペネム系抗菌薬を使用していらっしゃったので無事治療されましたが、このような症例を経験すると初期の抗菌薬選択は難しいなと感じます)。
参考文献
・ハリソン内科学:やはり臨床感染症に関して非常に詳しい
・マンデル
・Lancet Infect Dis 2012;12: 881–87