「ヘパリンブリッジ」は慣習的に行われている施設が多いかもしれませんが、近年「ヘパリンブリッジは本当に意味があるのか?」というclinical questionが臨床試験で問われています。自分は今まできちんと元文献にあたれていなかったため調べた内容をまとめさせていただきます(以下では「ワーファリンのヘパリンブリッジ」に関してのみ扱います。DOACのヘパリンブリッジに関してはまた別途記載させていただきます)。
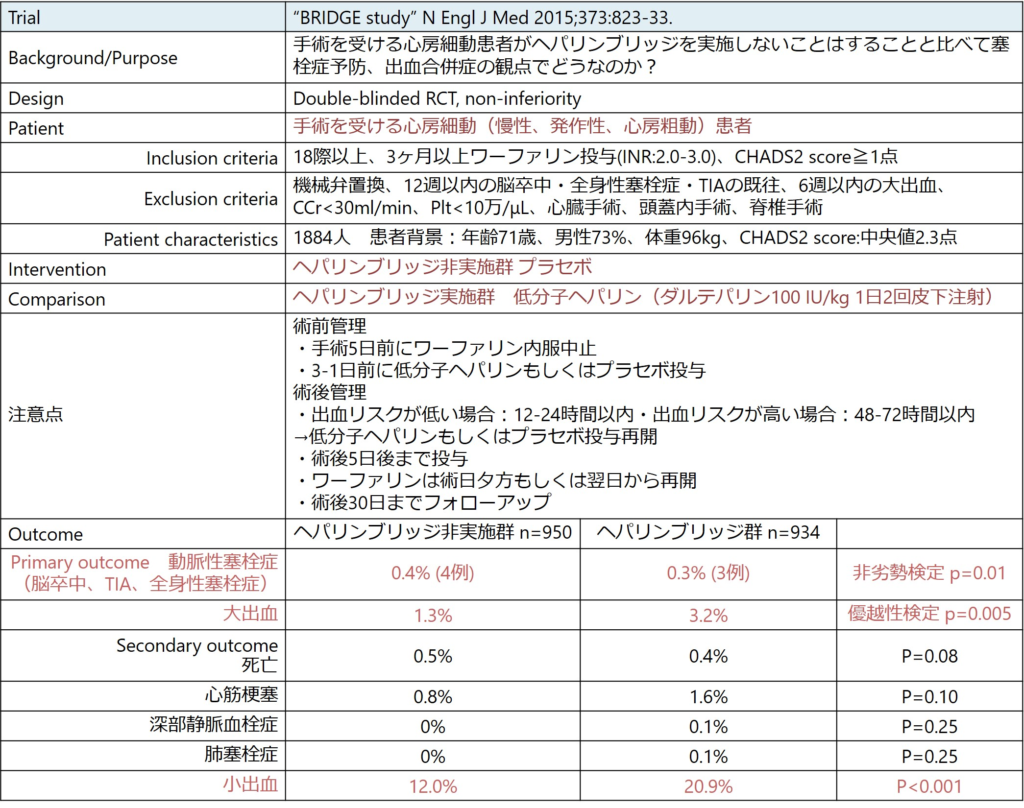
■”BRIDGE study” N Engl J Med 2015;373:823-33.
ヘパリンブリッジに関して、観察研究ではヘパリンブリッジが有害である可能性が指摘されており、RCTが望まれていた背景があります。このstudyは「手術・処置を受ける心房細動患者でのヘパリンブリッジ非実施群と実施群で塞栓合併症(非劣勢)と出血合併症を比較したdouble-blinded RCT」であり、ヘパリンブリッジに関して最も大きなインパクトを持つ臨床研究です(ヘパリンブリッジに関してほぼ唯一のRCT)。詳細は以下図にまとめさせていただきました。
結果はヘパリンブリッジ非実施群は実施群に対してprimary outcomeの動脈塞栓症は非劣勢、大出血はヘパリンブリッジ非実施群で実施群と比べて少ない結果でした。
注意点としてはinclusion, exclusion criteriaで、機械弁患者は除外されている、12週以内の脳卒中・全身性塞栓症・TIAの既往は除外されている、6週以内の大出血は除外されている、心臓・脳手術は除外されているといった点が挙げられます。また患者背景ではCHADS2 scoreの中央値は2.3点と塞栓症リスクの低い患者が多く、また手術・処置の内容も約90%が小出血手術であり、その多くが消化管内視鏡検査であり出血リスクも低い点に注意が必要です。
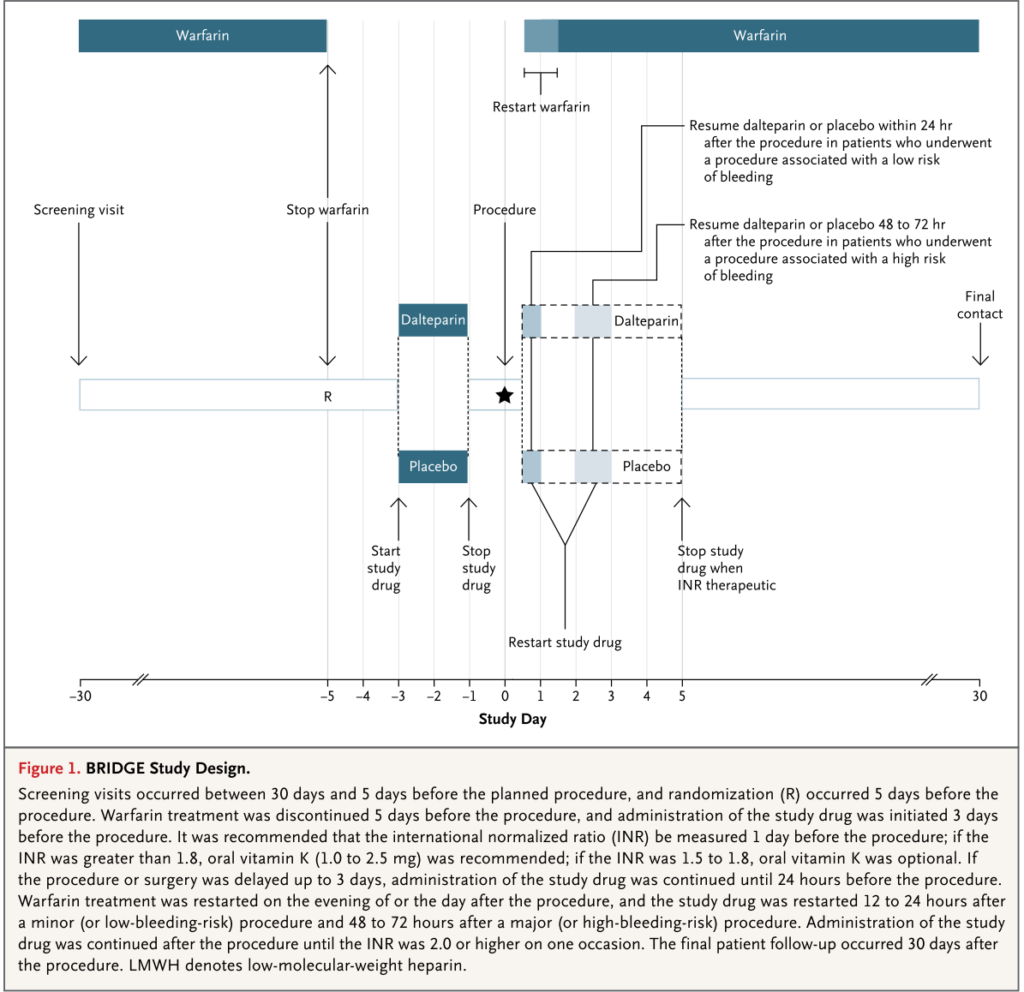
具体的なプロトコールは下記の通りで、上図の中の注意点をご参照いただければと思います。
limitationとしては以下のものが挙げられています。
・CHADS2 scoreが2点前後が多く、5,6点といったhigh risk患者がほとんどいない
・心臓手術、腫瘍手術、脳外科手術などのリスクが高い手術患者が含まれない
・動脈塞栓症の発症が想定していたよりも少ない結果であった(予想は1.0%で実際は0.4%)
また日本では通常ヘパリンブリッジで未分画ヘパリンが使用されることが多いですが、ここでは低分子ヘパリンが使用されている点に注意が必要です。
→この臨床研究結果はインパクトが非常に大きいですが、きちんと自分が診療している患者さんがこの患者背景に合うのかどうか?を検証してから結果を適応するべきです。
■ヘパリンブリッジに関するreview J Am Coll Cardiol 2015;66:1392–403
周術期の血栓合併症の頻度と大出血合併症の頻度はどれくらいか?に関しては以下の通りまとめたものでは(ヘパリンブリッジ実施群と非実施群をあわせて)血栓塞栓症:0.71%、大出血:2.38%となっています(ここには先程の”BRIDGE study”も組み込まれています)。血栓塞栓症は機能予後に大きな影響を与えるため塞栓症が少ないからといってもちろん軽視して良いわけではありませんが、大出血も予後に大きな影響を与えるため、周術期には出血のほうが血栓塞栓症よりも多いというこのデータは判断の上で知っておくべきと個人的には思います(患者さんへのICでも重要と思います)。
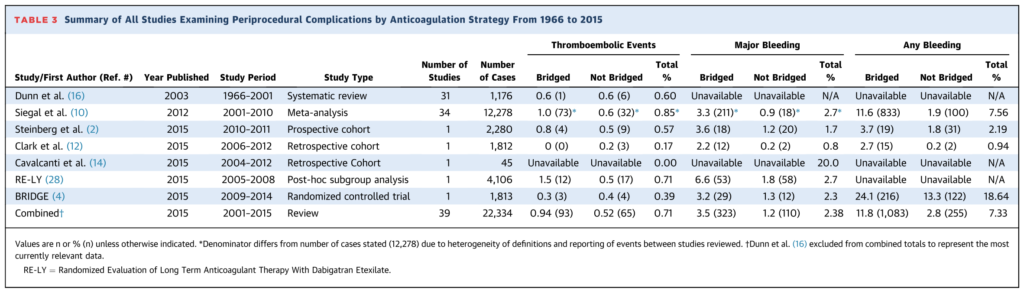
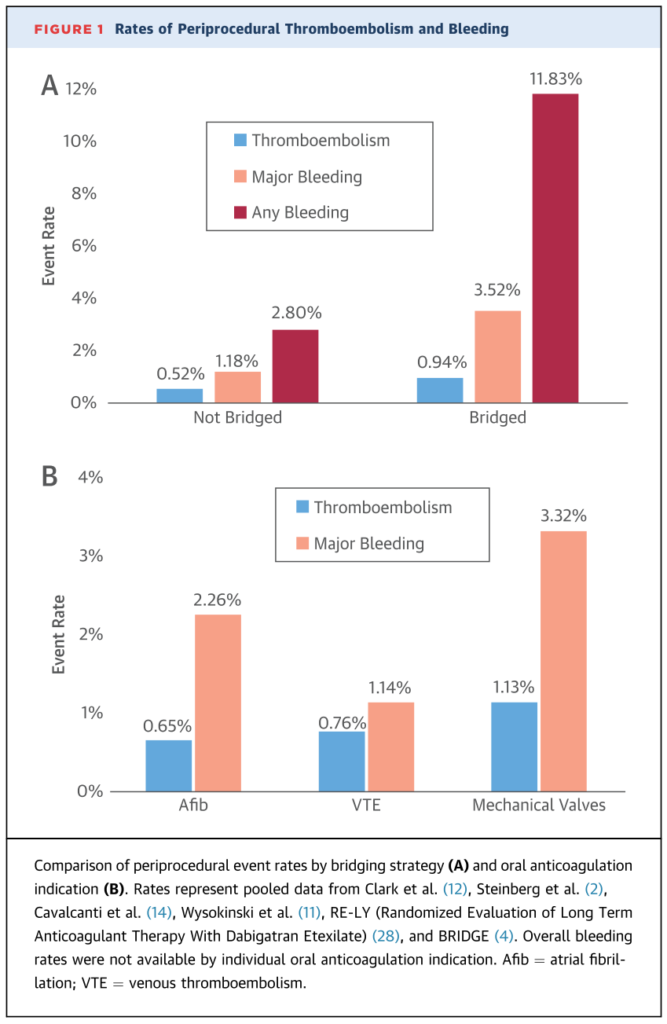
この結果と先の”BRIDGE study”の結果を踏まえて現状は血栓症リスクが低い場合には安易なヘパリンブリッジは必要ないです。この論文では以下の様に記載されており引用させていただきます “The threshold for bridging in current clinical practice is too low. Moderate- and even low-risk patients are often being bridged by default, “just to be safe.” Paradoxically, this practice is producing preventable adverse bleeding events with little benefit for thrombosis prevention.”
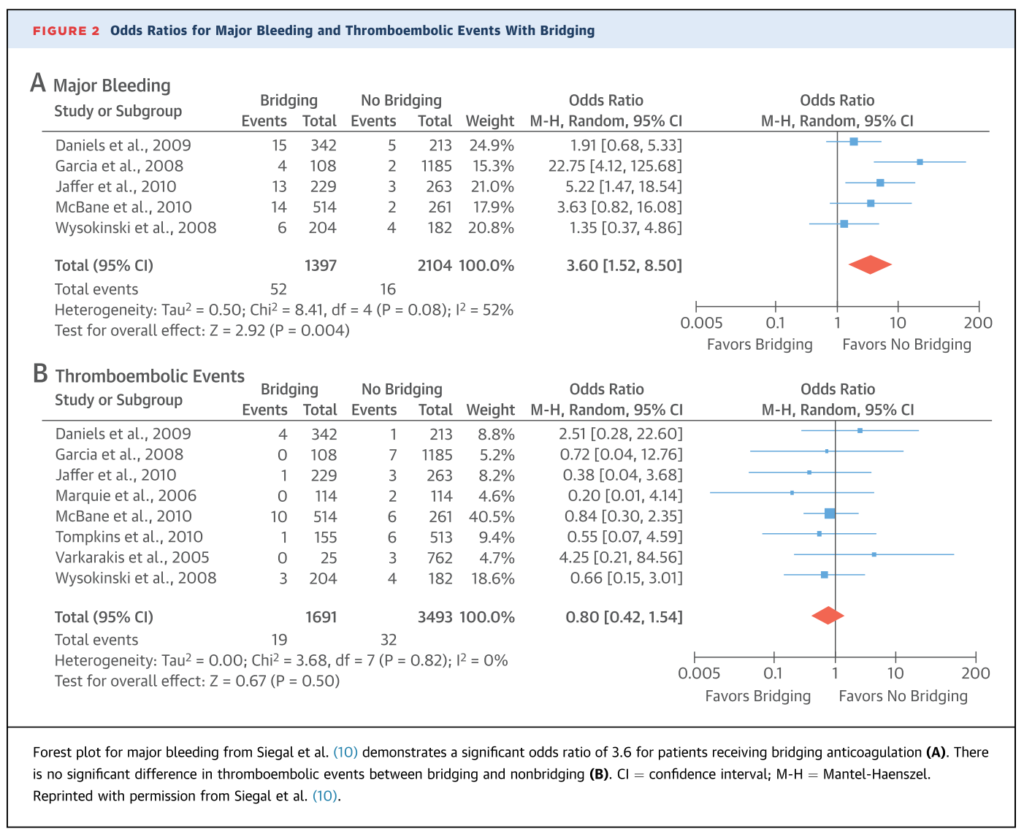
今までの話は血栓症リスクが低い患者に関してですが、血栓症リスクが高い患者群に対してヘパリンブリッジを実施するべきかどうか?に関しての前向き研究は存在せず明確な答えはわかりません(観察研究ですら高リスク群でヘパリンブリッジが塞栓症を減らすことは示せていない点に注意です)。現状はこれらの高リスク患者に対してはヘパリンブリッジを行うことを考慮します。以下にこのような高リスク患者でのrecommendationをまとめた図を掲載します。

まとめ図は以下の通りです。ここでもヘパリンブリッジを推奨するという記載は一箇所もなく、”consider”という表現にとどまっている点に注意です。
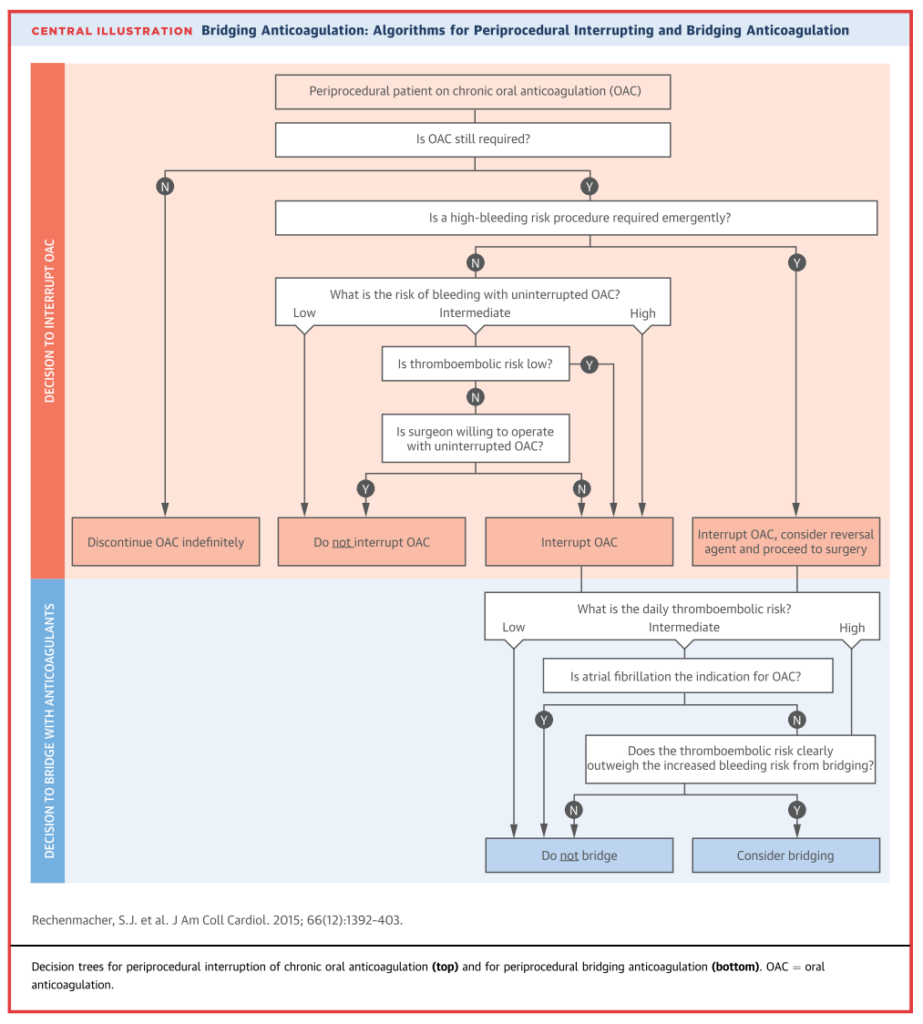
現状高リスク群での前向き研究は不在ですが、現在RCTが進行しているようでこの結果が待ち望まれます(PERIOP2 : A Double Blind Randomized Control Trial of Post-Operative Low Molecular Weight Heparin Bridging Therapy Versus Placebo Bridging Therapy for Patients Who Are at High Risk for Arterial Thromboembolism; NCT00432796)。
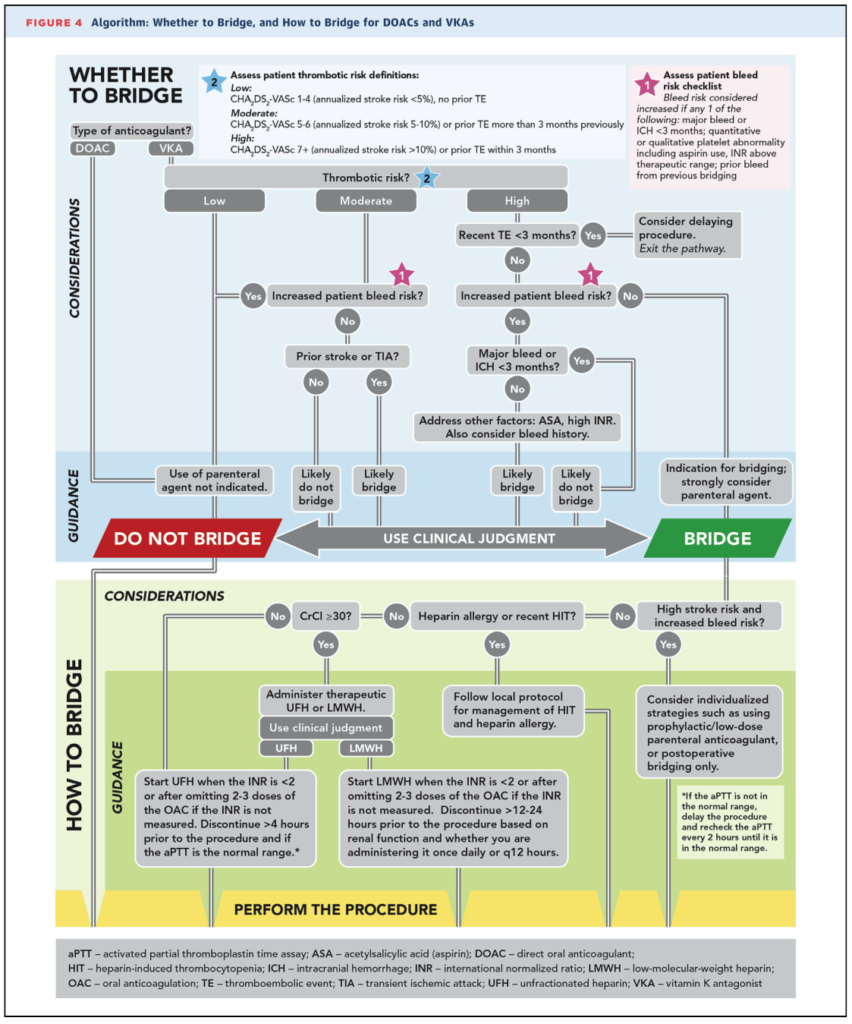
■“2017 ACC Expert Consensus Decision Pathway for Periprocedural Management of Anticoagulation in Patients With Nonvalvular Atrial Fibrillation” JACC2017;69:871
Expert consensusでヘパリンブリッジに関しては以下の通りのコメントとなっています。このように血栓塞栓症のリスクをhigh, moderate, lowに分類した上で、出血リスクと勘案して臨床判断をする流れになっています。
1:血栓塞栓症高リスク群:CHA2DS2-VASc socre=7-9点(塞栓症のリスクが年間10%以上)、もしくは3ヶ月以内に虚血性脳卒中、TIA、全身性塞栓症の既往がある場合
→ヘパリンブリッジを考慮
2:血栓塞栓症中リスク群:CHA2DS2-VASc socre=5,6点(塞栓症のリスクが年間5-10%)、もしくは3ヶ月以上前に虚血性脳卒中、TIA、全身性塞栓症の既往がある場合
これらに加えて
・出血リスクが高い場合→ヘパリンブリッジは推奨しない
・出血リスクが高くない場合
→脳卒中・TIA・全身性塞栓症の既往がある場合→ヘパリンブリッジを考慮(臨床判断)
→脳卒中・TIA・全身性塞栓症の既往がない場合→ヘパリンブリッジは推奨しない(臨床判断)
3:血栓塞栓症低リスク群:CHA2DS2-VASc socre=4点以下(塞栓症のリスクが年間<5%)、かつ虚血性脳卒中、TIA、全身性塞栓症の既往がない場合
以下にまとめ図を掲載します。
以上ヘパリンブリッジに関してまとめました。これらの結果を踏まえた上で最終的には患者さんごとの血栓リスク・出血リスク・処置による出血リスクを総合的に評価することと、各施設ごとなどでプロトコールを作成してコンセンサスを得る必要があるかと思いました。