ギラン・バレー症候群の治療方法は1990年代に血漿交換療法が確立し、その後1990年代にIVIGの治療が確立しました。その後20年程度に渡り両者が1st line therapyとして君臨し、新規の治療法が出現せず大きな進歩がなかなかありませんでしたが、近年C5モノクローナル抗体が脚光を浴びるようになってきています。ここではギラン・バレー症候群の治療に関してまとめます(ギラン・バレー症候群の一般的事項に関してはこちらをご参照ください)。
血漿交換療法
■ギラン・バレー症候群で血漿交換は何回行うべきか? Ann Neurol 1997;41:298-306
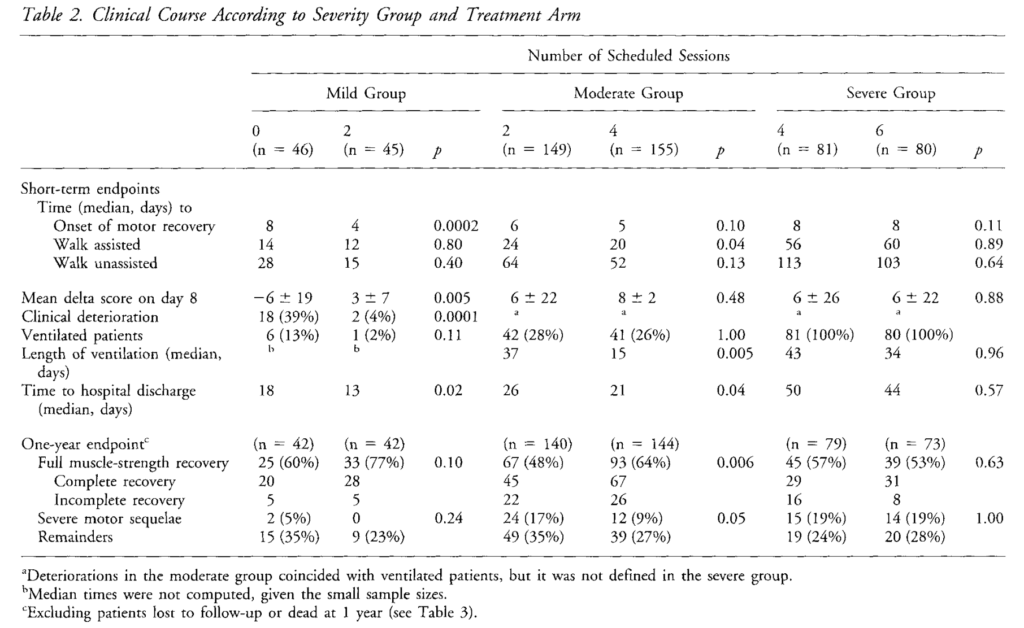
この研究ではギラン・バレー症候群の患者さんをmild group(FS2、FS3、介助なしで起立可能群)、moderate group(介助なしで起立不可能群)、severe group(人工呼吸管理群)の3群に分けています。そして、mild group(n=91)は血漿交換なしvs血漿交換2回、moderate group(n=304)は血漿交換2回 vs 血漿交換4回、severe group(n=161)は血漿交換4回 vs 血漿交換6回での治療成績を比較しています。Primary outcomeはmild groupは筋力改善までの時間、moderate group, severe groupではFS3(介助で歩行可能)になるまでの期間を設定しています。
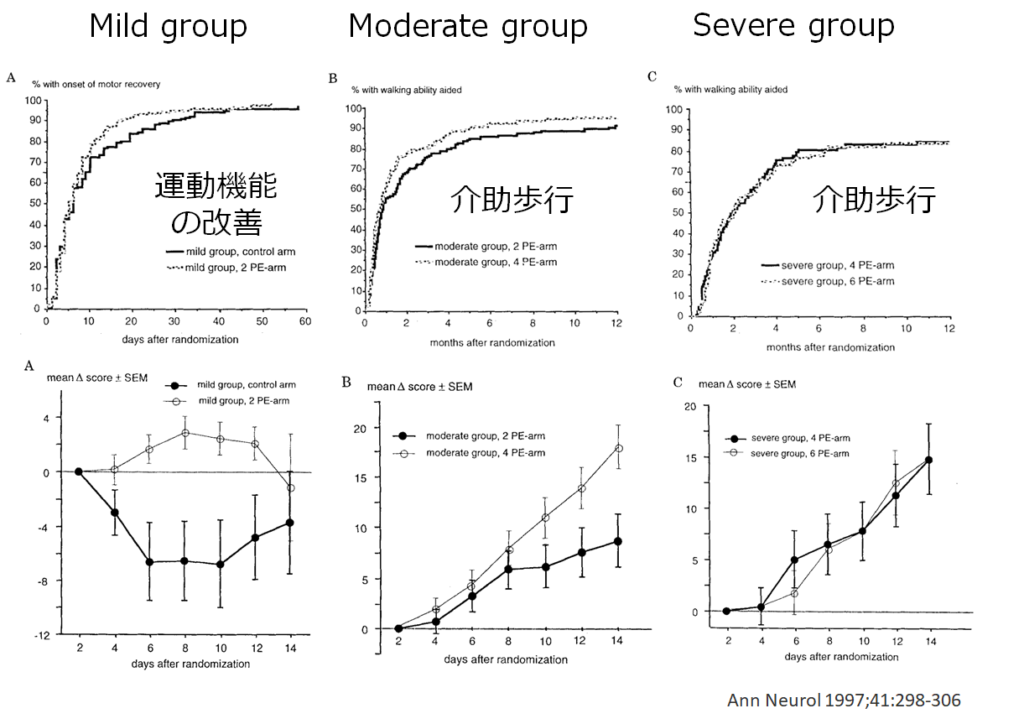
結果をまとめると下図の通りになります。
・mild group:血漿交換2回実施群が未実施群と比べて筋力回復までの期間が有意に短い(中央値:4日 vs 8日)
・moderate group:血漿交換4回実施群が2回実施群と比べてFS3を達するまでの期間が有意に短い(中央値:20日 vs 24日)、1年後の筋力寛解が有意に多い(64% vs 48%)
・severe group:血漿交換6回実施群と4回実施群で有意差なし
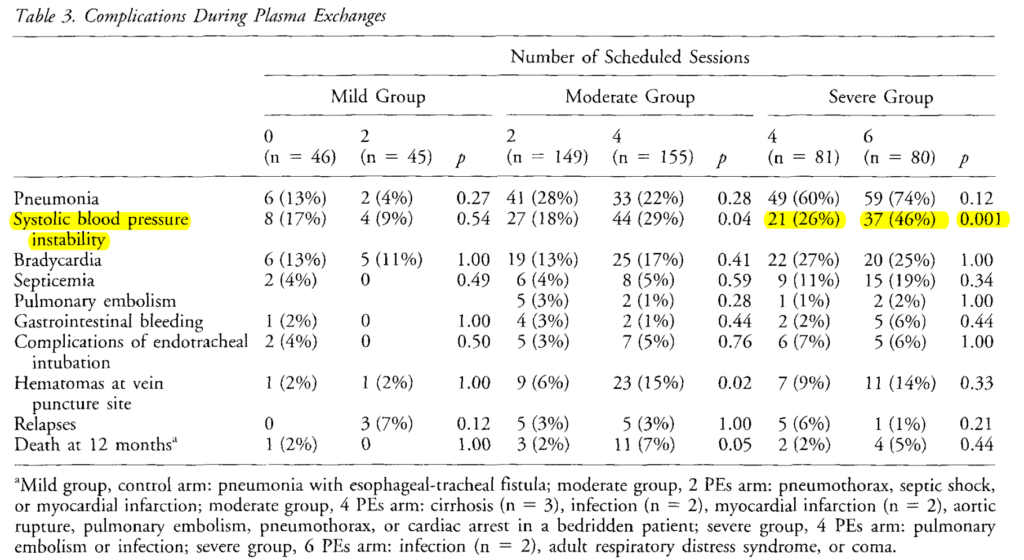
合併症としてはSevere groupで血漿交換6回群が4回群と比べて収縮期血圧の変動を多く認めました(46% vs 26% P=0.001)が、その他の項目は有意差を認めていません。
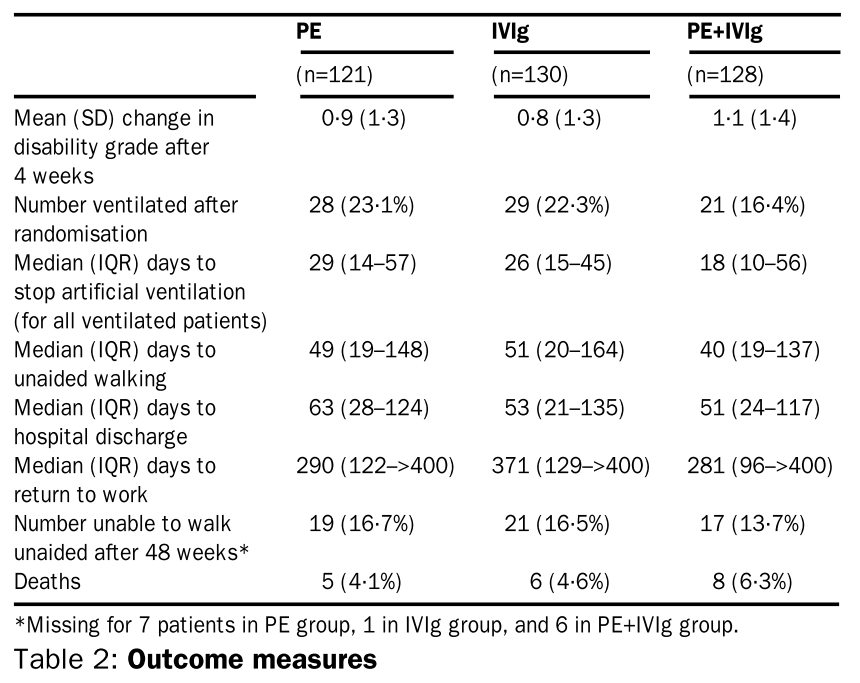
■PE, IVIG, PE+IVIGの3群を比較したRCT Lancet 1997; 349: 225–30
重症(歩行に介助が必要)かつ発症14日以内のギラン・バレー症候群379人をPE群、IVIG群(0.4g/kg 5日間)、PE+IVIG群の3群に分け、48週間フォローしたRCTです(ギラン・バレー症候群の疫学的頻度を考えると非常に大規模な臨床研究です)。4週後のdisability-grade改善をprimary outcomeに設定しており、3群間で有意差は指摘出来ませんでした(その他のoutcomeに関してのまとめは下図の通りです)。
まとめると、PEとIVIGは同等の有用性を有し、またPE+IVIGを併用することで単独治療と比べて明らかな有用性を示すことは出来ませんでした。
免疫グロブリン療法
ギラン・バレー症候群の治療として血漿交換療法の方が先に確立したため、免疫グロブリン療法の効果は主に血漿交換療法と比較した臨床試験により示されたものがほとんどです。以下では免疫グロブリン療法特有の問題点に関してまとめます。
■免疫グロブリン療法を複数回行うべきか?
そもそも免疫グロブリン療法は0.4kg/kg 5日間で投与されますが、投与量による比較検討はされていないため果たしてこの量が至適な投与量なのか?は分かっていません。このため一部の患者では免疫グロブリン療法を2回投与することで臨床的な改善を認める場合があることが指摘されています(Lancet. 1997 Dec 13;350(9093):1747)。しかし2021年2回目のIVIG効果を検証した前向き研究(SID-GBS)が発表されこの質問の1つの答えが提示されました。
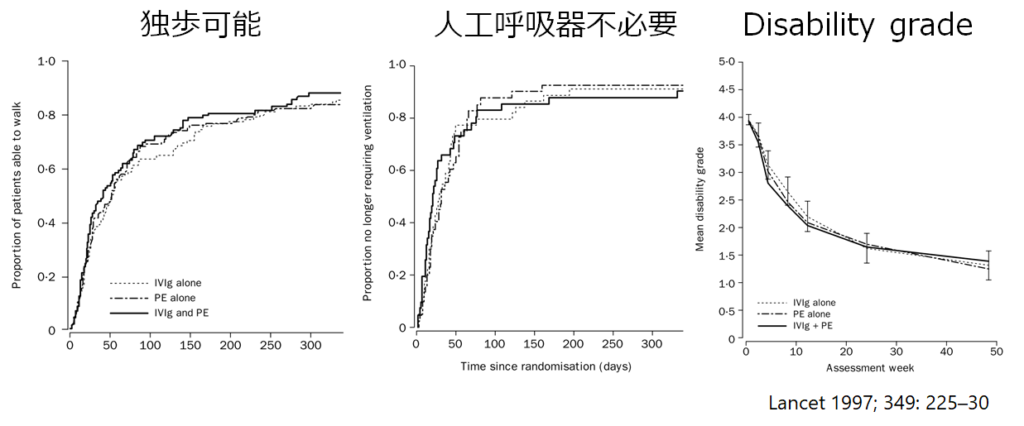
■血中IgGの推移がIVIG治療反応性と相関関係にある Ann Neurol 2009;66:597–603
174例のギラン・バレー症候群患者においてIVIG0.4g/kg 5日間投与直前の血中IgG値と投与後14日後の血中IgG値を比較しΔIgGと6ヶ月後に介助なしで歩行可能な状態との相関関係を調べた研究です。ΔIgGが低いと有意に6ヶ月後歩行可能な状態が少なく、改善が遅い経過になることがわかりました。IVIGを同じ量投与しても患者ごとにΔIgGは大きく異ることからも、やはりIVIGの至適な投与量というものは個人ごとにことなることが示唆され、今後例えばΔIgGの上昇が低い患者では追加のIVIG投与を行うなどの検討がされることが示唆されます(2週間後のIgG値を参考にしてIVIGを追加投与するとすれば、投与時期がかなり遅くなるため「どの時期にIVIGを投与すれば効果があるか?」という問題も同時にありますが)。
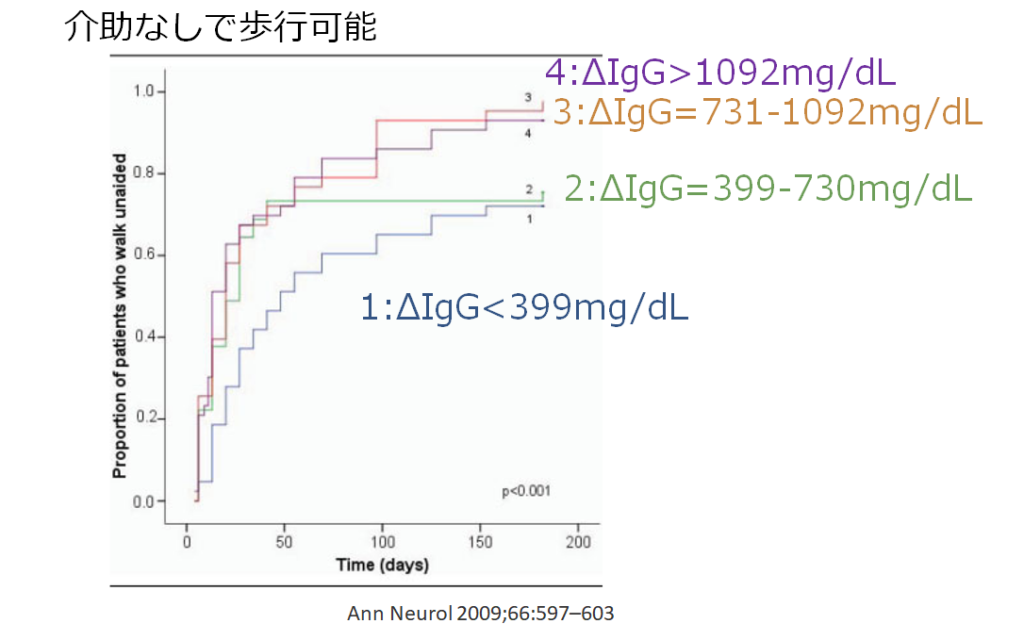
■”SID-GBS”IVIG2回目は効果があるのか? Lancet Neurol 2021; 20: 275–83
多くの神経内科医が長年疑問に思っていたclinical questionに対して答えるインパクトのある研究が2021年Lancet Neurology誌より発表されました。結論から申し上げると予後不良のGBS患者においてIVIG2回目により機能予後は改善せず、かつ合併症は増える可能性があるという結果でした。詳しいPICOのまとめは下図の通りです。
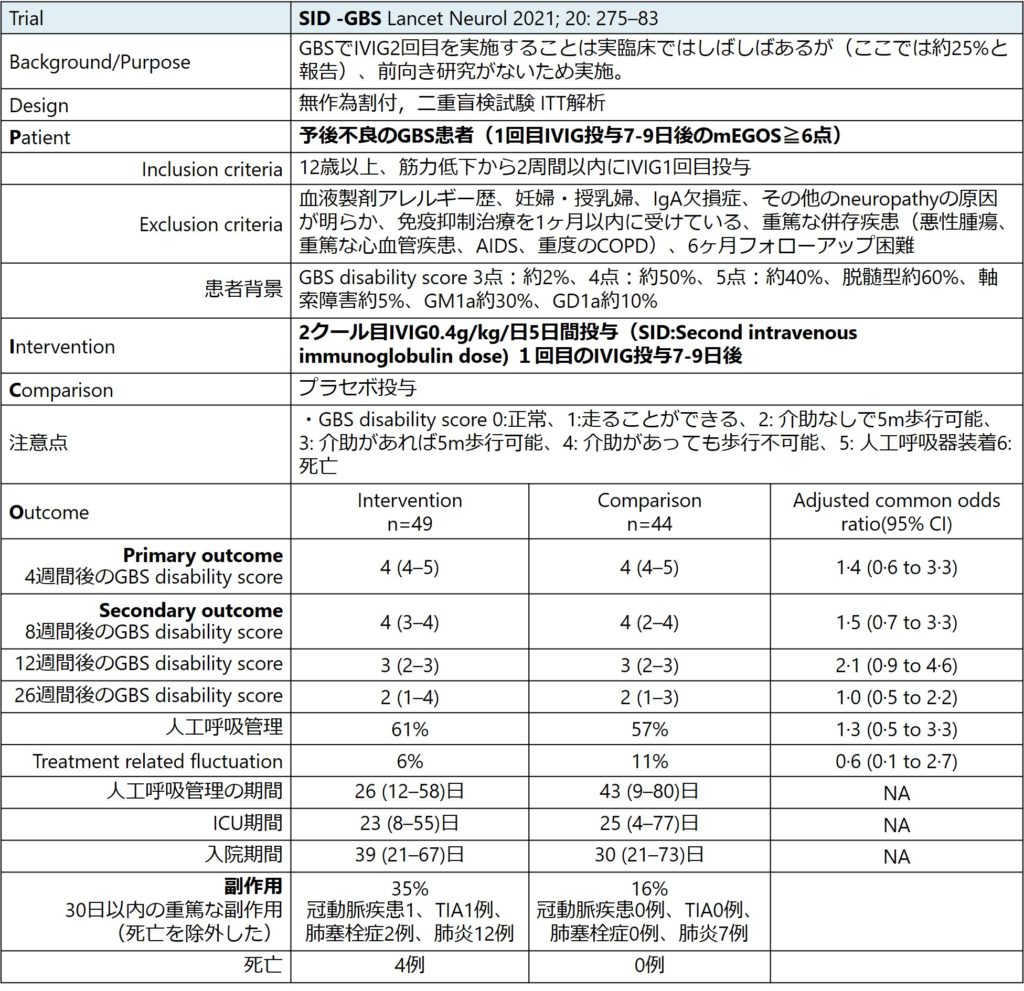
サブグループ解析の結果は以下の通りであり、いずれの項目でも有意差は認めませんでした。
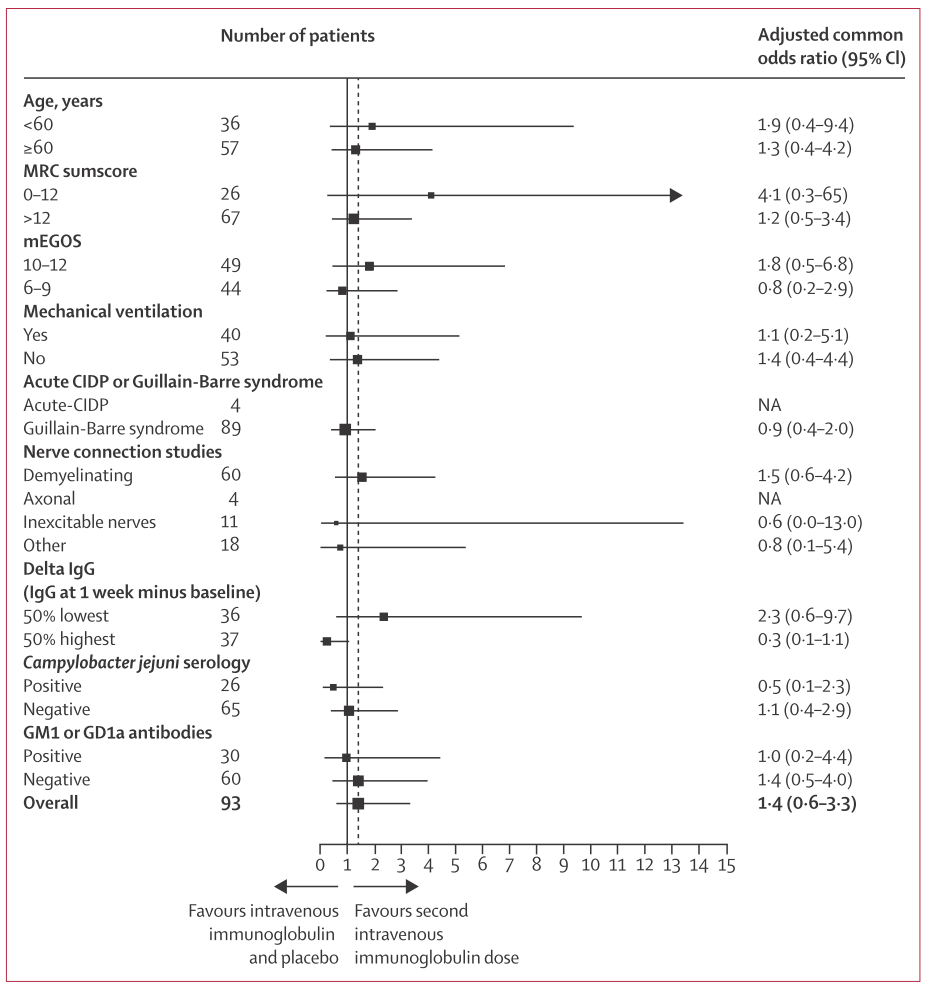
Limitationとしてはsample sizeの問題、ランダム化しているが患者背景で差がある部分がある点、acute CIDPが4例認めた点、そもそもGBSではない脊髄症と好酸球性血管炎が1例ずつランダム化後の判明した点などが挙げられます。しかし
■結局血漿交換療法と免疫グロブリン療法どちらを行うべきか?
これに関しては血漿交換療法、免疫グロブリン療法どちらも効果は同等であるというのが臨床試験の結果からいえることです。血漿交換療法はvascular accessや施設では十分に行うことが難しいこともある点から免疫グロブリン療法をまず慣習的に行われることが多いと思います(これも施設ごとに基準を設けている場合もあります)が、これもだからといって免疫グロブリン療法を先に行わないといけない訳ではありません。このため治療法の選択にあたっては、それぞれの治療法の副作用が患者さんの状態に影響を与えるかどうか?を1つ参考にして行います。
血漿交換療法:ギラン・バレー症候群の患者さんで自律神経障害が強い場合血圧が乱高下します。血漿交換療法では血圧低下を助長してしまうリスクがあるためこの点は懸念として挙げられます。
免疫グロブリン療法:ギラン・バレー症候群患者さんは筋力低下によりimmobileとなり、深部静脈血栓症のリスクが非常に高くなります。免疫グロブリン療法自体も血栓症のリスクを上昇させるため、この懸念が高い患者さん(特に深部静脈血栓症の既往がある場合)などではリスクとなるため注意が必要です。
副腎皮質ステロイド
副腎皮質ステロイド単独の使用に関してはギラン・バレー症候群に対して有用ではなく、使用するべきではないという結論が出ています。ここでは上記免疫グロブリン療法などにステロイド治療を併用した場合どうか?という疑問に関しての研究を紹介します(血漿交換療法療法にステロイドを併用することに関しては否定されています)。
■副腎皮質ステロイドと免疫グロブリン療法併用と免疫グロブリン療法単独を比較したpilot study Ann Neurol 1994;35:749
副腎皮質ステロイド(メチルプレドニン500mg 5日間)と免疫グロブリン療法併用群25人とDutch Guillain barre trialのcohortから免疫グロブリン療法単独74人を比較したpilot study。4週間後のFG(functional grade)改善は併用群76% vs 単独群53%(P=0.004)で有意に副腎皮質ステロイド併用群が良い結果であった。
■副腎皮質ステロイドと免疫グロブリン療法併用と免疫グロブリン療法単独を比較したRCT Lancet 2004;363:192-196
上記のpilot studyの結果を踏まえて行われた、ギラン・バレー症候群患者に対して免疫グロブリン療法を使用の上、副腎皮質ステロイド(メチルプレドニゾロン500mg/日 5日間投与)併用群とプラセボ群を比較したdouble-blinded RCTです。primary outcome, secondary outcomeいずれにおいても有意差は示すことは出来ませんでした。詳細は以下をご参照ください。
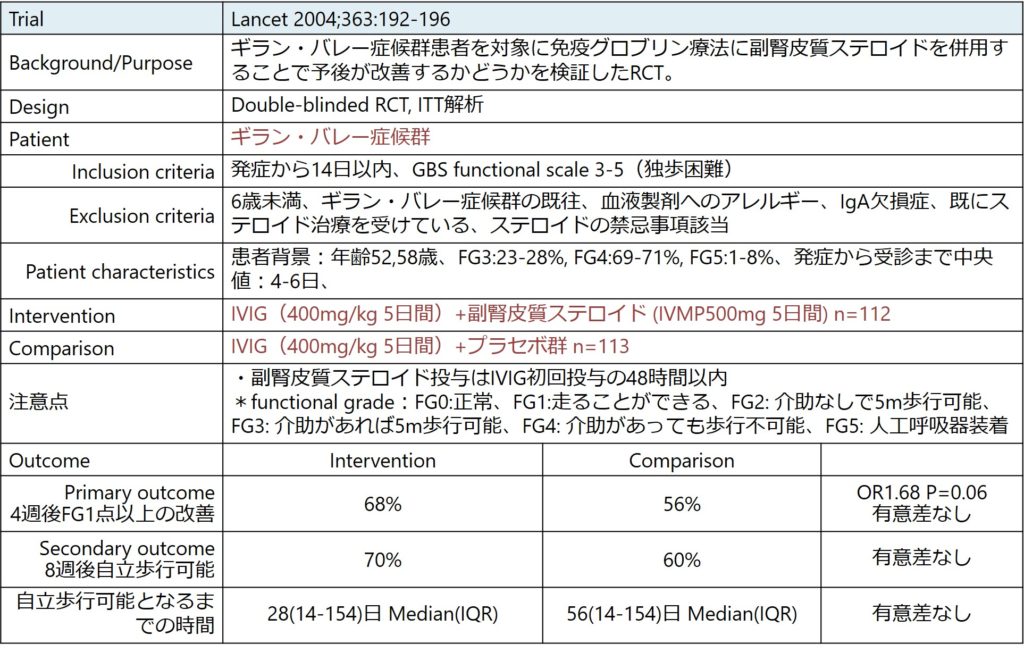
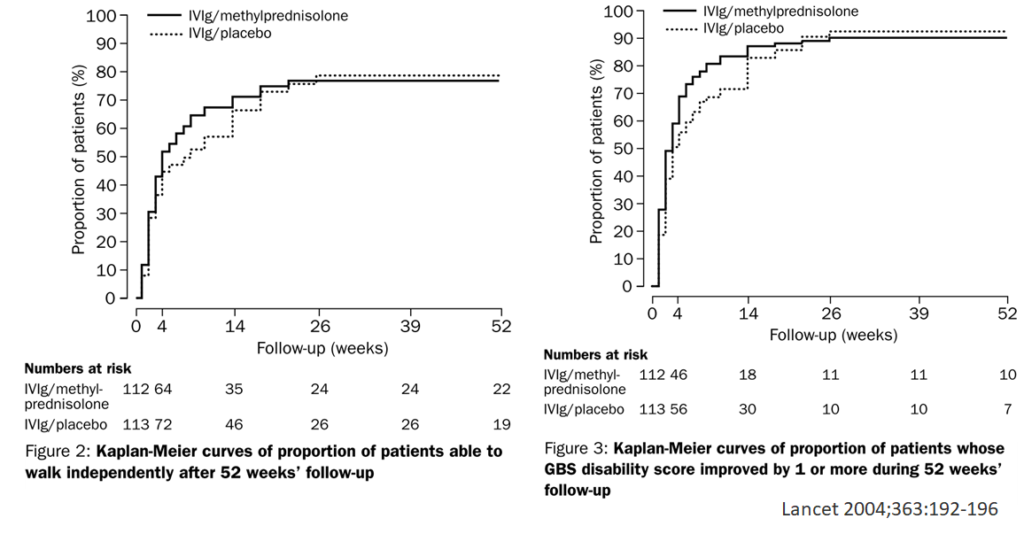
まとめますと積極的に免疫グロブリン療法に副腎皮質ステロイドを併用する根拠には乏しいですが、ガイドラインを引用させていただくと「経静脈的免疫グロブリン療法と副腎皮質ステロイド薬の併用は有効である根拠に乏しい(グレード2C)が、重症例に対する選択肢のひとつとして考慮しうる(グレードなし)」と記載があります(日本神経学会ギラン・バレー症候群ガイドラインより引用)。
C5モノクローナル抗体
ギラン・バレー症候群の重症例に対しての治療方法は1990年代にIVIGの治療が確立してから、大きな進歩がなかなかありませんでしたが、近年C5モノクローナル抗体の有用性が指摘されるようになり、以下に臨床試験の結果をまとめます。
■C5モノクローナル抗体(エクリズマブ)の第Ⅱ相試験 JET-GBS:Japanese Eculizumab Trial for GBS Lancet Neurol17: 519-529, 2018
C5モノクローナル抗体のエクリズマブ投与によるRCTの第Ⅱ相試験として日本より発表された研究です。重症ギラン・バレー症候群患者を対象にエクリズマブ群:プラセボ群を2:1で割り付けを行ったdouble-blinded RCTです。血漿交換療法を実施した場合は除外されており、IVIG0.4g/kg 5日間が標準治療として併用されています。4週後のGBS functional grade2以下をprimary outcomeに設定しておりこちらは有意差は認めませんでした。しかし、この研究では4週後だけでなく24週後という長期の予後も検討しており、これではFS1以下がエクリズマブ投与群が有意に多いという結果でした。あくまでsecondary outcomeですが、エクリズマブ投与による長期的な予後改善の可能性が示唆されました。具体的な内容を以下にまとめます。
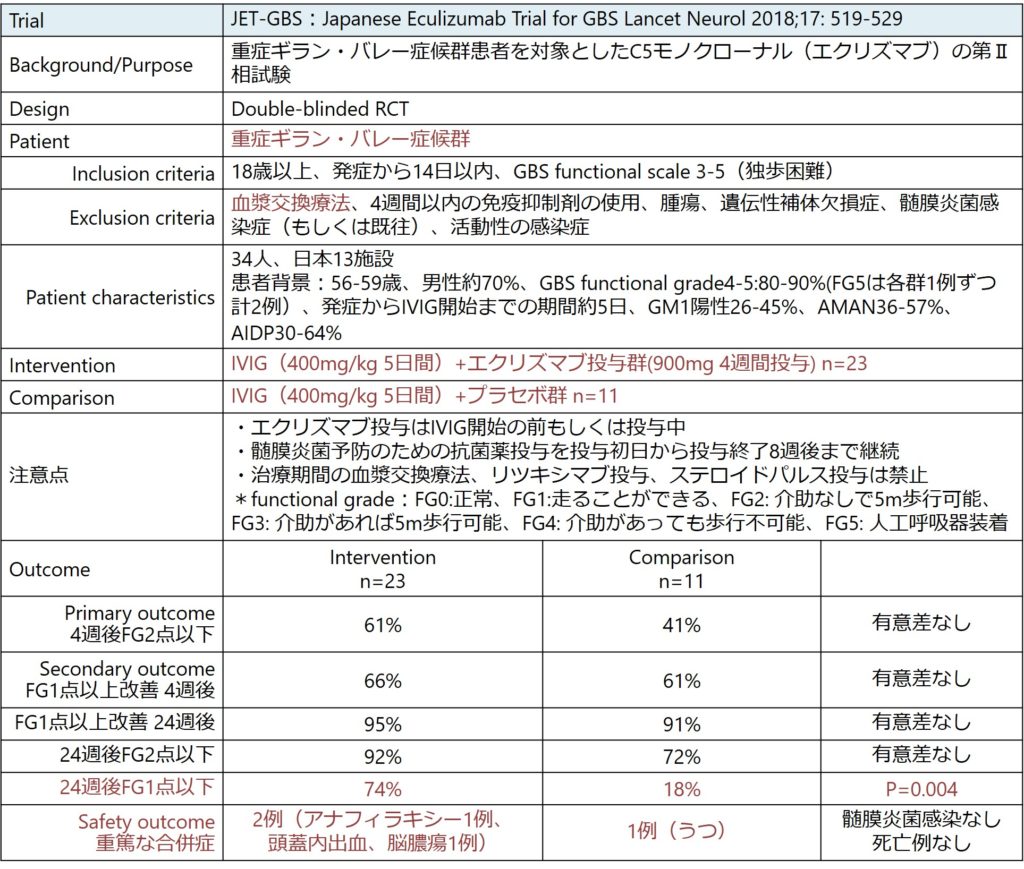
今後期待される治療方法です。
以上ギラン・バレー症候群の治療に関してまとめました。
更新記録:2021/5/22 “SID-GBS”の項目を追加