Wallenberg症候群(延髄外側症候群)は延髄外側が障害された場合に呈する神経症候をまとめた「症候群」です。原因には脳出血、脳梗塞、腫瘍などがありますが、原因のほとんどが脳梗塞によるものです。そのためここでは延髄外側梗塞によるWallenberg症候群(延髄外側症候群)の特徴をまとめていきます。
疫学
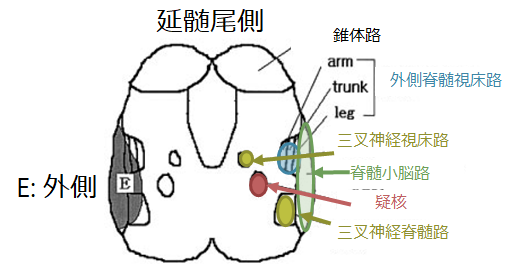
以下の具体的なデータは延髄外側梗塞130例を扱った文献(Brain (2003), 126, 1864-1872 小脳梗塞合併は除外されており、単独の延髄外側梗塞のみ)から引用させていただきます。年齢中央値57歳(28~84歳)、男性90人、女性40人です。
原因
・アテローム性: 50%
・動脈解離:15% 尾側病変が吻側病変よりも多い
・ラクナ梗塞:13%
・心原性:5% 背側病変がその他のタイプより多い
・原因不明: 15%
責任血管病変としてはPICA単独病変が10%、椎骨動脈病変が67%となっています。この研究では血管病変の評価は半数近くがMRAによって行われているため、PICA単独病変の評価はunderestimatedである可能性が指摘されています。
解剖・分類
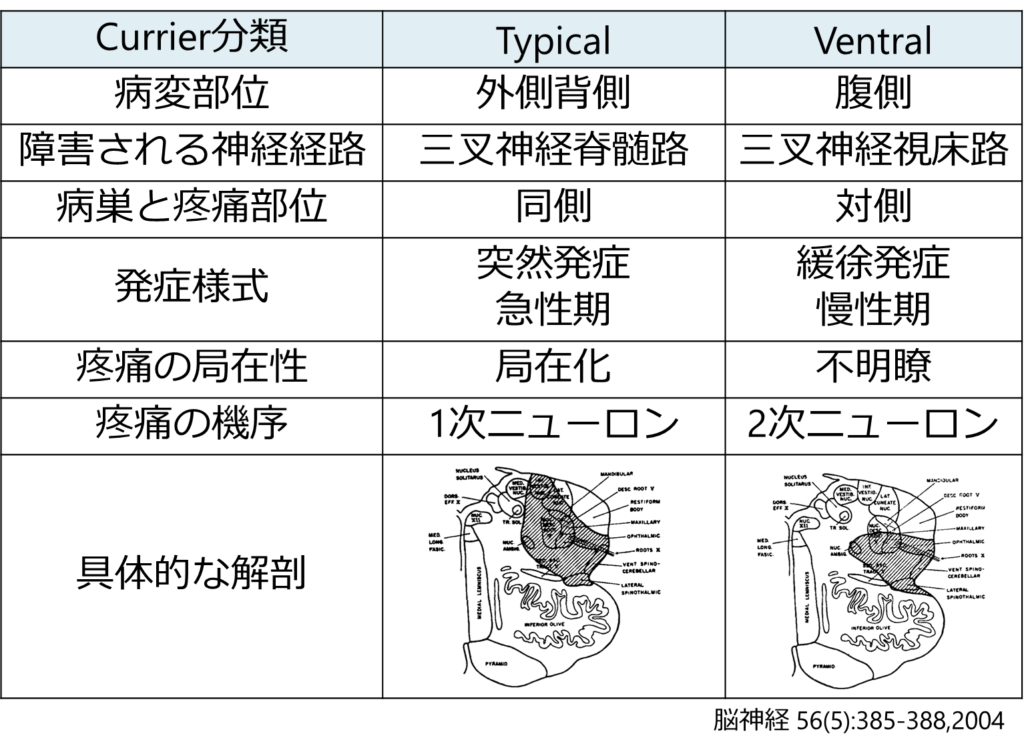
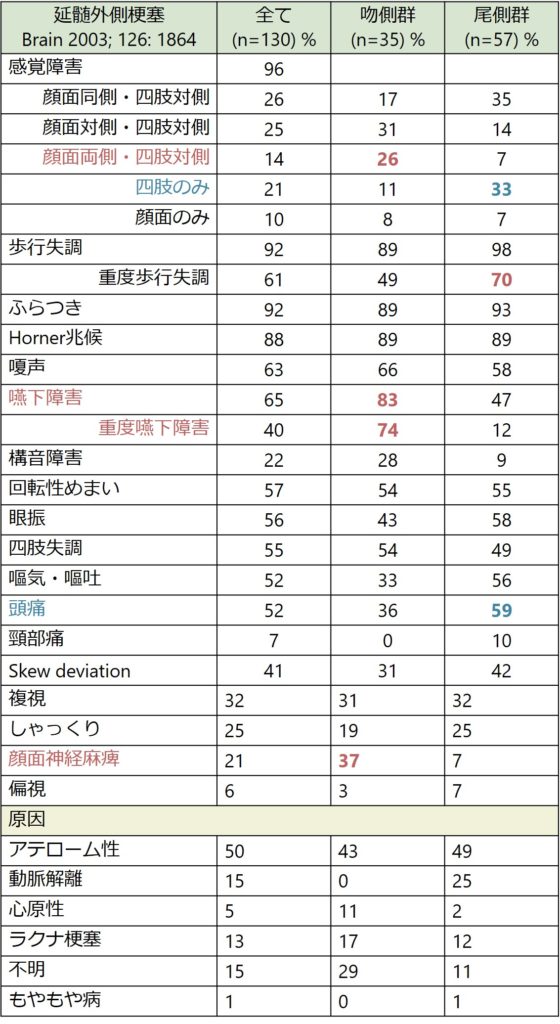
延髄外側梗塞において、障害される部位により呈する神経症状が大きく異なることが特徴です。横断像での分類を下に掲載します。ここの分類では典型像・腹側・大きい病変・背側・外側の5つに分類しています。この中では特に腹側病変と外側病変はやや特殊な神経症状を呈するため簡単に特徴をまとめます。
腹側病変:三叉神経視床路(対側から上行してくる繊維)を含むことが多く、病変と同側の顔面感覚障害をきたします(つまり両側性顔面感覚障害をきたす場合がある)。
外側病変:外側病変は尾側で認めることが多く、外側に限局するため三叉神経経路を障害せず顔面を含まない対側四肢のみの感覚障害を呈する場合が多いです。また外側脊髄視床路の体部位局在が「外側が下肢、内側が上肢」と配置されているため、外側から障害されると下肢に症状が強い傾向があります。嚥下障害、構音障害は頻度が低い傾向にあります。
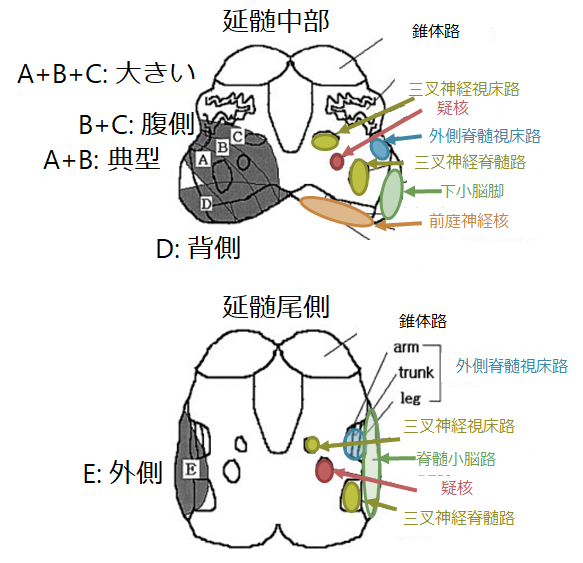
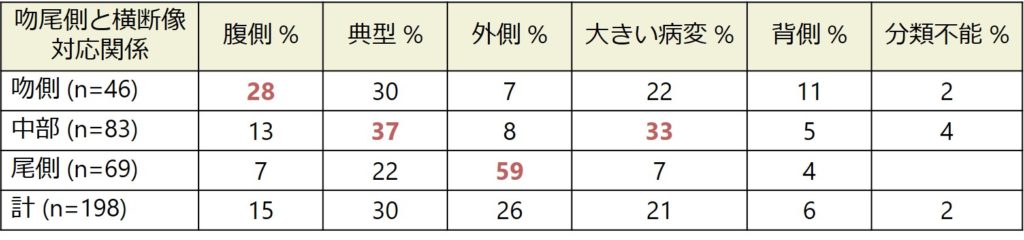
以下に吻尾側と横断像の対応関係をまとめます。吻側ほど腹側病変が多く、尾側ほど外側病変が多いことが特徴で、延髄中部では典型的な病変や大きい範囲の病変を認める場合が多い対応関係にあります。
臨床症状
めまい(眼振を伴う)、嗄声、構音障害、嚥下障害、Horner兆候、失調、”lateropulsion”、頭痛、同側の顔面感覚障害、対側の四肢温痛覚障害が特徴的です。錐体路は最も腹側を走行しているため延髄外側の障害で通常障害されませんが、まれに錐体路障害を合併しこれをOpalski症候群を呼びます。
感覚障害のパターン
感覚障害は96%で認めるとされ、症状の中では最も頻度が高いものです。以下にそのパターンと頻度を載せます。このように非常に多種多様な感覚障害のパターンを呈することが特徴です。繰り返しになりますが、延髄のどの領域が障害されるかによって神経障害の出方は大きく変わるためvariationが豊富です。
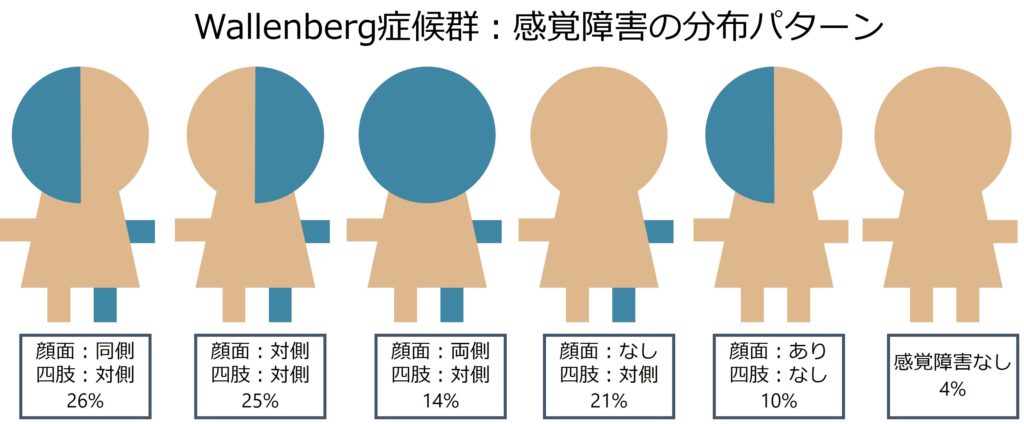
最も典型的な顔面同側・四肢対側の障害パターン(教科書的)は同側の三叉神経脊髄路と、外側脊髄視床路(脊髄レベルで左右交差しているため対側四肢の感覚)が障害されることで生じます。上図の一番左のパターンで、全体の26%と以外と少ないことがわかります。
両側の顔面が障害される場合は同側を下降する三叉神経脊髄路と、対側から上行してくる三叉神経視床路が両方障害されることによって生じます。また四肢の感覚に関しては、通常外側脊髄視床路の障害で「温痛覚障害」が主体となります。
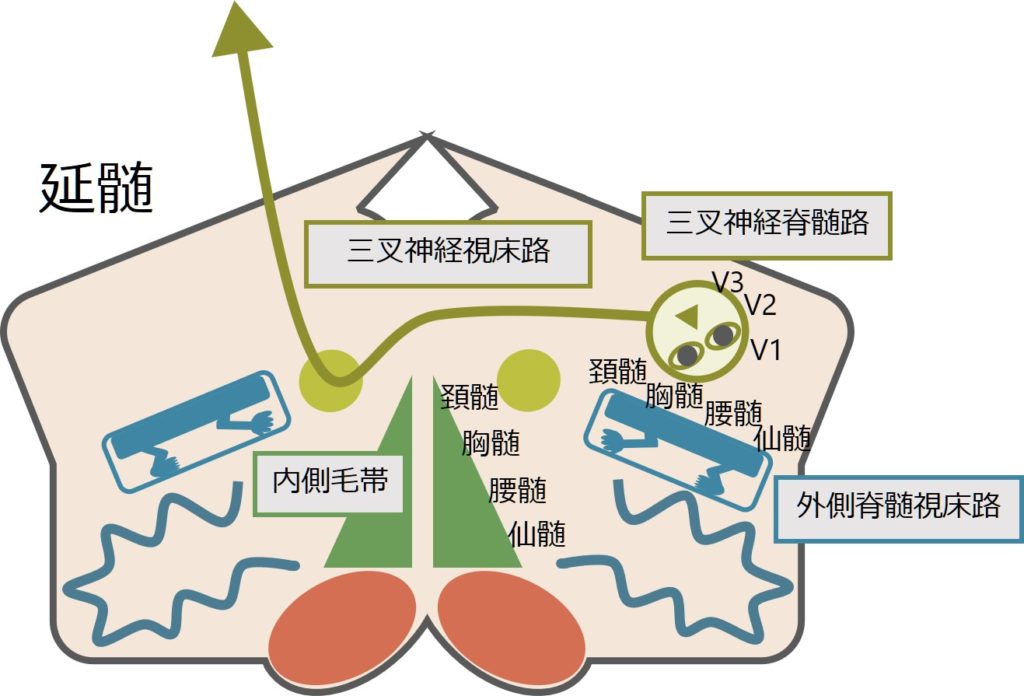
三叉神経の走行が非常にややこしいことが、この感覚障害のややこしさに起因します。三叉神経は同側を一旦下降し、対側へいってから上行するという長い旅をするため延髄はちょうど下降から上行へ切り替えるループ部分に当たります。このため延髄の障害では同側(下降部分)が障害されることもあれば、反対側(上行部分)が障害されることもあります。
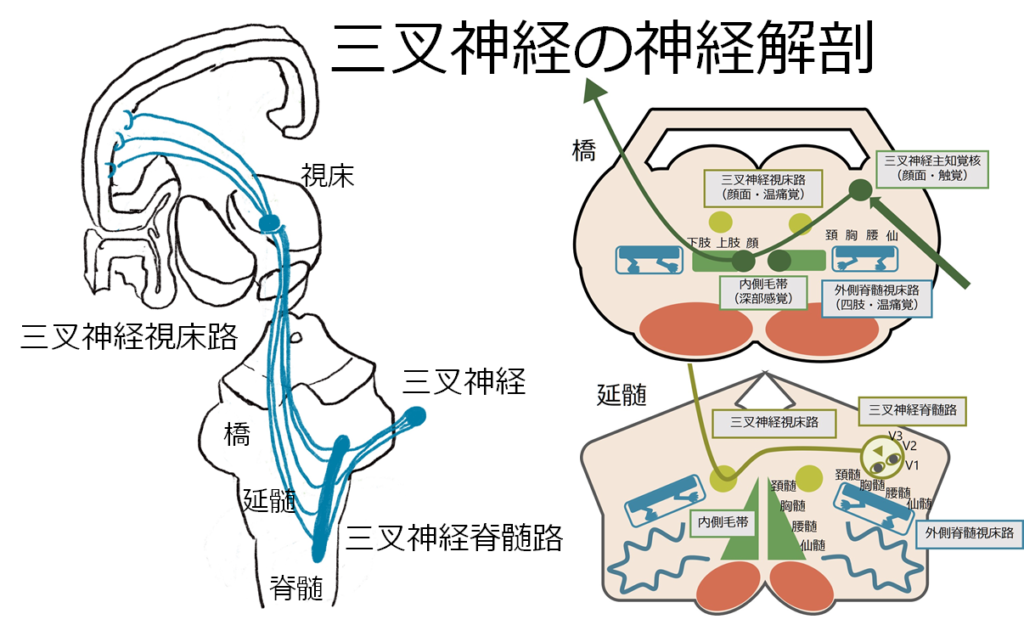
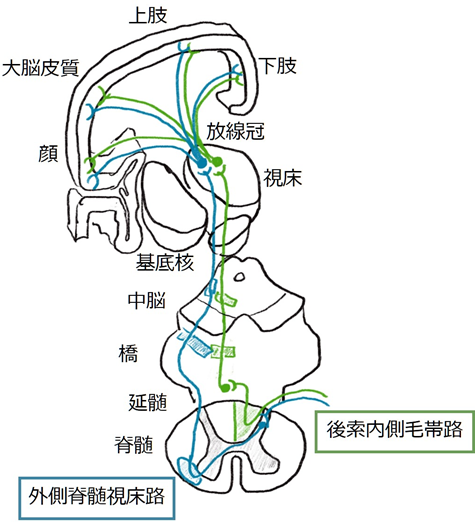
感覚はざっくり分けると「深部感覚」と「表在感覚」に分けられ、それぞれ「深部感覚」は「後索内側毛帯路」と、「表在感覚」(特に温痛覚)は「外側脊髄視床路」と対応しています。脊髄~脳幹レベルで両者は離れて走行しているため、いずれかの感覚だけが障害されることが起こります。通常外側脊髄視床路は外側を、後索内側毛帯路は内側を走行しているため、延髄外側症候群では外側脊髄視床路のみが選択的に障害されることが一般的です。
嚥下障害
尾側病変は嚥下障害の合併が少ないとされており、これは疑核の尾側成分が咽頭筋を支配する成分が少ない(逆に吻側では嚥下障害への関与が強い)ためではないかと解剖学的に考察されています。
Wallenberg症候群での嚥下障害は球麻痺(核下性)のため急性期かなり重度になることが特徴です(「嚥下障害のアプローチ」一般に関してはこちらをご参照ください)。咽頭収縮不全と上部食道括約筋の開大不全(病変と同側)が嚥下障害の主病態です。失調がそこまで目立たないと歩ける嚥下障害になります。唾液を飲み込むことも難しく、ベッドわきでずっとハンカチやティッシュを口にあてて唾液を出すことが多い印象があります。長期にわたってリハビリテーションが必要となることがあり、健側では食塊の嚥下がスムーズであるため体位調節(側方嚥下)や食道入口部に対するバルーン拡張法などが挙げられます。早期からVE,VFの評価を行い、STさんに介入してもらうことが重要です。
嚥下障害を反映して入院中の合併症として誤嚥性肺炎は頻度が多いです。
神経所見としてはカーテン兆候も重要ですが、これは咽頭後壁が片方に引かれる現象(逆側は麻痺のため)を表します。教科書の記述だけだとわかりにくいため動画(自験例)を掲載します(個人的に日常臨床で最もカーテン兆候を診る機会が多いのはWallenberg症候群です)。
しゃっくり(吃逆)
しばしば難治性の吃逆を認めます。対症療法として「かきのへた」、漢方薬で芍薬甘草湯、プリンペラン、コントミンなどを使用しますがなかなか効果に乏しい場合もあり、患者さんにとってはかなりストレスとなる場合もあります。
眼窩痛
・個人的には複数例、梗塞巣と「同側」の「眼の奥」の疼痛を発症時に認めた症例の経験があります(眼の奥に砂を入れられたようと表現される症例や、眼の奥が突然つーんと痛みだしたという表現などが経験あります・自験例はいずれも「眼の奥」と表現されていました)。椎骨動脈解離では後頚部痛が有名で典型例で教科書には記載はないですが、このような症例も実際にあることに注意が必要と考えております。
・同側なので三叉神経脊髄路の1次ニューロンが延髄で障害される機序が推定されます。
・Currierが1961年にNeurologyに報告した記載には”Spontaneous pain in the face. Facial pain on the side of the fifth nerve involvement is a common feature of Wallenberg’s syndrome but one that has received little emphasis, although it was mentioned in some of the original descriptions.”と記載があり(引用元:Neurology. 1961 Sep;11:778-91)、やはり重要な症候と思います。
*追記補足:39例中18例は2-3時間以上持続する同側顔面痛を訴え、9例は2-3時間未満の一過性の頭痛または顔面痛を訴えたと報告されています(残りの12例は疼痛なし)。部位に関しては”The 18 patients who complained of lasting ipsilateral facial pain noted that it was most often in or around the eye and next in frequency in the entire face.”と記載があり、眼の周囲に多いことがやはり指摘されています。また性状に関しては”burning”または”stinging”, “unbearable”, “soreness”と表現されたと指摘があります。時期に関しては”The pain usually came on with the onset of the syndrome and sometimes was the first symptom noted, although in some it came on at least two weeks after the onset.”と記載がありやはり発症時に認めることが多いようです。
・1892年9月9日夕方、家に到着したら突然激しいめまいで床に体が投げ出され、同時に左眼に鋭い疼痛を自覚し、左の顔面全体へ波及していった。Arch.Psychiatr.,24:509-540 Wallenberg,A 1895
・延髄外側症候群では例外的に脳梗塞発症時に同側の眼、もしくは顔面に鋭い、刺すような、焼けるような疼痛を生じることがある。 Ann Neurol.,13:344-345 Caplan,L. 1983
・「眼窩部痛で発症し非典型的な Wallenberg 症候群を呈した特発性椎骨動脈解離の 1 例」脳神経56(6):519-524. 2004 症例52歳女性、突然左眼窩部痛を訴え、その後徐々に嚥下障害と嗄声が進行し、入院しWallenberg症候群の所見。
*過去の自験例は飲酒後に突然右眼の奥に限局した非拍動性・持続的なつーんとした疼痛を自覚し、その後徐々に右頬の違和感、歩行時のふらつきと壁に引っ張られる感じを自覚し、その後一度嘔吐という経過で受診された症例でした(個人情報の観点から細かい点はやや省略しております)。
lateropulsion
明らかな失調・麻痺・感覚障害などによらず体軸が一側へ傾斜し転倒しやすくなる症候を“lateropulsion”と表現します(該当する日本語の症候名がありません)。”lateropulsion”は脊髄小脳路、外側前庭脊髄路、前庭視床路、歯状核赤核視床路、視床皮質路のいずれかが障害されることで起こります。このなかでも延髄外側症候群で後脊髄小脳路が障害されることで障害部位と同側に”lateropulsion”を認めることが知られており(”lateropulsion”の原因として延髄外側症候群が最も多い)、実臨床でもよく経験します(患者さんは本当に「地面に引っ張られるように」「壁に引っ張られるように」という表現をされます)。”lateropulsion”が初発症状となる場合も報告があります(画像下図:J Clin Neurol 3(4):197-199, 2007)。
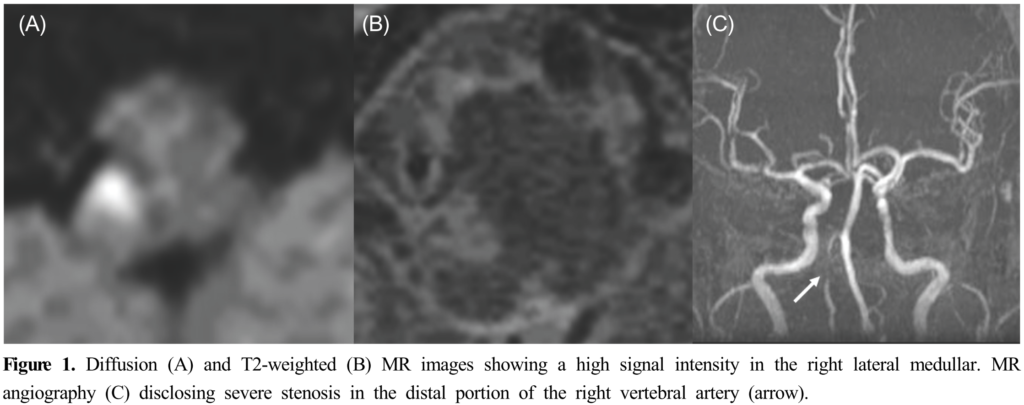
延髄の中でも特に延髄尾側では後脊髄小脳路が最も外側に位置しているため障害されやすく、同部位のみが障害されることもあります(BRAIN and NERVE 68 (3):263-270,2016)。
頭尾側の病変分布と神経症状の対応関係
横断像の病変分布と神経症状の対応関係
Wallenberg症候群はなぜ誤診されるのか?
今までは文献ベースの話を中心にさせていただきましたが、ここでは救急外来での初療でどう診断するか?をテーマに据えます。Wallenberg症候群を呈する延髄外側梗塞はおそらく初診で最も誤診される疾患のtpo10に入るのではないか?というくらい誤診されることが多い疾患です。その理由としては以下の点が挙げられると思います。
■患者さんが自然と症状を訴えてくれるものがすくない→Horner兆候・温痛覚障害・カーテン兆候など医療者が積極的に所見を探しに行かないと見つけられない所見だらけです。(特にHorner兆候は全く本人は症状を感じていないこともありますし、温痛覚障害も自覚的なしびれ症状がなく、神経診察ではじめて温痛覚障害を認める場合も多々あります。通常のさらっとした診察ではHorner兆候も温痛覚障害も見逃してしまいます。)
■典型的な症状がすべてそろうわけではない→これは今まで見たように横断像でもさまざまな障害パターンが解剖学的にあるため、様々な神経症状を呈します。教科書的な典型像だけがWallenbergではありません。「非典型例が典型的」といえます。
■頭部MRI検査で初診時にはふつう映らない→Wallenberg症候群は基本臨床診断で、後方循環は頭部MRI検査でもDWIで初診時には偽陰性のことが多々あります(むしろ映らない方が多い印象です)。
ではどうすればWallenberg症候群を初診から診断することが出来るでしょうか?Wallenberg症候群が救急外来を受診する際の主訴としては「めまい」「ふらつき」「嘔吐」などが一般的です。個人的には「めまいで原因がよくわからない場合は必ずWallenberg症候群を疑う」ようにしています(逆に原因不明のめまいでげーげー嘔吐しているという症例でコンサルトが来ると、「Wallenbergかもなー」と思いながら患者さんに会いに行っています)。繰り返しになりますがWallenberg症候群の神経兆候はルーチンの簡単な神経診察では見逃してしまうものばかりなので、Wallenberg症候群がないかどうか?という積極的な姿勢が求められます。
以上Wallenberg症候群について、主に原因として延髄外側梗塞の特徴をまとめました。様々な神経症候を呈し、どれも医療者が積極的に診察しにいかないと容易に見逃してしまう非常に難しい症候群です。教科書的知識だけでは誤診につながりかねないため、上記の点に注意して日常臨床に臨みたいです。


