1:病態
■病原体:Legionella pneumophila 1976年アメリカフィラデルフィア州で指摘された新興感染症(細胞内寄生菌)。58種類菌種があるとされていますが、このうちLegionella pneumophila type1 (Lp1)が最も頻度も多く重症になりやすいとされています(後述しますが、尿中レジオネラ抗原検査で調べるのもこのタイプです)。日本では感染症法:第4類に指定されています。
■存在場所:温泉、スパ、農家のスプリンクラー、加湿器、空気清浄器、腐葉土(ガーデニング趣味を確認)、エアコン、池、小川、公園の噴水など。水環境にはどこにでもいるとされており、25~50℃程度の温水環境が最も発育しやすいとされています。50℃の高熱環境には数時間耐えることが出来ますが、20℃以下では増殖することが出来ないとされています。
■感染経路:エアロゾル吸入(人から人への感染は基本的にはない)
■潜伏期間:2~14日(中央値は4~6日)
日本で非定型肺炎の基準として、①年齢60歳未満、②基礎疾患がない、あるいは軽微、③頑固な咳、④胸部聴診所見が乏しい、⑤痰がない、あるいは迅速診断法で原因菌らしいものがない、⑥末梢白血球数が10,000/μL未満である、のうち4項目以上合致すれば非定型肺炎を疑うとされています。注意が必要なのはこの非定型肺炎の基準からレジオネラ肺炎は除外されているという点です。なので、この項目に合致しないからレジオネラ肺炎ではないとしてしまうのは間違いです。よく勘違いされている点なので注意が必要です。
肺炎全体の2~9%の原因をレジオネラ肺炎が占めるとされていますが、”under-diagnosed”なことと、”outbreak”が起こるかどうかにもよるとされています。Cunha先生はかなり”underdiagnosed”であると指摘しています。
リスク因子としてはCOPD、喫煙、50歳以上、ステロイド治療、血液腫瘍に対しての化学療法抗TNFα阻害薬などが指摘されています。
2:症状
一見インフルエンザと間違えるような頭痛、筋肉痛、食欲低下といった症状が先行する場合があります。レジオネラ肺炎はかなり高熱を呈することも多いですが、細胞内寄生菌であり比較的徐脈(relative bradycardia)が特徴です。
また、レジオネラ肺炎では肺外症状が主体になる場合があることが特徴です。特に注意が必要なのは、消化器症状(下痢、嘔気嘔吐、腹痛)と中枢神経症状(頭痛、痙攣、意識障害)です。呼吸器症状に乏しい場合はなかなか疑うことが難しいかもしれませんが、鑑別リストに入れておくことが重要です。
症状を頻度別にまとめると38.8度以上の発熱(67–100%)、咳嗽(41–92%)、寒気(15–77%)、呼吸困難(36–56%)、40度以上の発熱 (21–62%)、神経学的異常所見(38–53%)、筋肉痛もしくは関節痛(20–43%)、下痢(19–47%)、胸痛(14–50%)、頭痛(17–43%)、嘔気もしくは嘔吐(9–25%)となっています。
3:検査・診断
■検査
下記の点が通常の細菌感染による肺炎との鑑別点として指摘されています。肺炎の診断で採血でP(リン)やCKを測るのはレジオネラ肺炎を考慮して測るという意識を付けたいです。しかし、これらの所見だけをもってレジオネラ肺炎と診断することは困難です。きちんと細菌学的検査で診断を詰める必要があります。
・ PaO2低下:人工呼吸器管理になることも多い
・低 Na、P 血症
・横紋筋融解症: CK
・肝逸脱酵素上昇:AST 、ALT上昇
・ WBC、Plt 減少
・尿潜血、タンパク
*参考 横紋筋融解症をきたしやし肺炎の起炎菌:Legionella, Chlamydphila, Influenza, S.pneumoniae, Mycoplasma肺炎球菌以外はやはり非定型肺炎の起炎菌が多いといえます。Legionellaはその中でも横紋筋融解症の合併が26.8%とかなり高率で合併しています。
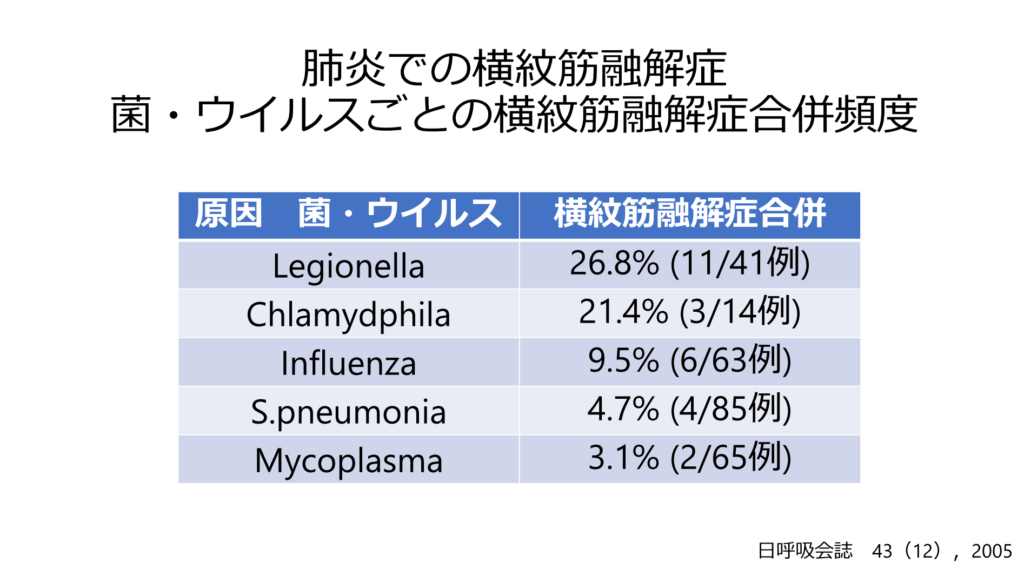
■細菌学的検査
・尿中レジオネラ抗原 感度:56~99%, 特異度:ほぼ100%
・症状開始の48~72時間以内に陽性となり、治療後も数か月は陽性は持続します。このため治療効果判定に再度検査を確認することは不適切です。質の良い喀痰が得られない場合(特にレジオネラ肺炎では約半数ほどで喀痰を得ることができない)、後期若暴露後の場合であったとしても簡易的にすぐ結果が分かる検査のため優れています。
・注意点としてLegionella pneumophila type1しか検出することが出来ないため、その他のserogroup(血清型)を診断することが出来ない点に注意が必要です。特に日本ではLegionella peumophilia type1は50%程度と報告されており、感度が低いため注意が必要です。
→やはり共通水源での集団感染では常にレジオネラを考慮する必要があります。
*リボテストレジオネラ®2019年より日本でも使用可能
・血清型のtype1のみではなくtype2-15も検出可能な検査です。
・ただレジオネラ肺炎はLegionella pneumophilia以外のLegionellaで感染が生じることもある点に注意が必要です。
・レジオネラLAMP法 PCR(喀痰)
日本でも保険適応となりました。結果が出るのに時間がかかりますが、培養検査が出来ない施設ではこれが最も信頼のおける検査になると思います。難しい点はレジオネラ肺炎の患者さんは喀痰があまり出ないことが多いことです(私もこのため良い検体を取れなかったことがあります・・・)。喀痰が出る患者さんには是非実施したい検査です。
・培養検査
診断のGold Standardですが、通常の喀痰培養と培地が違うため、細菌検査室に予めレジオネラ感染症を疑っていることを伝えておく必要があります。BCYE培地を使用しますが、これを揃えていない施設もあります(私は大学病院でもこの検査ができなかった経験があります・・・)。このため、自施設の検査体制をある程度把握しておいた方が良いかもしれません。培養結果がでるのには3~5日程度かかります。喀痰のグラム染色ではヒメネス染色をお願いすると良いです。
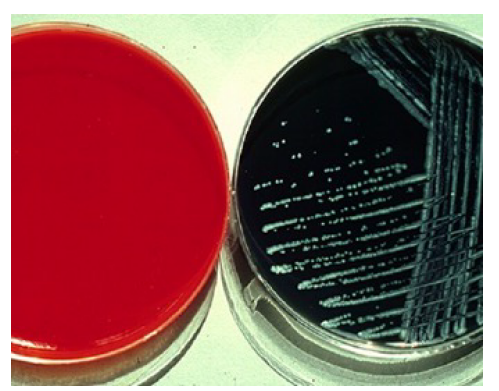
■レジオネラのprediction rule
臨床的に市中肺炎の中からレジオネラ肺炎を疑う方法として以下の”prediction rule”が提案されています(追試で検証されている訳ではないため注意 BMC Pulmonary Medicine 2009, 9:4)。
以下6項目。
・体温>39.4℃
・喀痰なし
・血清Na濃度<133 mEq/L
・LDH>225 U/L
・CRP>18.7 mg/dL
・血小板数<17.1万/μL
→1項目以下該当:レジオネラ肺炎の確率3%、4項目以上該当:レジオネラ肺炎の確率66%
4:治療
■抗菌薬:第1選択 レボフロキサシン or アジスロマイシン
・キノロンはついつい処方されてしまいがちな薬剤ですが、レジオネラ肺炎ではキノロンの本領発揮で第1選択となる薬剤です(むしろレジオネラ肺炎以外で使い道はないか?)。キノロン系抗菌薬に関してはこちらでまとめていますのでご参照ください。キノロンとアジスロマイシンを比べた前向きRCTは存在しないので、どちらが良いとは絶対的には言い切れませんが、トレンドとしてはレボフロキサシンが使用される傾向にあるようです。
・治療開始が遅れると予後が悪いことが指摘されています。そこで「全例市中肺炎においてレジオネラのカバーをするか?」という問題がありますが、それはやりすぎで、やはり喀痰のグラム染色と背景リスクの病歴が重要なことに変わりないと思います。
■治療反応性:改善が遅い
・治療抵抗性肺炎のリスクとしてレジオネラは挙げられており、通常の肺炎と比較して抗菌薬治療への反応性が遅いことが指摘されています(私も実際にそのように感じます)。
・他の菌との共同感染(co-infection)が10%程度あるとされています。
・私の印象としてはレジオネラ肺炎は勤務する病院先によってかなり疫学頻度が異なると思います。レジオネラ肺炎を年間1例を見ない病院があれば、数例見る病院もあるという感じでしょうか。
参考文献
・Lancet 2016; 387: 376–85 Legionella感染症に関するかの高名なCunha先生のreview。上記で出てくる具体的な数字、%は全てこのreviewからとりました。
・Harrison のLegionellaのチャプター
・MandellのLegionellaのチャプター
・https://legionella.org/ Legionella感染症のためだけのweb site


