1:病態・症状
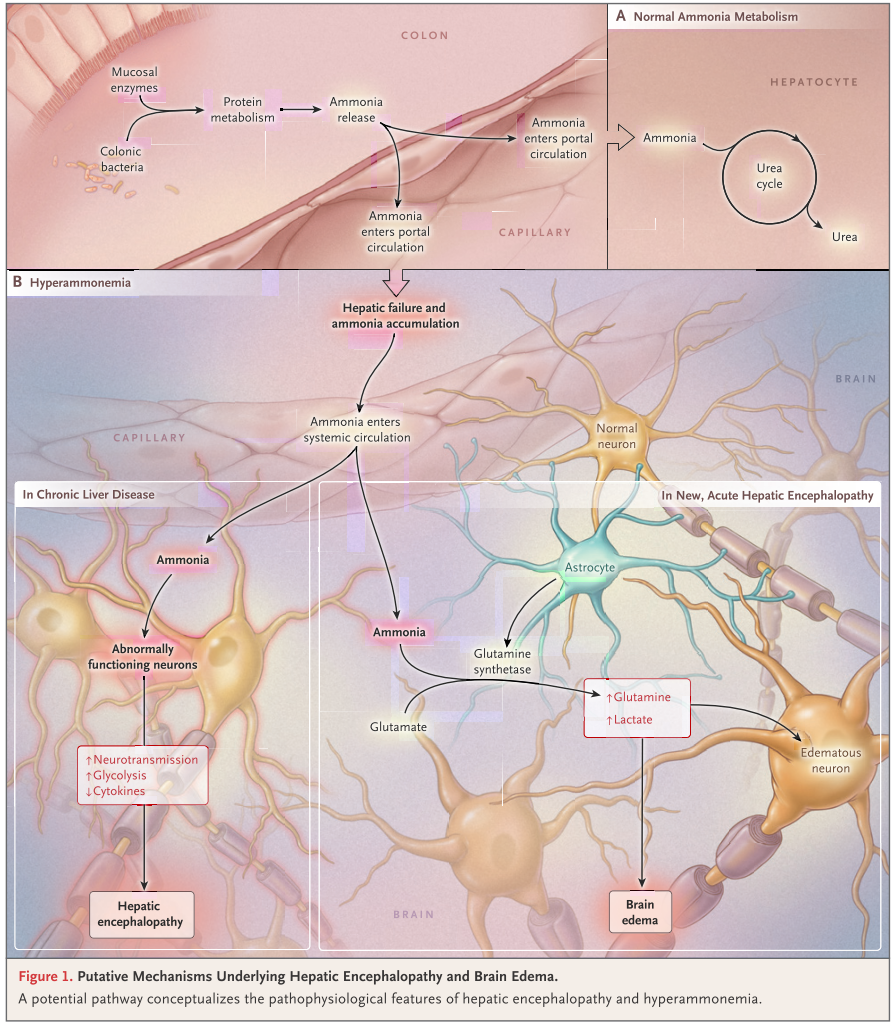
肝機能障害によってアンモニア血中濃度が上昇し、脳での神経伝達へ影響を及ぼすことが主病態とされています。(アンモニア代謝に関してこちらをご参照ください)。通常はアンモニアを尿素回路で解毒することで血中アンモニア濃度が上昇しすぎないように調節されますが、肝機能障害ではこの尿素回路の解毒機序が働かないため血中アンモニア濃度が上昇します。
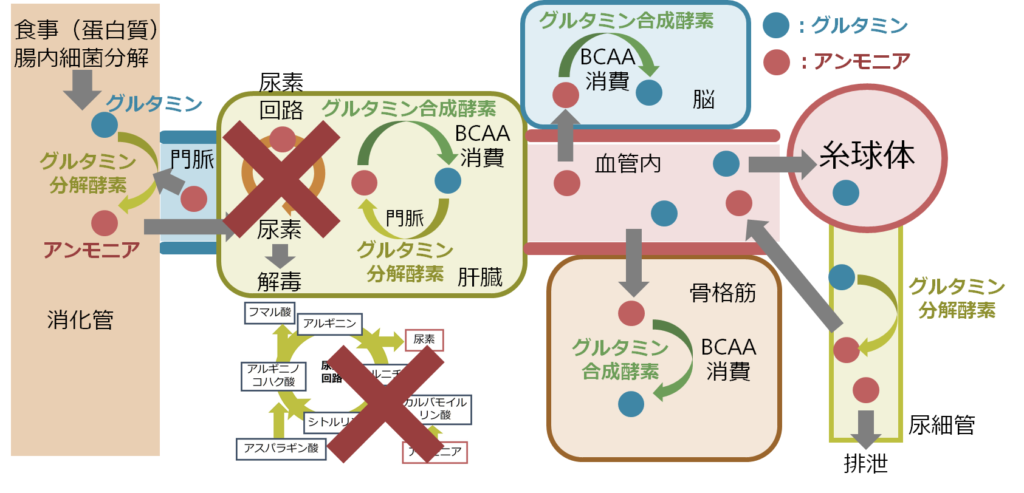
それでも肝硬変患者の多くが全員肝性脳症になる訳ではないのは、アンモニア代謝の代償が働いているためです。例えば、肝臓でのグルタミンによりアンモニアを消費する経路。このように肝硬変患者ではアンモニア代謝は尿素回路で解毒ができない分、他の経路(骨格筋でのグルタミン)でアンモニアを消費することでなんとかホメオスタシスを保っている状態です(下図)。このぎりぎりの状態に+αの誘因が加わると肝性脳症を発症します。具体的には、消化管出血、感染症、便秘、蛋白過剰負荷、ベンゾジアゼピン系薬剤投与などが挙げられます。

■症状
GABアンモニア以外にも芳香族アミノ酸やGABAも関与しているとされていますAが増加することからわかるように(睡眠薬のベンゾジアゼピン系はGABAに作用します)、神経伝達物質としては抑制系の物質が増えることから(アンモニアも基本的には抑制系に作用します)、まず睡眠覚醒サイクルの障害をきたすことが特徴で、日中の傾眠傾向などが初期の症状として特徴的です。イメージとしてはベンゾジアゼピン系薬剤濃度が体内で上昇しているようなイメージに近いです。進行するとせん妄→意識障害→comaとなります(これもベンゾジアゼピン系薬剤の内服でそうなりますよね)。
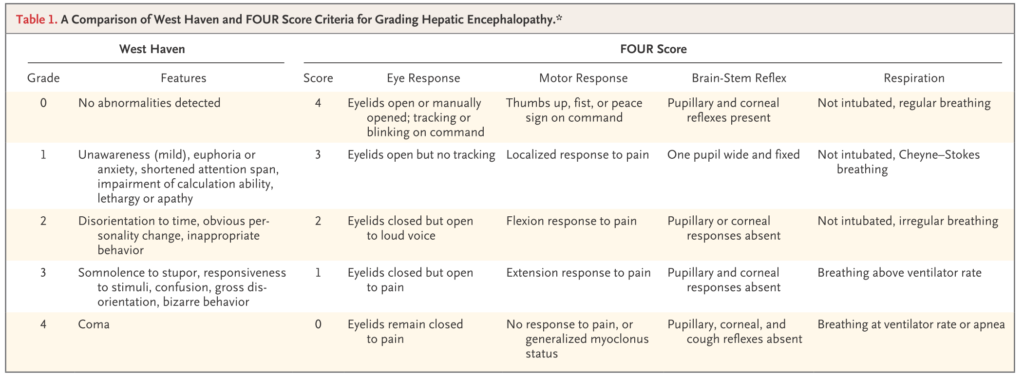
Grade
Ⅰ:睡眠サイクルの障害
Ⅱ:見当識障害
Ⅲ:興奮・drowsiness
Ⅳ:coma
■脳浮腫
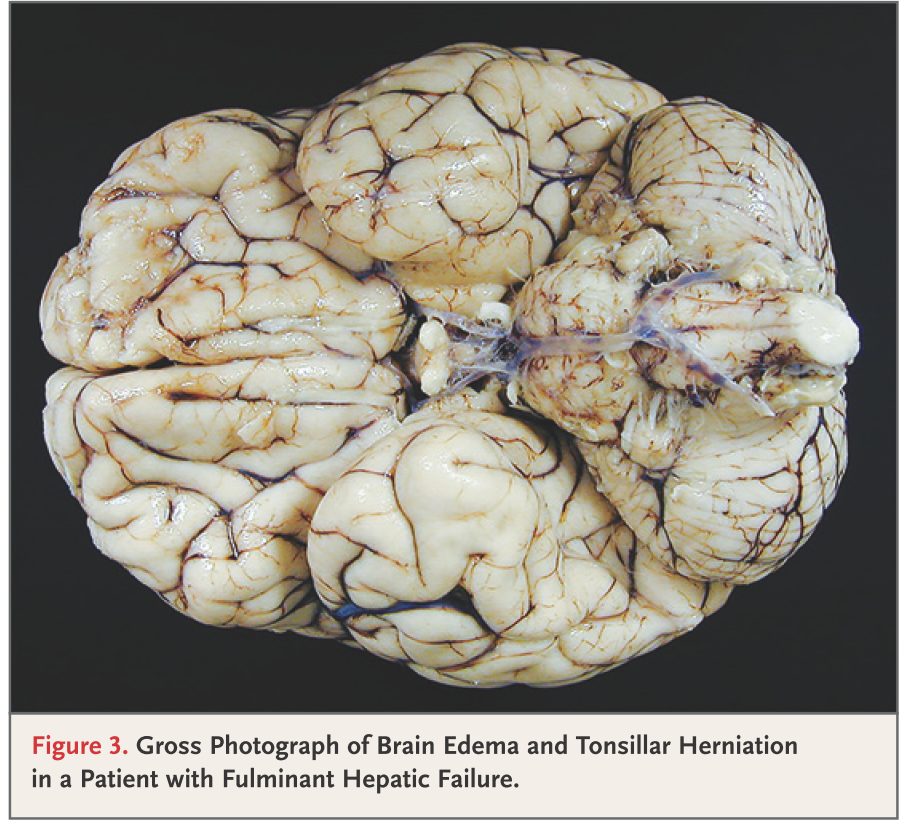
脳細胞がアンモニアがグルタミン合成の過程で消費されるときに細胞内浸透圧が上昇します。慢性経過の肝硬変ではこの細胞内浸透圧上昇は緩徐に起こるため、代償機構が働きますが、急性経過の肝機能障害では代償機構が間に合わず細胞内浮腫が起こり、脳浮腫に至ります(下図)。このように慢性経過の肝硬変と急性肝不全では経過が異なるため注意が必要です。
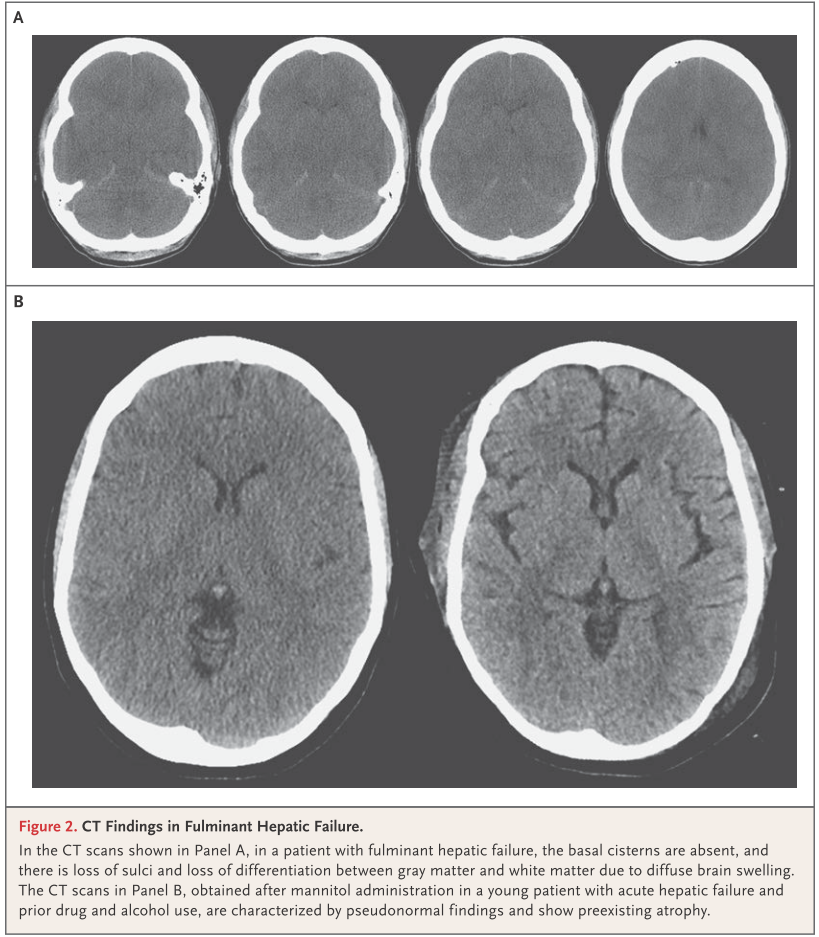
■身体所見
“asterixis”(アステレキシス)が有名です。ギリシャ語で“a”は「無い」という意味で、“sterixis”は「固定した位置」を意味します。このため、”asterixis”は「位置が固定されない」ことを意味し、固定姿勢保持障害を示唆します。日本語では「羽ばたき振戦」と表現されますが、実際には「振戦」ではなく、位置を保持できないためにところどころで力が抜けてしまう「陰性ミオクローヌス」を表しています。“asterixis”は肝性脳症に特異的な所見ではなく、代謝性脳症でも認める所見なので注意が必要です。
2:診断
肝性脳症は「臨床診断」で、検査で診断できるものではありません。血中アンモニア濃度が肝性脳症の診断に有用ではないことはたびたび指摘されており、血中アンモニア濃度高値で肝性脳症を診断するべきではないとされています(Am J Gastroenterol 2020 May; 115:723)。
NEJMのJournal Watchでは編集者が”Despite their poor diagnostic accuracy, ammonia levels still are ordered commonly for patients with suspected HE. Although clinicians might be comforted by ordering the test, HE remains a clinical diagnosis. Long-standing guidelines state that elevated ammonia levels alone do not add diagnostic, staging, or prognostic value for HE patients.”と記載しており、「だから肝性脳症でアンモニア測っても意味がないってずっと言ってるじゃん」というイライラ感が伝わってきます。
後で述べますがこれはアンモニア濃度測定が意識障害患者で必要ないという意味ではなく、肝硬変による肝性脳症の診断には意味がないという意味であり解釈を拡大して間違えないようにしましょう。
臨床診断といっても、臨床現場ではこれはしばしば困ります。しょっちゅう肝性脳症をきたしてる患者さんが意識障害で受診した場合、「今回もきっと肝性脳症だろう」と対応して、だいたいは問題ないかもしれませんが、そのうち何割かは重篤な意識障害の原因を見逃してしまうころになります。特に難しいのは感染症を契機に肝性脳症が悪化した場合で、これは一見細菌性髄膜炎の様にも見えます(発熱、意識障害で急性の経過)。
このように「臨床診断」といっても非常に判断に難しいのが現状です。唯一有用な手がかりは肝性脳症には誘因があるということです。消化管出血、便秘、ベンゾジアゼピン系薬剤投与などの誘因の病歴をとらえられると診断にかなり近づきます。しかし、感染症が誘因の場合は難しいです。やはり「これ」という決めてはなく、丁寧に意識障害の鑑別を進めていくしかないと思います。
■アンモニア測定は意味がないのか?
肝性脳症の診断にアンモニア測定の意味はないことが拡大解釈されて、「意識障害患者のアンモニア測定自体に意味がない」と思われている場合がありますがこれは間違いと個人的には思います。確かに慢性経過の肝硬変での肝性脳症には意味はないですが、例えばウレアーゼ産生菌+尿閉による高アンモニア血症での意識障害はアンモニアの測定なしに診断することは困難です。
つまり、高アンモニア血症≠肝性脳症で、高アンモニア血症による意識障害をきたす疾患は肝性脳症以外にも沢山あります。アンモニア高値はあくまで肝性脳症の診断に使えないだけであり、その他の高アンモニア血症による意識障害をきたす疾患の診断には有用です。このためアンモニアの測定は意識障害の鑑別に重要です。ここを勘違いしてしまっている救急現場をたびたび目撃するので注意しましょう。高アンモニア血症のチャプターをご参照ください(こちら)。
3:治療
肝臓でのアンモニア代謝が障害されているため、肝臓以外でのアンモニア産生をいかに抑えるか?が治療のターゲットになります。腸でのアンモニア代謝を抑えるための下剤(ラクツロース)、腸内細菌叢を抑える抗菌薬(リファキシミン)、そしてBCAA製剤(骨格筋でのアンモニア分解促進)などが代表的な治療法として挙げられます。
これ以外に肝性脳症の誘因除去(消化管出血、感染症)も重要です。
以下に代表的な治療薬の作用機序を載せます。
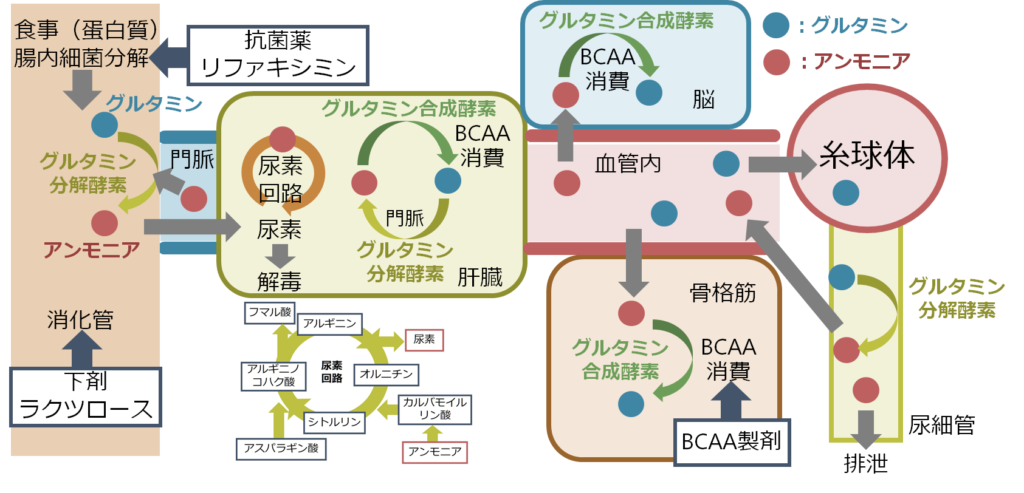
■下剤(ラクツロース)
ラクツロース 商品名:モニラック® 10mL/1包(シロップ65%)
処方例:1日30~60mL 2~3回に分けて内服
肝性脳症治療の1st choiceです。1日の排便回数が2~3回の軟便になることを目標にコントロールします。ラクツロースだけで症状が改善すれば追加の治療は通常必要ありません。
■抗菌薬(腸内細菌叢への働きかけ)
リファキシミン(Rifaximin) 商品名:リフキシマ® 製剤:200mg/1錠
処方例:リフキシマ®200mg 6T3x
腸管からほとんど吸収されない、耐性菌リスクが小さい点から使用されます。ラクツロースだけでは再発してしまう場合に追加使用を検討します。以下が代表的な臨床試験です(N Engl J Med 2010 Mar 25;362(12):1071)。
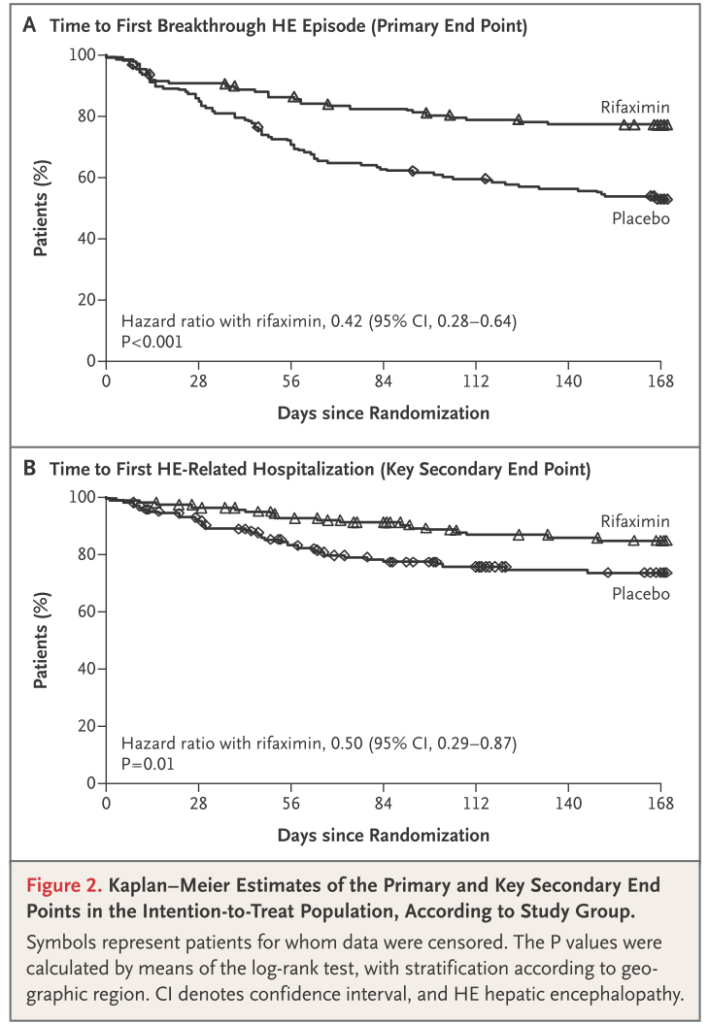
腸でのアンモニア産生は腸内細菌の分解だけではなく、腸へ血流からグルタミンが届けられ、そこでグルタミン分解酵素によりアンモニアが産生される経路がアンモニア産生の50%程度に関与するとされており、腸内細菌による分解がかつて考えられていたほどアンモニア産生に関与していないのではないかとも指摘されています。
■BCAA製剤(分岐鎖アミノ酸製剤)
主に筋肉でアンモニアからグルタミンを産生する経路でBCAAを消費することで、アンモニアの分解を促進する効果があります。内服製剤と静注製剤があります。静注製剤は日本で頻回に使用されていますが、海外ではあまり使用はなく、recommendationにはありません。
商品名:リーバクト® 製剤:4.15g/包(配合顆粒)、20g/個(配合経口ゼリー)
処方:1日3回各食後内服
商品名:アミノレバン®、モリヘパミン® 製剤:200mL or 500mL(点滴静注)
処方:500mLを3~5時間かけて点滴投与(1回あたり)
参考文献
・Liver Int 2011;31:163 アンモニア代謝に関して包括的まとめたreviewで感動します。
・N Engl J Med 2016;375:1660 肝性脳症のreviewで非常によく病態生理からまとまっています。


