病態・解剖
心臓への静脈還流がうっ滞しているかどうか?を知る指標として「頸静脈」の評価は欠かすことが出来ません。私は情けない話ですが、頸静脈をある程度きちんと評価できるようになったのは昨年度からです・・・。これは身体所見すべてにおいてですが、一度きちんと身体所見をとれる医師と一緒に診察することが身体所見の習得には不可欠です。
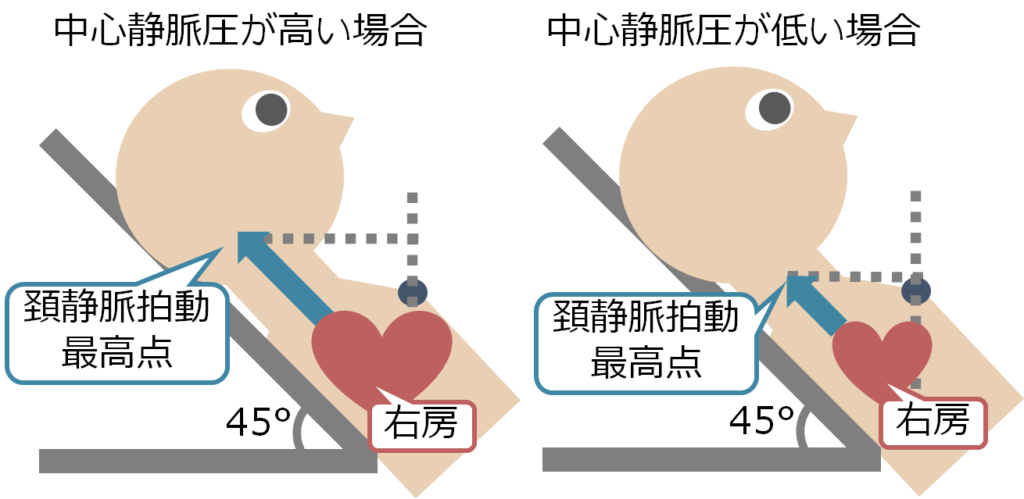
頚静脈の診察に関して慶応大学循環器科の香坂先生が、「心臓にメスシリンダーを刺しているいるようなイメージ」と表現されていて、この表現が私の中で今までで一番しっくりくる表現です。中心静脈圧が上昇すると、静脈が心臓になかなか戻ることが出来ないため頸静脈拍動点は高くなり、中心静脈圧が低下すると、静脈が心臓にすぐ返ることが出来るため頸静脈拍動点は低くなります(下図)。
このように頚静脈を心臓に刺さっているメスシリンダーととらえると、頚静脈は心臓に対して出来るだけ直線的な構造のものが望ましいです(メスシリンダーが途中で折れ曲がっていると、水がどのくらいの高さまで溜まっているか?評価がしにくいため)。下の解剖図をみると、外頚静脈は途中で2回屈曲しているのに対して、内頸静脈は心臓に対してほぼ垂直です。内頸静脈が測定に適しているのはこのような解剖学的特徴があるからです。
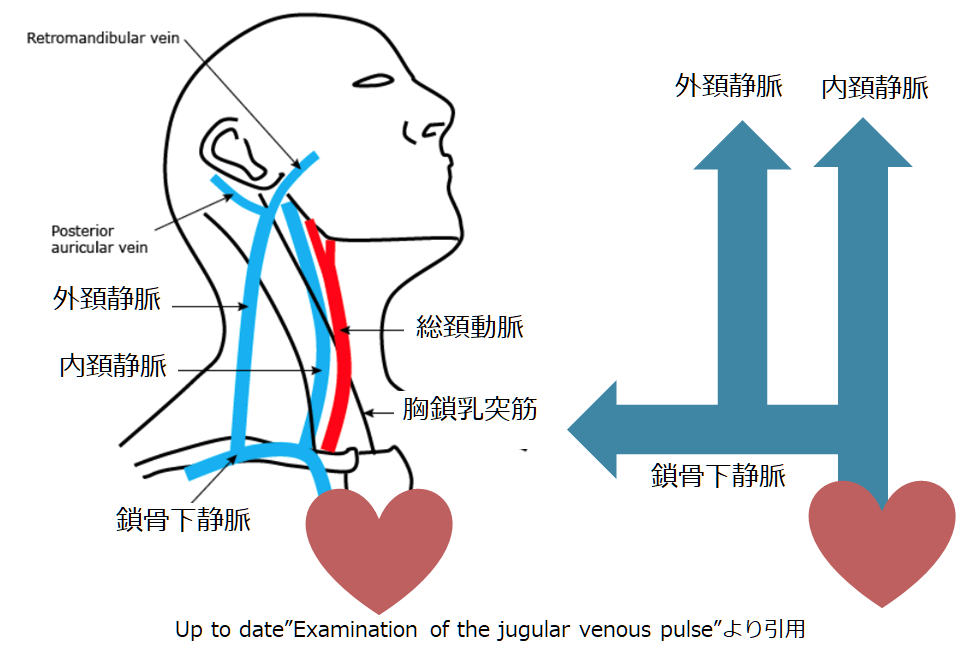
しかし、実際には内頸静脈の測定は難しい場合もあり、外頚静脈でも代用可能とされています。(本当は良くないかもしれませんが、私は救急の現場で急ぐときは外頚静脈を見ています)。
診察方法
患者さんには45°の状態で、患者さんの右側から診察します。「胸骨角」から「頚静脈拍動の最高点」までの垂直距離を測定し、これに「+5」した値が「頚静脈圧」になります。これを中心静脈圧に代用することが出来ます。「+5」するのは、右房から胸骨角までの高さがだいたい”5 cm”だからです。
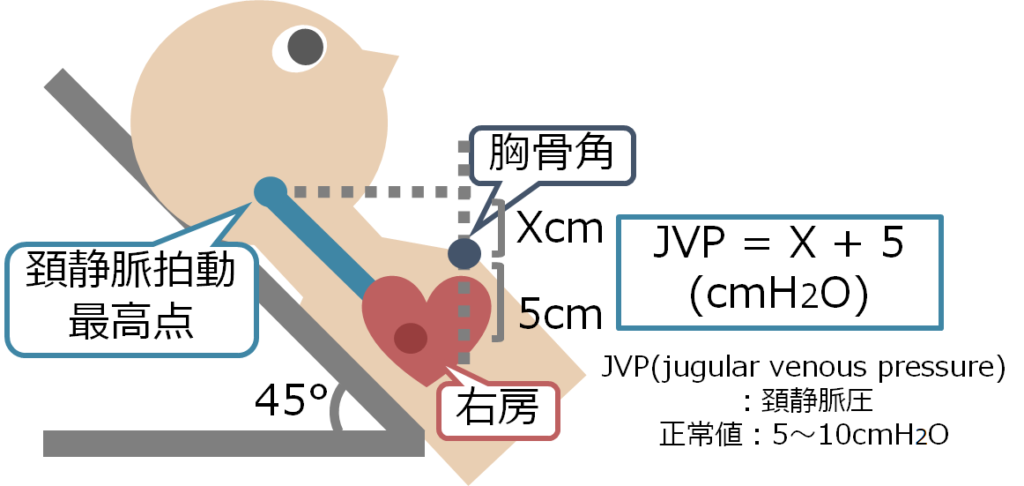
■JVP>10cmH2O:頸静脈上昇
■JVP=5~10cmH2O:頚静脈圧正常範囲内
と判断します。
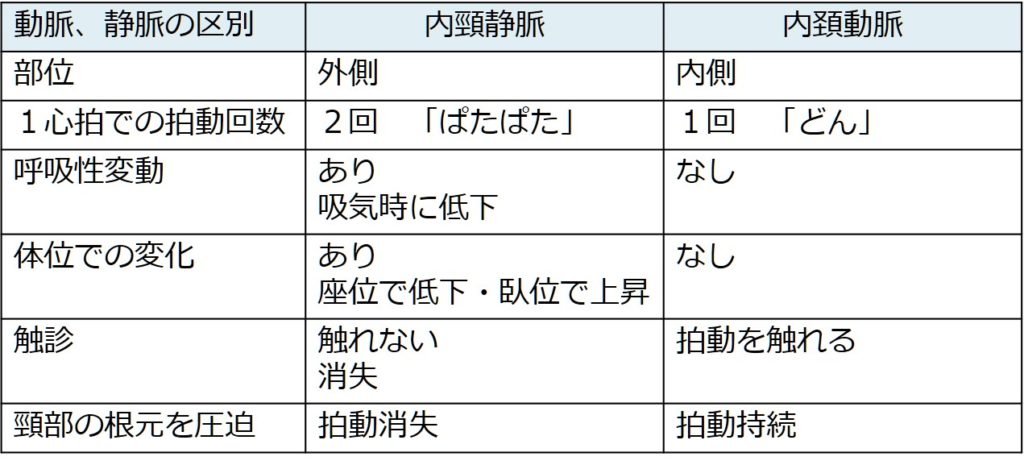
実際にはなかなか観察しづらい場合や内頚動脈と間違えてしまう場合もあります。動脈との鑑別点は以下の通りにまとめられます(Up to date “Examination of the jugular venous pulse”より参照)。
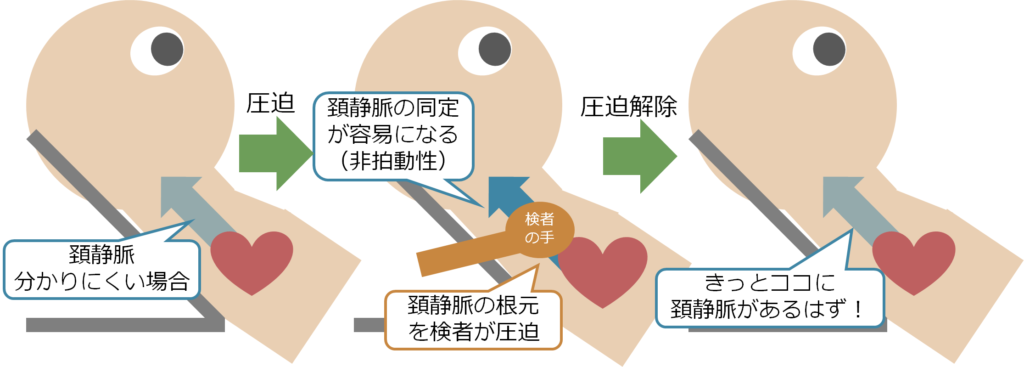
また頚静脈が見えにくい、分かりにくい場合は頚静脈の根元(鎖骨上窩の少し上あたり)を検者が手で圧迫すると、頚静脈が心臓に還流できず拡張するため頸静脈の場所が同定しやすくなります(また心臓からの圧が伝わらなくなるため、非拍動性になります)。この状態で手での圧迫を解除すれば頸静脈の場所を分かった状態で観察することが出来ます。これも昨年度の病院の師匠から教えていただきました。
以下の動画は外頚静脈ですが、圧迫することで視認しやすくなることが分かります。
頚静脈評価の適応
頚静脈圧は以下の状況の評価で特に有用です。
■ショックの患者さんでの評価
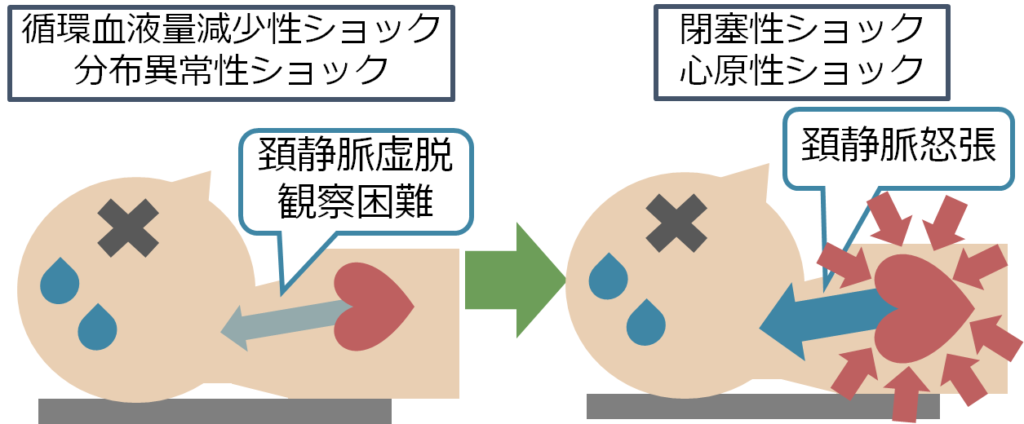
頚静脈圧が上がるショック(閉塞性・心原性)と頚静脈圧が下がるショック(分布異常性・循環血症量減少性)に分けることができます。ショックの患者さんを45°半坐位にさせるのは厳しいので、ショックの患者さんでは臥位の状態で評価します。通常健康な人が脱水ではなく臥位の状態では頸静脈は確認することができます。
しかし、分布異常性もしくは循環血症減少性では体液量が減少しているため頚静脈圧が下がり、通常確認することができません。一方で、閉塞性・心原性ショックの患者では静脈還流がうっ滞するため、ショックにもかかわらず頚静脈圧が上昇します。このため臥位でも頚静脈を観察することが出来ます。このようにしておおまかに頚静脈圧が上がるショック(閉塞性・心原性)と頚静脈圧が下がるショック(分布異常性・循環血症量減少性)に分けることで、ショックの原因へ簡単にアプローチすることが出来ます。もちろんエコー検査をすれば分かりますが、エコーが手元にない状況でもささっと調べることが出来るので有用です。ショックに関してはこちらをご参照ください。
■心不全患者での体液量のフォロー
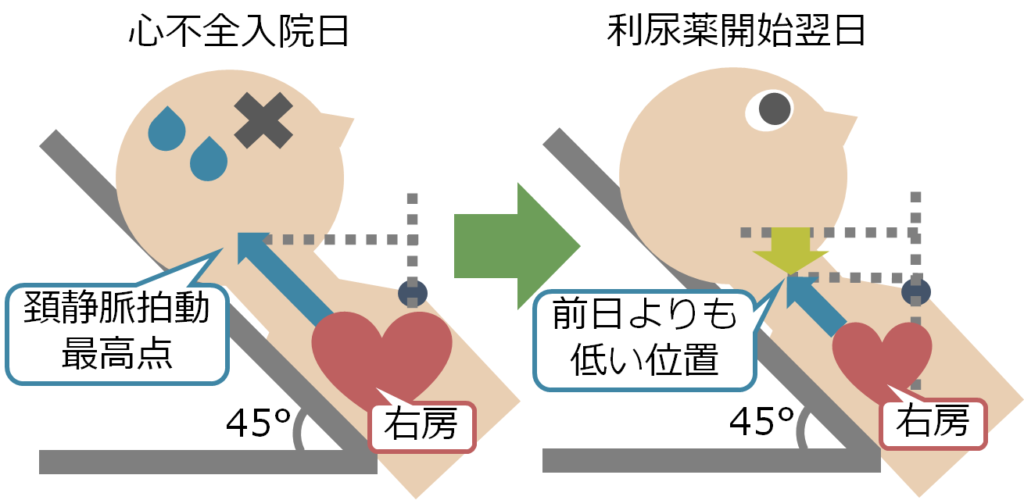
心不全患者さんの体液管理では尿量、体重、胸部レントゲン、血液検査でのBUN/Creなどを評価すると思いますが、日々のベッドサイド回診では頸静脈の診察が体液量の評価として簡便でおすすめです。利尿薬により除水をすると、頚静脈圧は日ごとに減少してくるためこれを目で追って評価することが出来ます。
頚静脈はこのように簡単・非侵襲的で非常に情報量が多い身体所見です。ぜひ頚静脈をきちんと評価できる先生と一緒に診察してマスターしたいです!
*参考:肝頸静脈逆流 HJR(hepatojugular reflux) *reflexではなくreflux
・肝臓を圧迫することでIVCを圧迫している。これによって静脈還流量が増大し、JVPが上昇する。
・異常所見は上昇したまま3心拍以内経過しても下がらないことがポイント(正常では上昇して低下する)。