先日させていただいた初期研修医の先生向けレクチャーの内容をそのまま体裁させていただきます。
1:神経診断の基本
神経での診断の基本は「どの部位の問題なのか?」(病変診断)と「何が原因なのか?」(病因診断)の2つを調べることです。これらを組み合わせて最終的な臨床診断をします。
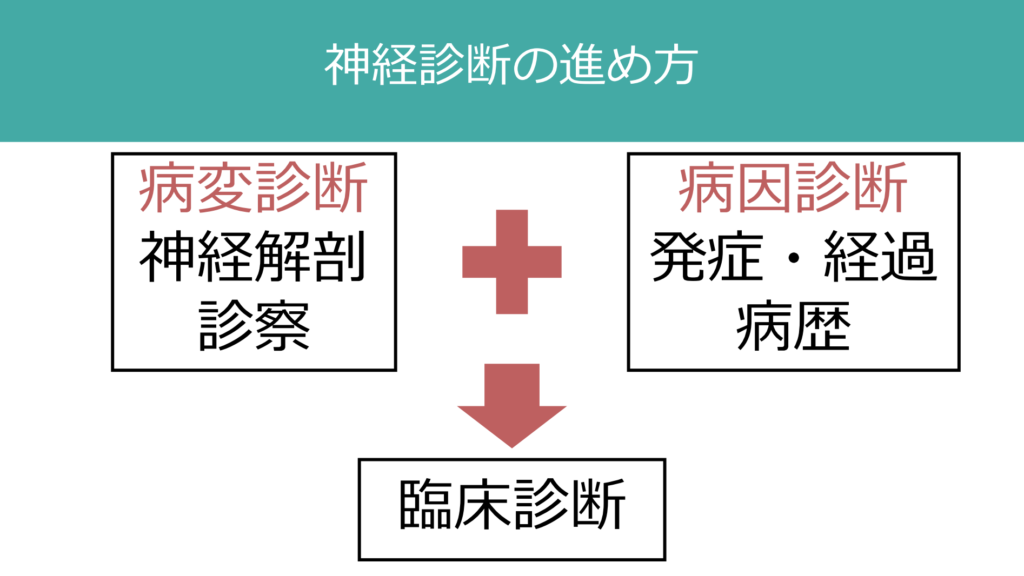
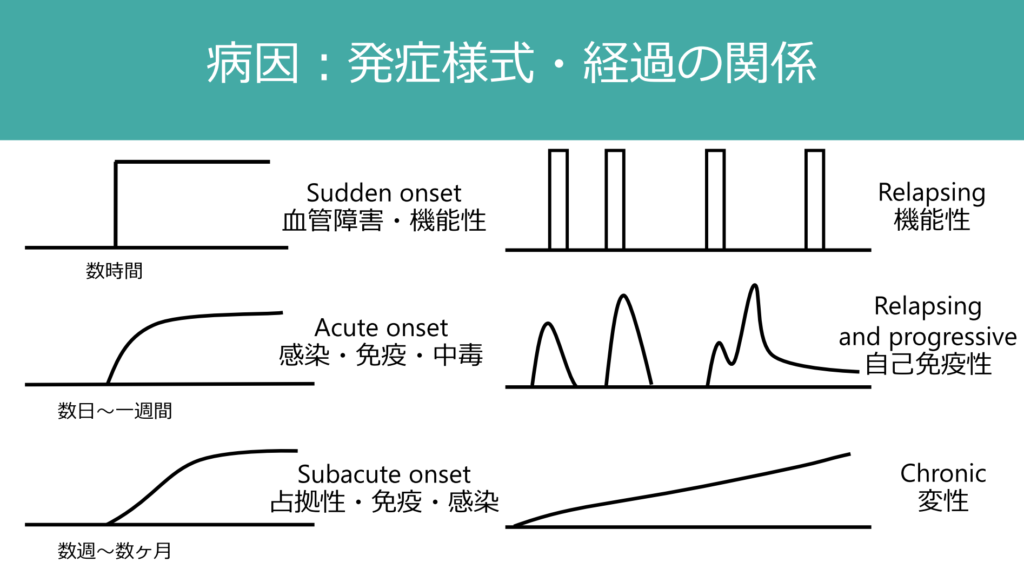
後者の病因診断では特に「病歴」が重要です。例えば突然発症であれば、血管障害を想起しますし、緩徐進行性の場合は「変性疾患」を想起します。
今回は神経解剖がテーマでこれは前者の「病変診断」において重要です。今回はその中でも特に「運動」と「感覚」に絞って解説します。
2:どの部位の問題なのか?
神経解剖の教科書を開くと沢山神経経路が載っており混乱してしまいますが、基本的には運動「錐体路」、感覚は表在感覚「脊髄視床路」と深部感覚「後索内側毛帯路」の計3つさえ押さえておけば問題ないです(下図)。
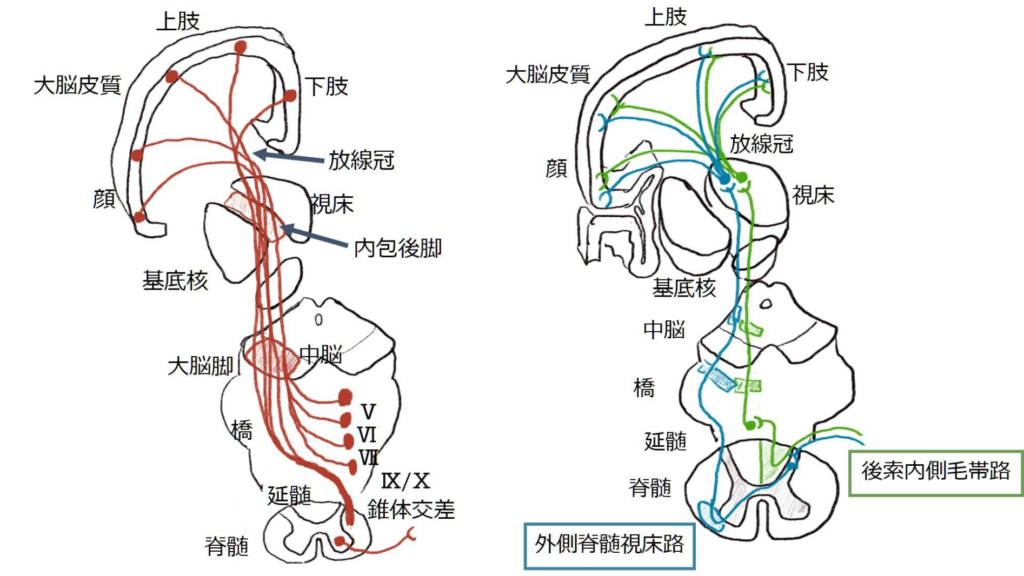
これらの経路が「どの部位で障害されているか?」が重要で、具体的には「脳」・「脊髄」・「神経根」・「末梢神経」・「筋」どの問題なのかを調べる必要があります。以下ではそれぞれの特徴に関して解説します。
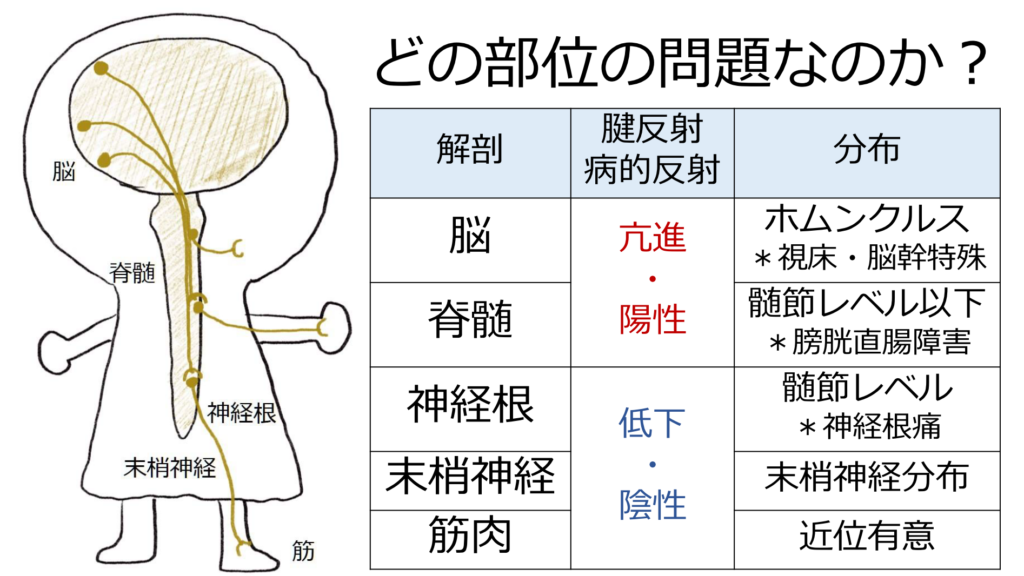
2.1:脳
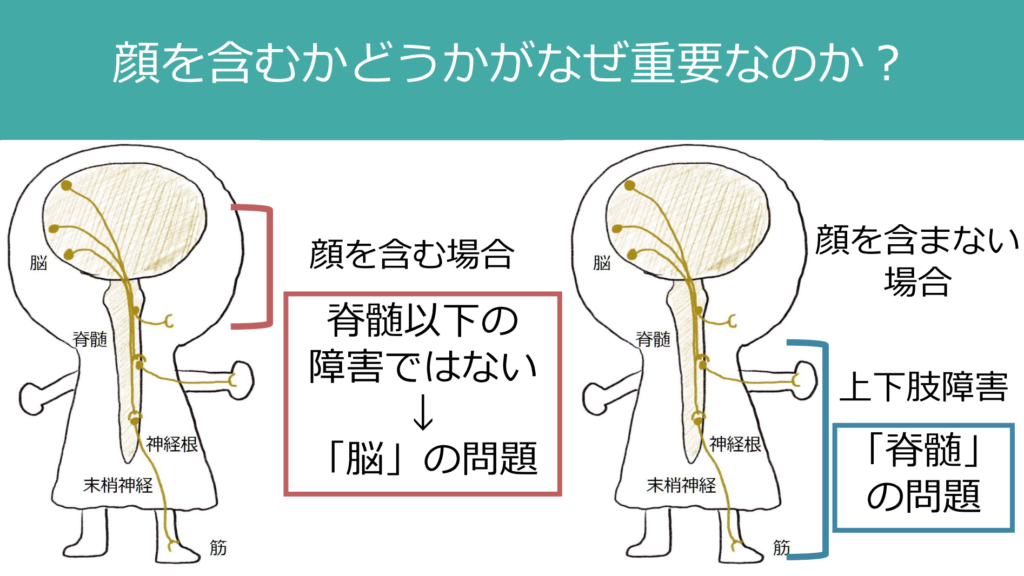
・顔面を含むか、含まないか?
例えば麻痺の患者さんの診察をするとき、特別重要なのは「顔面を含むか含まないか」という点が挙げられます。なぜこの点が重要なというと、顔面を含む障害の場合は基本的に「脳」の障害(なので病変診断に悩むことは少ない)ですが、顔面を含まない場合(例えば顔面を含まない右上下肢麻痺の場合)は「脊髄」が障害される可能性もありうるためです。
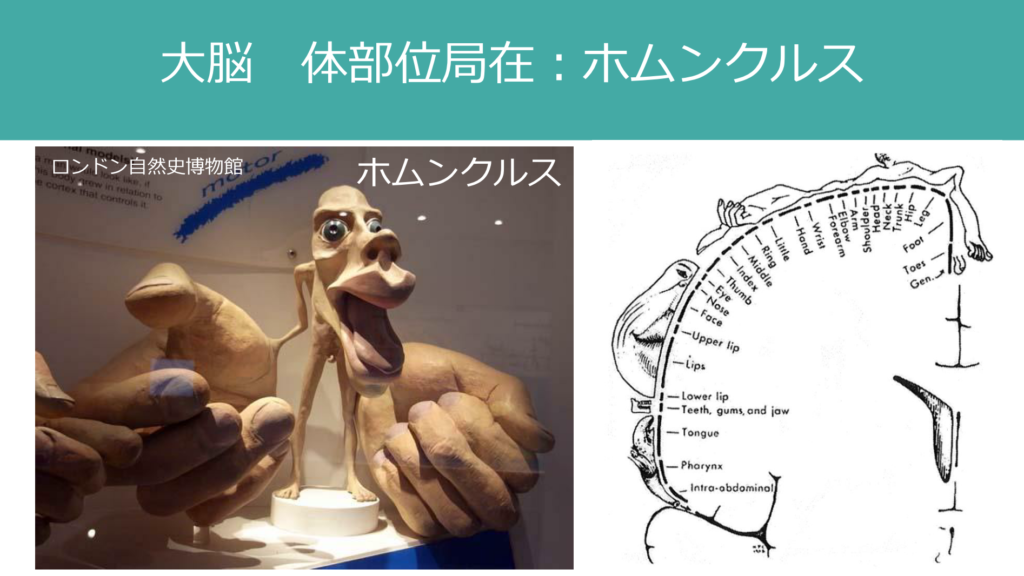
・ホムンクルス “homunculus”:大脳皮質の体部位局在
その他「脳」での特徴的な点としては「大脳皮質」の病変はホムンクルス”homunculus”という体部位局在を持つため、局在した病変を取りうるという点があります。
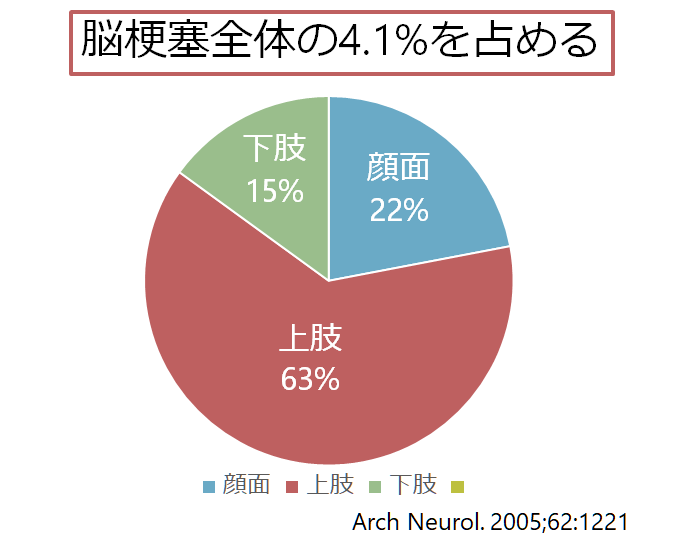
上図の通り占める面積は上肢(特に手)>顔面>下肢となっており、例えば脳梗塞の単麻痺でもこの順に障害されやすいです(上肢63%>顔面22%>下肢15%)。
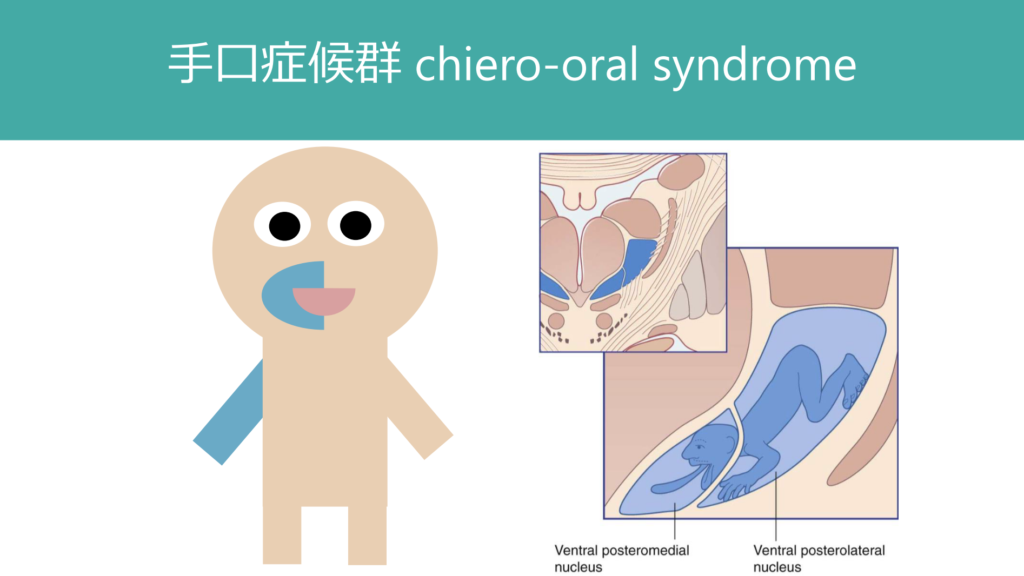
・「視床」と「脳幹」は特殊な分布を呈する
「脳」での注意が必要なところは、「視床」と「脳幹」病変の場合です。
「視床」病変の場合は体部位局在で手と口が近接している(下図参照)ため、片側の口周囲と上肢に感覚障害をきたす「手口症候群 chiero-oral syndrome」を呈します。これは知識として知っておかないと診断は難しいです。

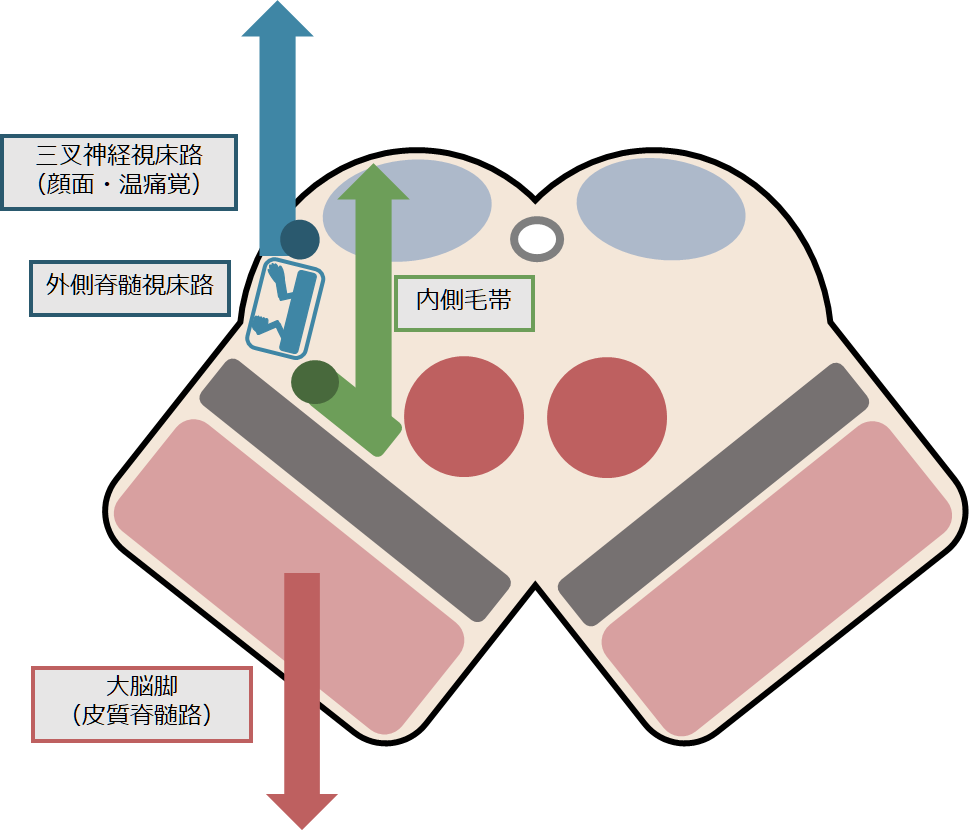
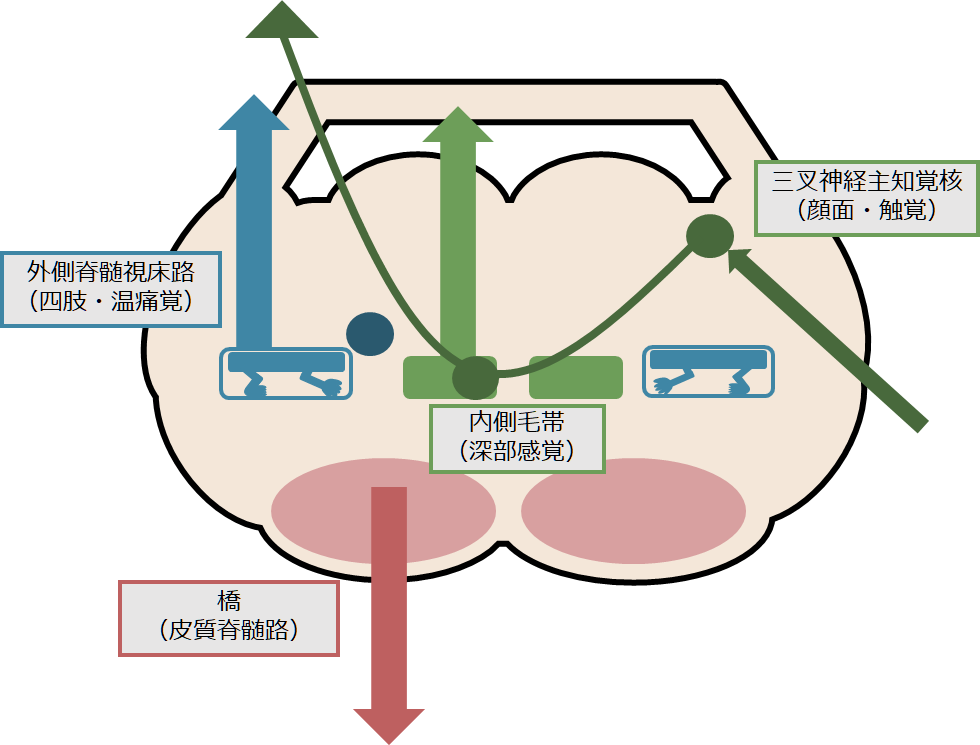
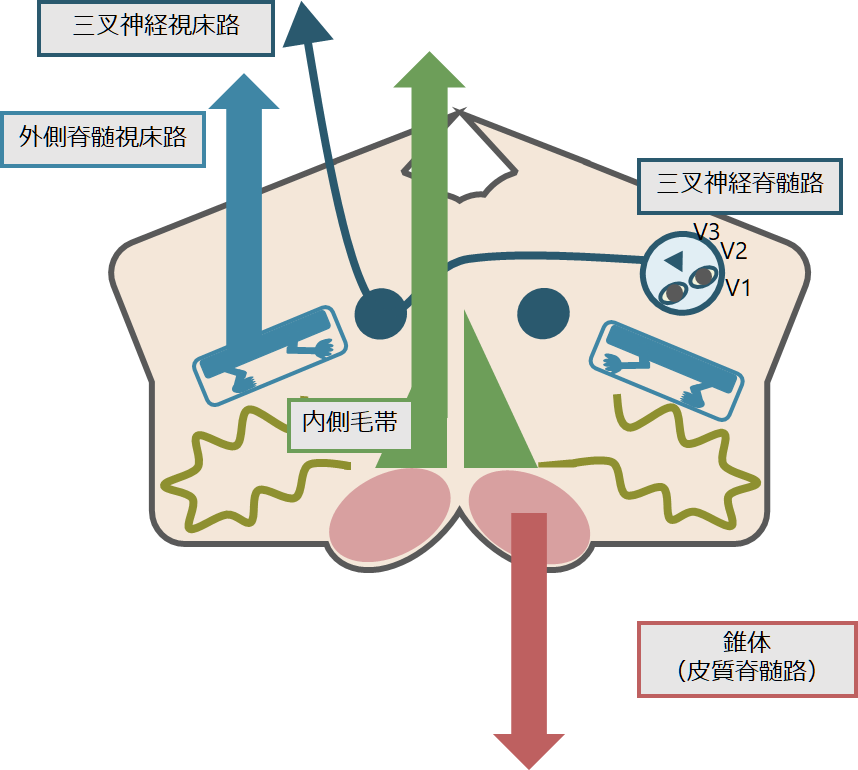
「脳幹」の病変も特殊な感覚障害や運動障害の分布をとりえるため注意が必要です。ややこしくなる理由は「内側毛帯」と「錐体路」は延髄で左右が交叉する点と顔面の感覚をつたえる三叉神経脊髄路が複雑な走行をとるためです。
「中脳」の解剖
「橋」の解剖
「延髄」の解剖 *Wallenberg症候群をはじめ複雑な分布をとりうる
2.2:脊髄
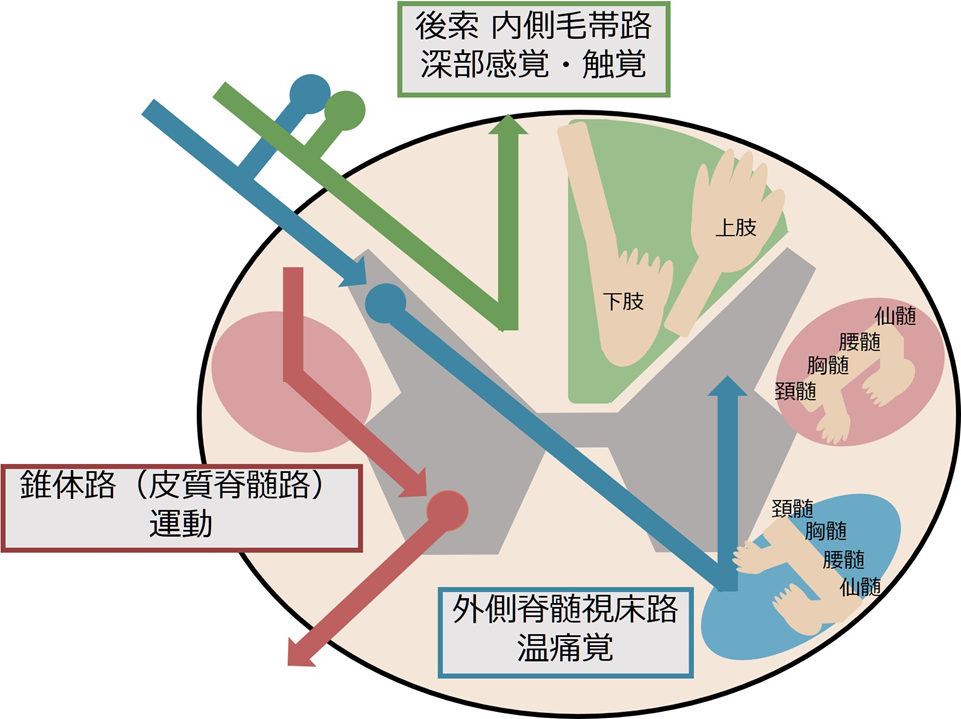
脊髄での「錐体路(運動)」・「脊髄視床路(温痛覚)」・「後索内側毛帯路(深部感覚)」の走行は下図の通りです。解剖的な特徴としては
・「外側脊髄視床路」は髄節レベルで反対側へ交叉する(錐体路と後索内側毛帯路は同側を走行するのに対して)。
・同じ感覚系でも「外側脊髄視床路」と「後索内側毛帯路」が離れて走行するため、別々に障害されることがありうる。
・脊髄外側に尾側の神経線維が、脊髄内側に頭側の神経線維が走行する体部位局在がある。
といった点が挙げられます。
・脊髄全体が障害される場合(横断性)
脊髄がある横断面で全体的に障害される場合(横断性)、押さえておくべき特徴は3つあり
1:髄節レベル境界がある感覚障害
2:膀胱直腸障害
3:病的反射陽性・深部腱反射亢進
が挙げられます。

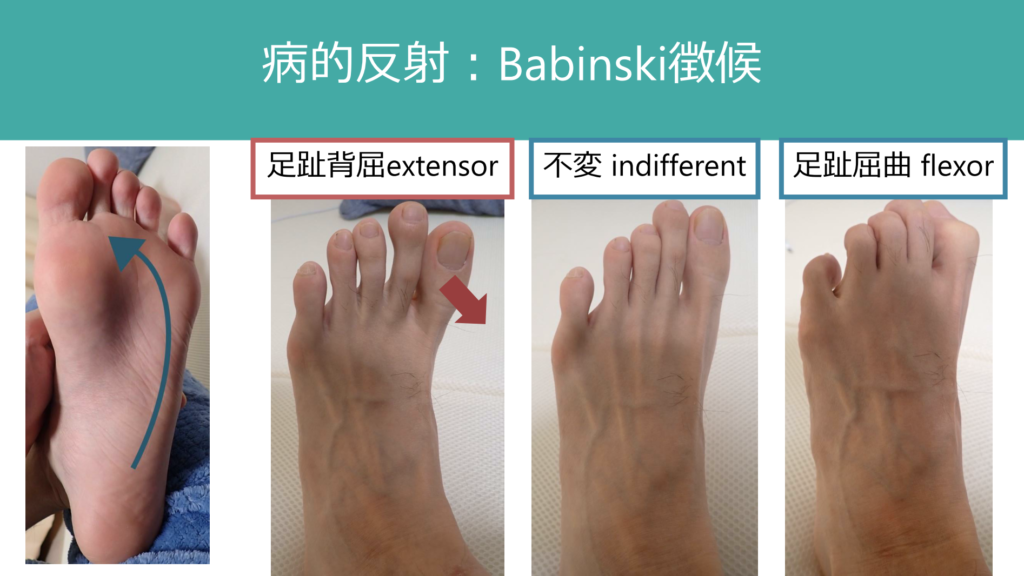
深部腱反射は習熟するのに時間を要しますが、病的反射は少し練習すればだれでも診察することができます。以下にBabinski徴候を載せますが、足底を「ゆっくり」矢印方向にこすります(深部腱反射は「素早く」ハンマーで腱をたたきますが、Babinski徴候は「ゆっくり」行う点がpointです)。
母趾を中心とした足趾が背屈(extensor)することが陽性で錐体路障害を示唆します。その他足趾が動かない(indifferent)、屈曲する(flexor)と表現します(陽性、陰性という言葉は独り歩きしてしまう可能性があるため、現象を言葉で書くことが重要です)。
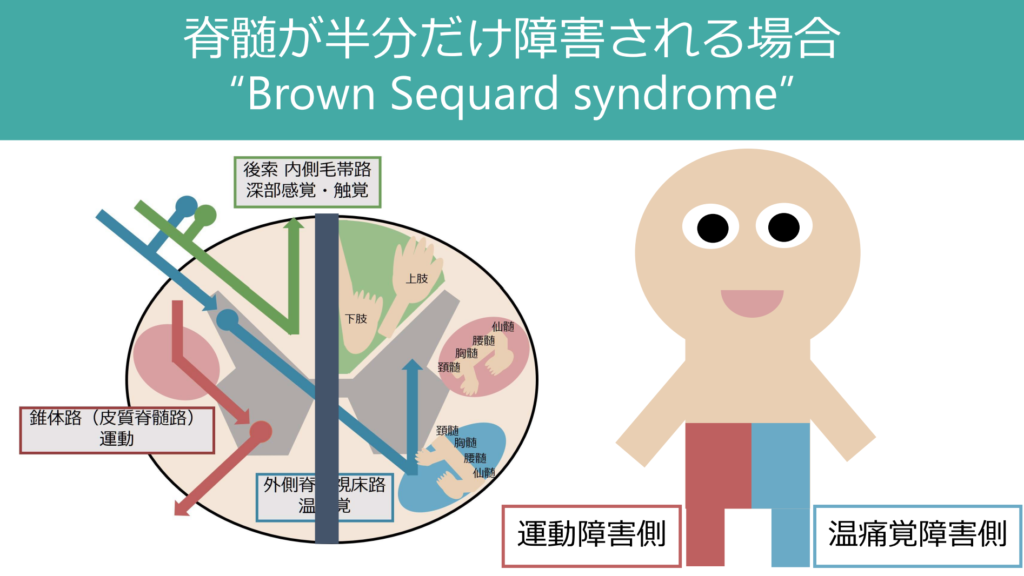
・脊髄半分が障害される場合:”Brown Sequard syndrome”
脊髄障害というと両側性の障害をイメージしがちですが、実際には圧迫病変などで脊髄の半分側だけが障害される場合があり、これを”Brown Sequard syndrome”と表現します。この特徴は「運動障害と感覚障害(温痛覚)が対側になる」という点です(これは脊髄障害以外ではありえない分布で特異的な所見です)。
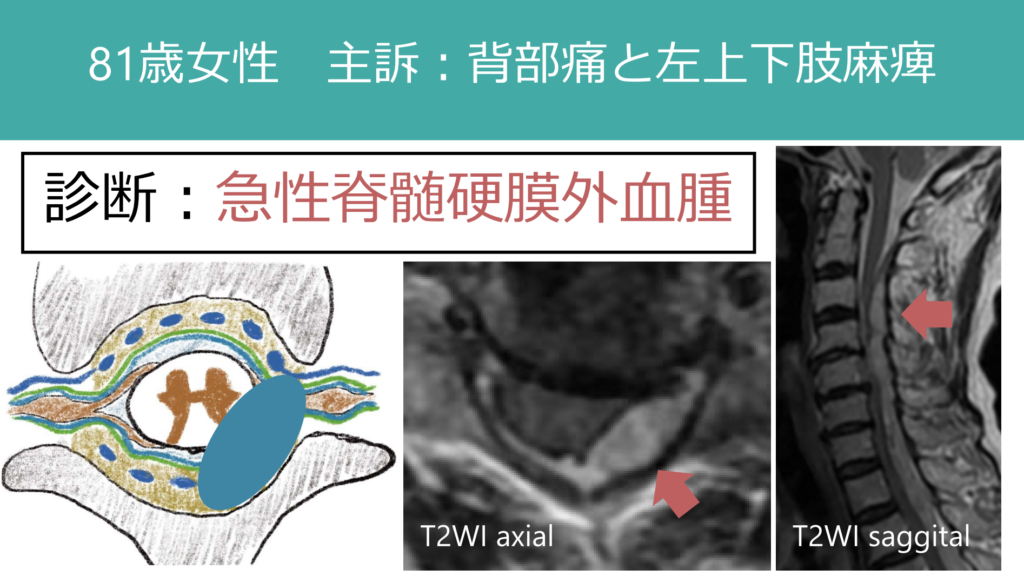
以下に具体例を載せます。

2.3:神経根
私たちの体は下のいもむしのイラストの様に節(ふし)構造で出来ています。 髄節と運動機能、感覚範囲の対応関係はただの丸暗記になってしまっている場合が多いですが、脊椎動物の体節の発生過程をおさえるとスムーズに理解できると思います。

・上肢
普段の僕たちの感覚からするとC5が肘屈曲だと次はC6が手関節屈曲ではないかとつい考えてしまいますが、実際にはC6は手関節背屈でC7が手関節底屈です。
なぜこのような一見ねじれた配置になっているのでしょうか?これはもともと私たち脊椎動物の発生を考えると理解できます。脊椎動物はもともと四足歩行なので四足歩行の骨格から考えます。四足歩行では上腕外旋、肘屈曲、前腕回内、手背屈の下記の様な状態です。
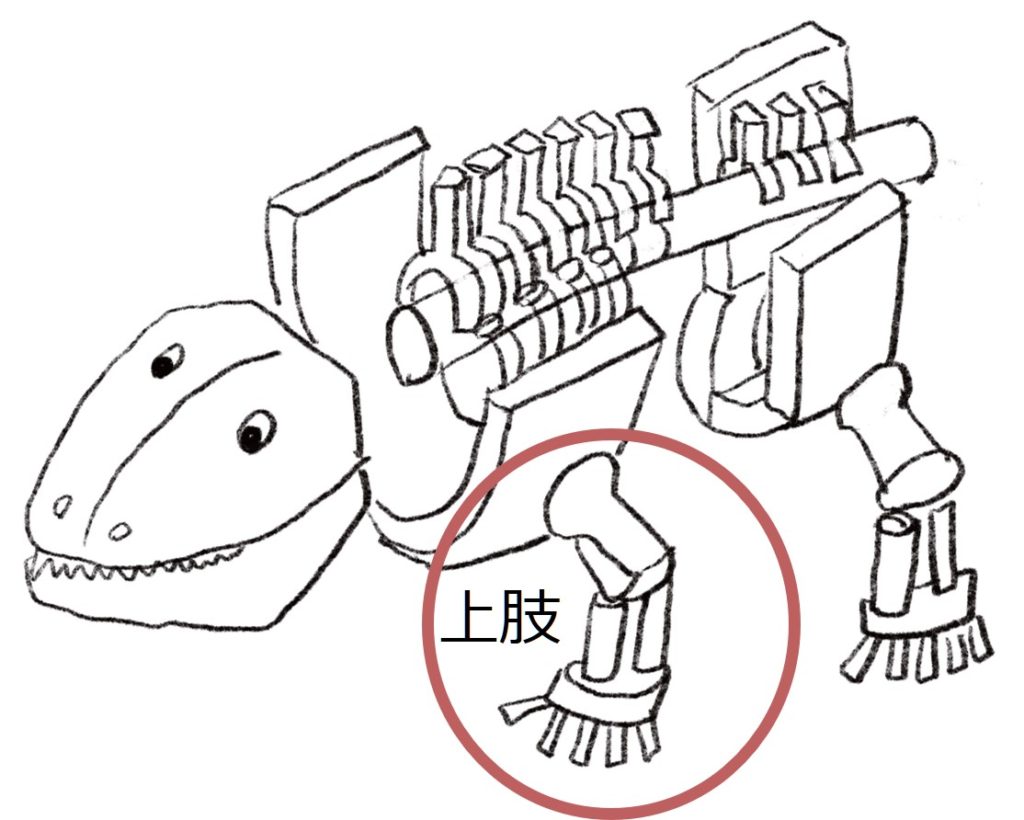
この状態に体節構造を橈側→尾側へ当てはめると、
・肘屈曲→C5
・手背屈→C6
・手屈曲・肘伸展→C7
となることが分かると思います(下図)。つまり四足歩行の体節から考えればごく自然な髄節と運動の対応関係にあるということです。人間が二足歩行に進化した過程でねじれ構造になってしまっているため、一度四足歩行に戻して考えると分かりやすいです。
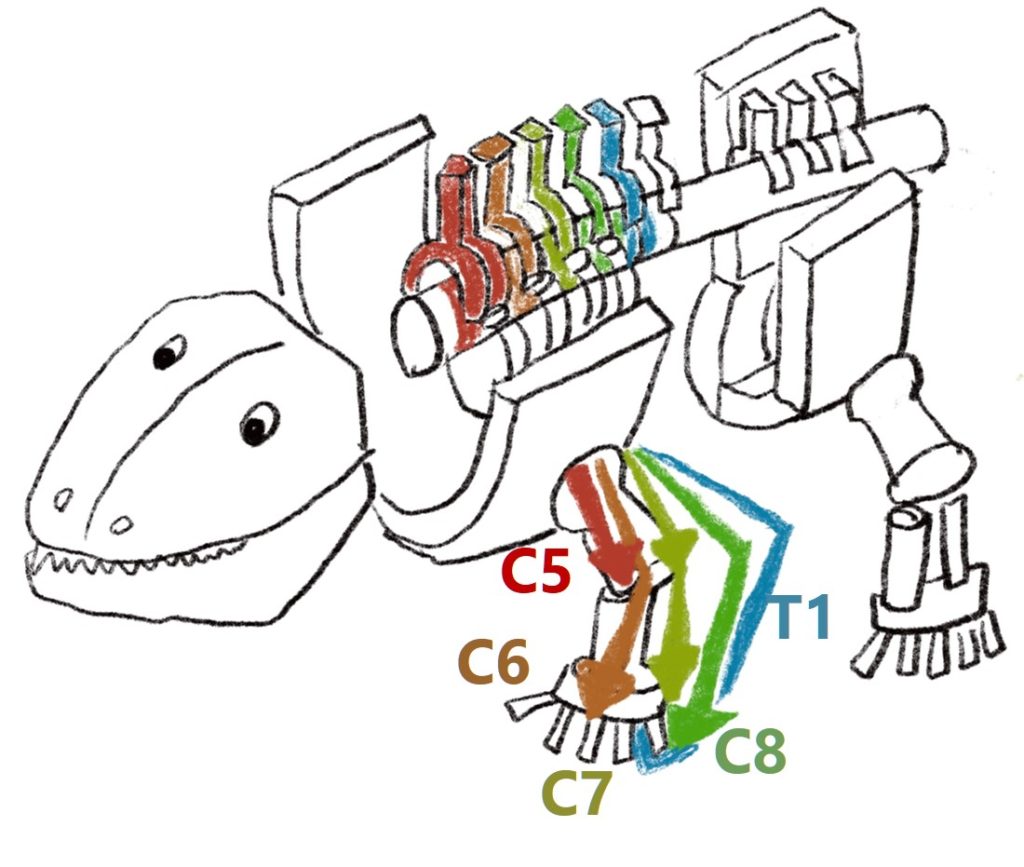
より細かく各髄節をまとめると以下の通りになります(右:頭側、左:尾側)。
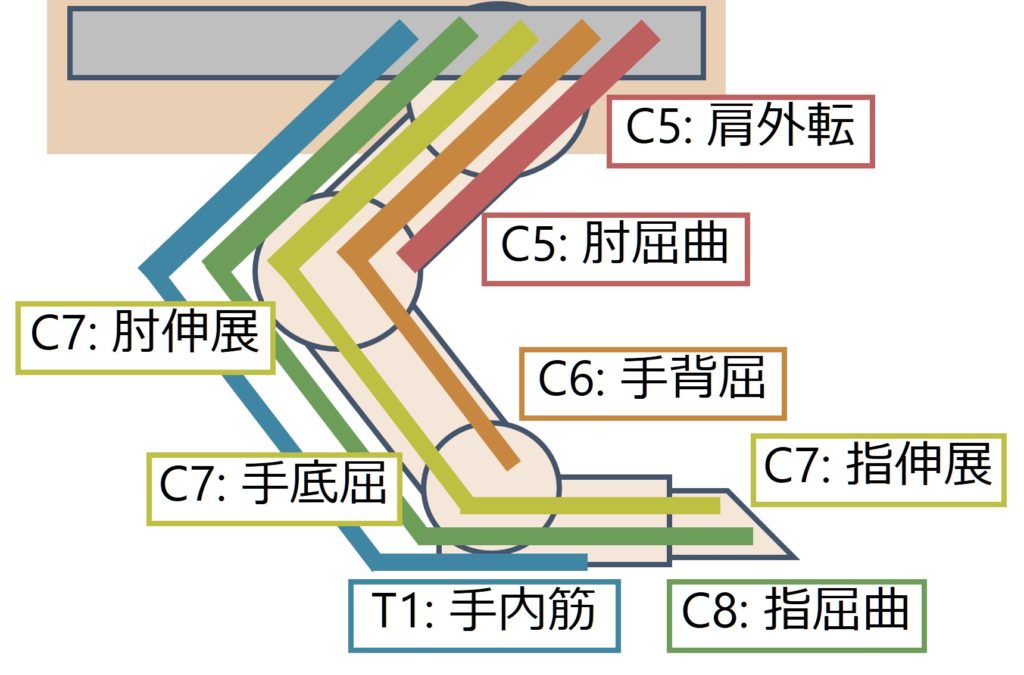
以下にまとめます。
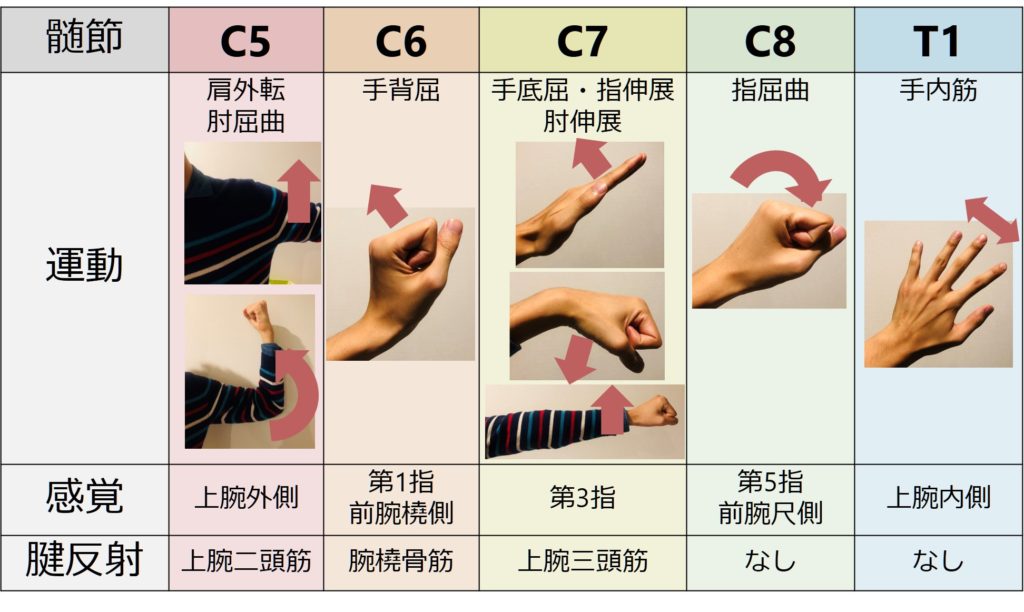
感覚の範囲を覚えるにあたっては、数字の”6″を指で作ると、第1指と第2指が”6″の円部分に該当します。このためこの部分が”6″と覚える方法があります(下図)。

神経根障害は神経根を圧迫することで疼痛を誘発することが出来るという特徴があります。上肢神経根では“jackson test”, “spurling test”により診察をします。
・下肢
下肢の場合も上肢と同様に発生学から考えます。脊椎動物の下肢は股関節外旋、股屈曲、足背屈の構造になっています。
この状態に体節構造を橈側→尾側へ当てはめると、
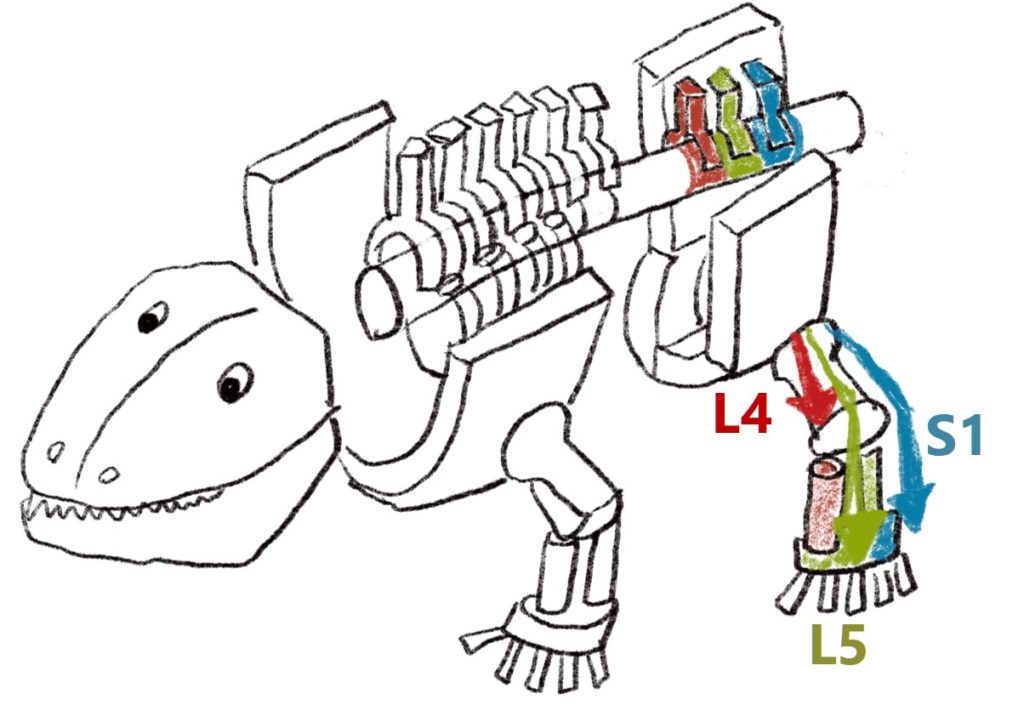
・膝伸展→L4
・足背屈→L5
・足底屈→S1
となることが分かると思います(下図)。
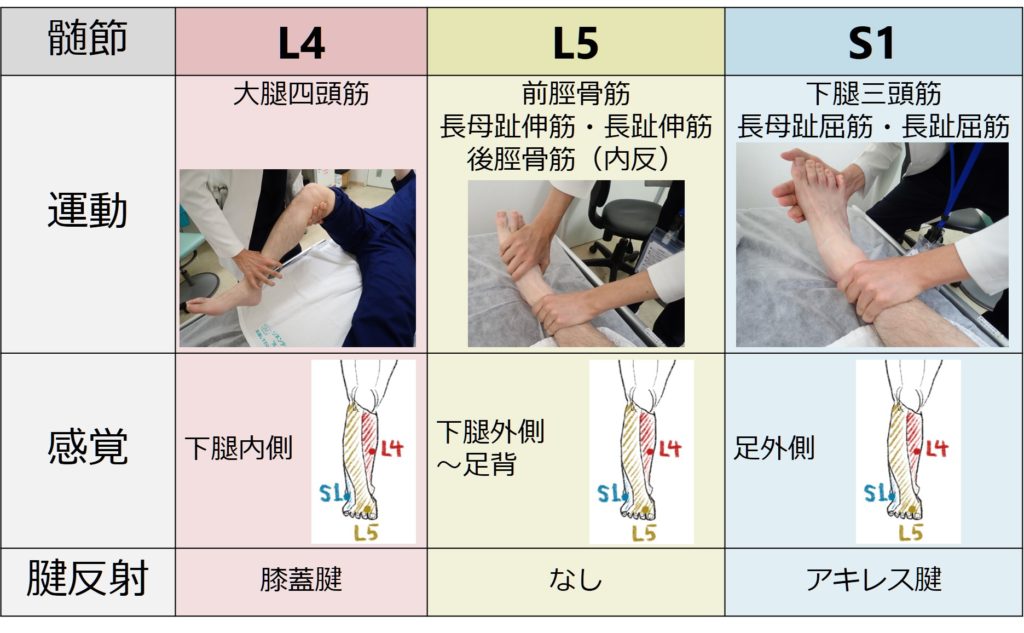
また感覚の範囲もL4が下腿内側、L5が下腿外側と対応していることも、脊椎動物はもともと股関節外旋位で下腿内側が頭側にあり、下腿外側が尾側に位置していることからわかると思います。
より詳細に記載すると下記の通りです(右:頭側、左尾側)
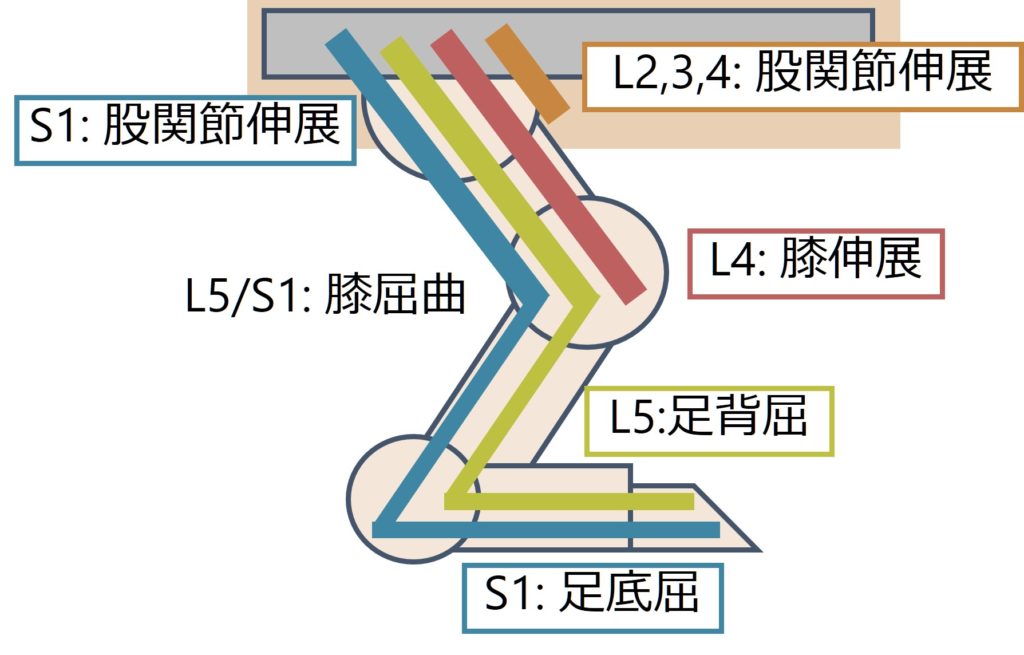
まとめると下図になります。
下肢の神経根疼痛誘発としてはSLRT(straight leg raising test)という方法があります。
以上このように体節構造と脊椎動物の発生を合わせて考えると一見ねじれているような髄節と運動・感覚の対応関係がスムーズに理解できると思います。
*椎体高位と脊髄高位に関して
ここでよく間違えやすい「椎体高位」と「脊髄高位」に関して解説します。人間は二足歩行のため発生の過程で椎体が上下方向に発達します(脊髄に比べて)。このため、脊髄よりも椎体の方が長くなり高さにずれが生じます。例えば脊髄円錐から馬尾に移行する部位がL1前後であるということは国家試験でも勉強しますが、これも椎体と脊髄の高さにずれが生じる結果です。
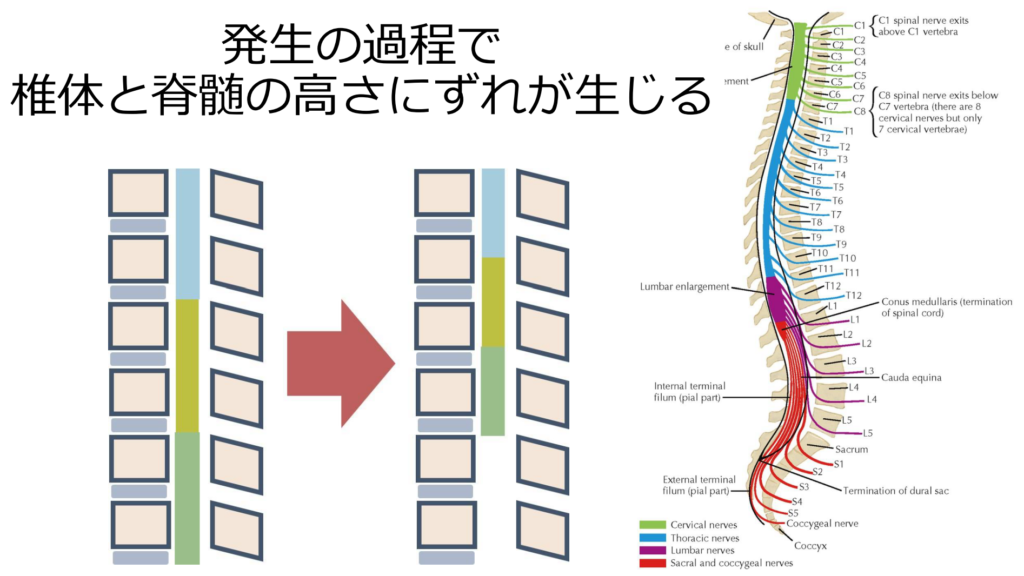
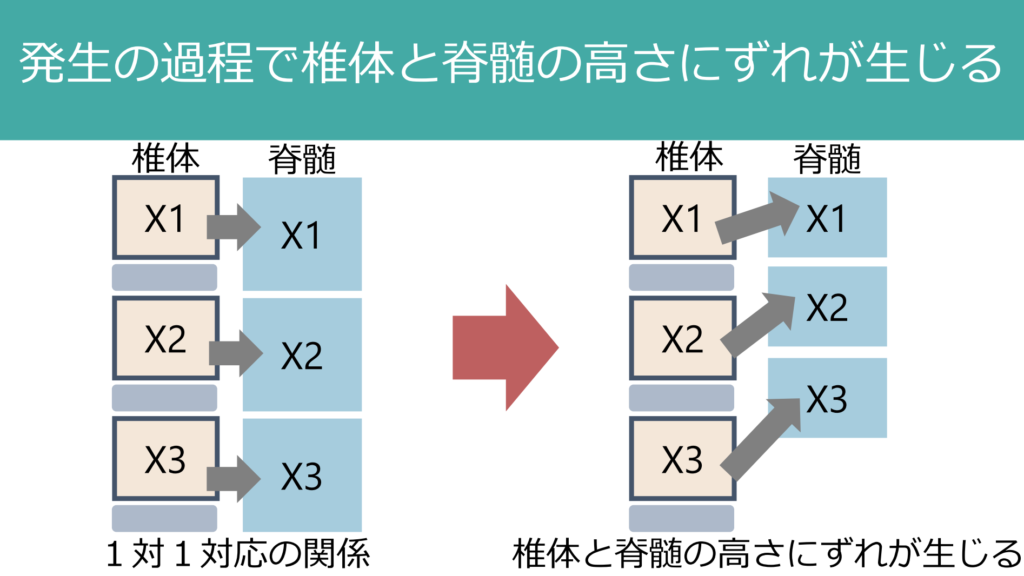
このため脊髄のどの高さが障害されているかを表現する場合は、「椎体レベル」の高さの話(椎体高位)をしているの?・「脊髄髄節レベル」の高さ(脊髄高位)の話をしているのか?を明確に分ける必要があります。
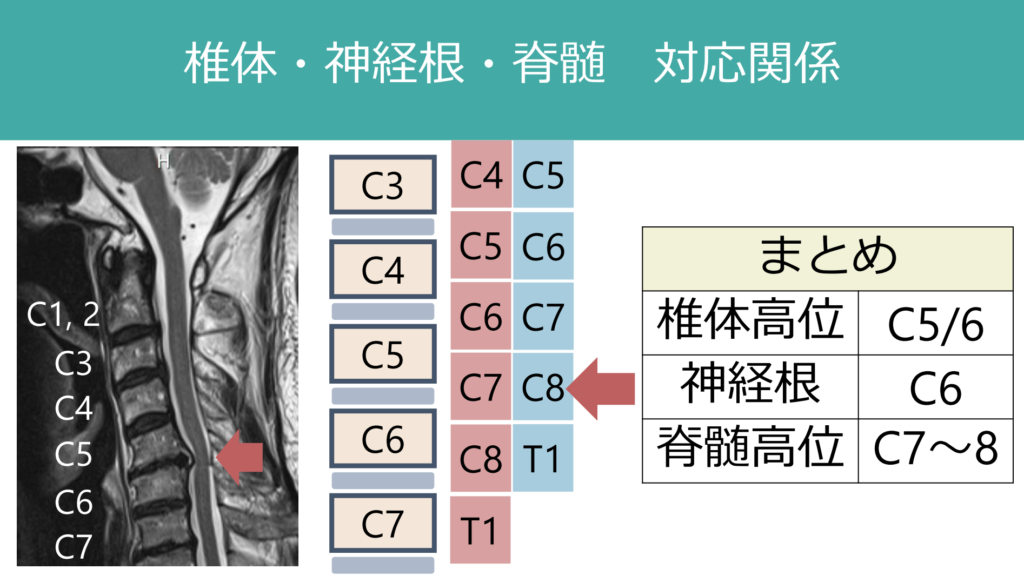
例えば下図は脊髄MRIで圧迫を受けている部位の「椎体高位」はC5/6ですが、「脊髄高位」はC7~8です。ここを明確に分けて話をしないと混乱していまうため注意が必要です。
2.3:末梢神経
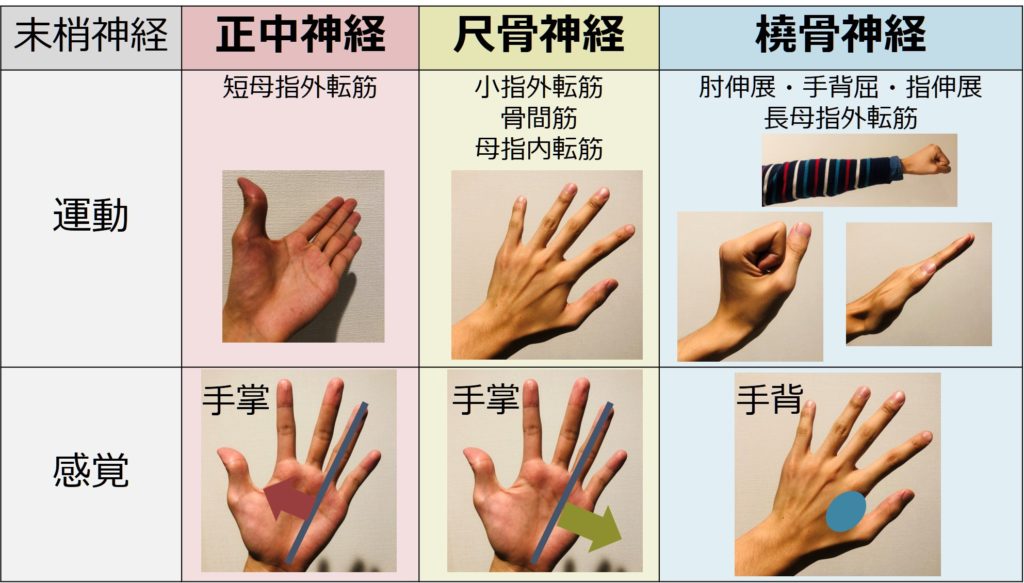
今まで「脳」はホムンクルス、「脊髄」・「神経根」は髄節の発生機序から考えることが出来ました。しかし、末梢神経はそのような発生機序にはのらないので覚えるしかありません。上肢の代表的な末梢神経3つ(正中神経・尺骨神経・橈骨神経)の特徴をまとめます。
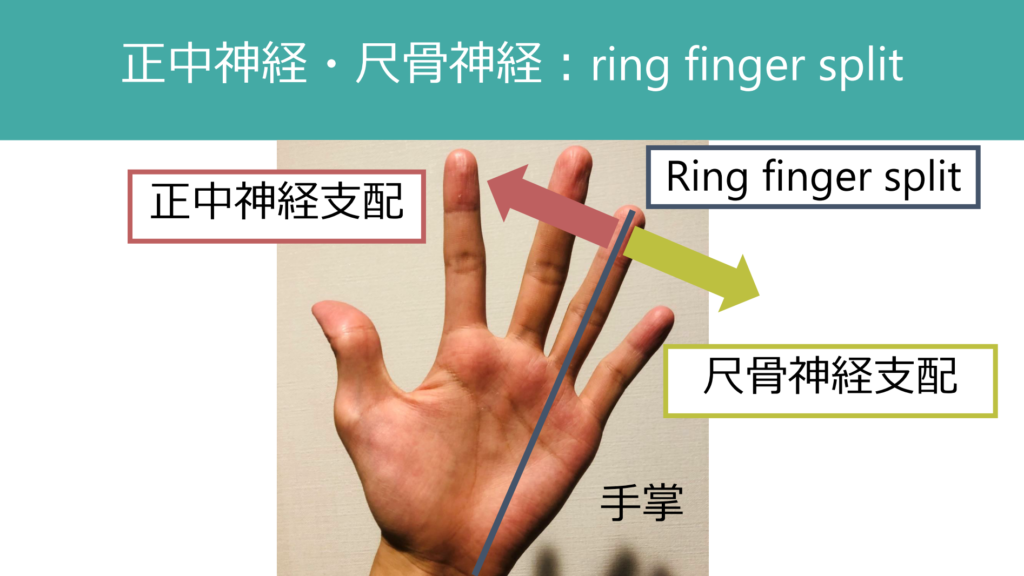
感覚:特に重要なのは正中神経と尺骨神経の鑑別で用いる“ring finger split”で、第4指掌側の橈側と尺側で感覚に差を認める場合は、基本正中神経の障害もしくは尺骨神経の障害として間違いないです(髄節ではこのようにきれいにわかれることは基本ありません)。
手掌は「正中神経・尺骨神経支配」が優位で、手背は「橈骨神経」支配が優位です。特に第1~2指間の部分は橈骨神経障害で特徴的な部位になります。

以下にまとめを載せます。
以上初期研修医の先生方向けの代表的な神経解剖をまとめました。


