1:K代謝の生理学
まずK代謝の特徴を端的に述べると、
1:細胞内・外シフトが血中K濃度に大きな影響を与える( 細胞内のKが細胞外よりも圧倒的に多い)。
2:尿中からのK排泄量を”0″にすることは出来ない(尿中Na排泄量はほぼ”0″にすることが出来るのに対して)。
という2点が特に特徴的だと思います。これからは以下の代謝図を参考にしながらK代謝の生理学を簡単に説明します。
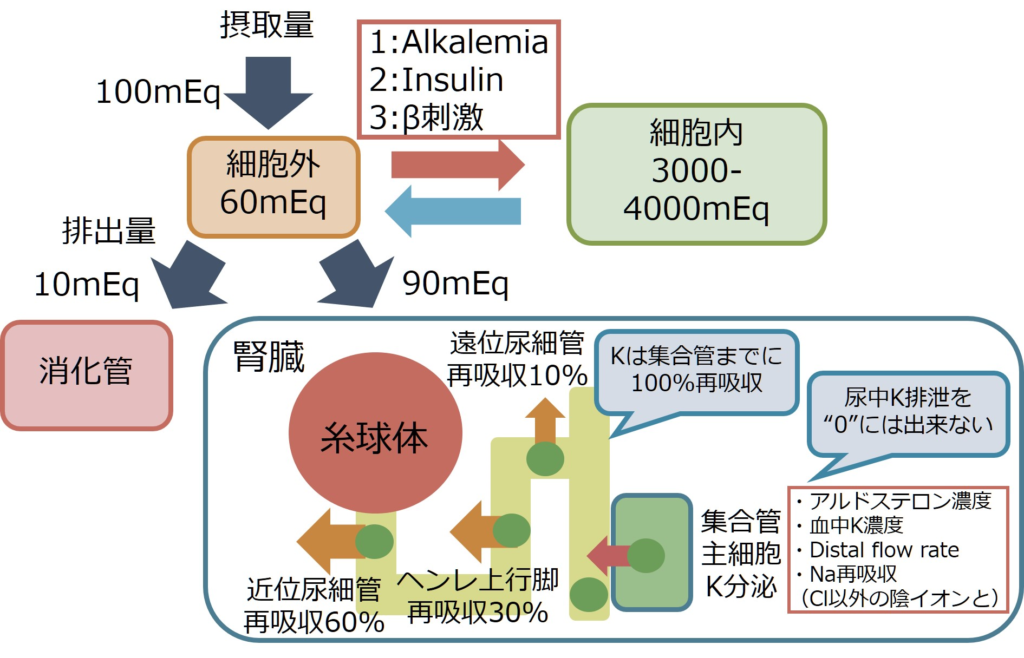
1日の平均K摂取量はだいたい100mEq/日程度とします(これは個人差が大きい)。細胞外に存在するKは約60mEqなのに対して、細胞内には約3000-4000mEq存在します。血中のK濃度はこの細胞外K濃度を反映しているため、体内のK量のあくまでごく一部(氷山の一角)を表現しているに過ぎません。
なので多少のK摂取量不足があっても、細胞内にたくさんのKが存在しているためそう簡単に体内のK不足には陥りません。このことを実臨床で考えると、低K血症の原因としてよく摂取不足によるものが鑑別に挙がるケースを目にすることが多いですが、実際にはその他の原因(細胞内シフトや腎臓からの排泄が亢進している)場合が多いです(K摂取不良単独で低K血症となることはまれ)。低K血症の原因を安易に摂取不足とすることに違和感を持ち、きちんと鑑別を考えることが重要と思います。
次にKの排泄機序に関して解説します。Kの排泄は腎臓が消化管であり、そのほとんどを腎臓が担っています。
腎臓でのK排泄の特徴は一度糸球体で濾過されたK ionは近位尿細管、ヘンレのループ上行脚、遠位尿細管でほぼ100%再吸収され、集合管に尿が到達するときには尿中K濃度はほぼ”0″となっている点です。ここから集合管主細胞でKが尿中に排泄されることでKの調整がなされています。しかも、この集合管主細胞でのK分泌は「能動的」なK ionの移動ではなく、「受動的」な移動です。つまり細胞膜の透過性、濃度勾配、電気的勾配によってどのくらいK ionが移動するかが受動的に決まります。
この結果、Kは「どうしても」尿中に集合管で分泌されてしまうので、尿細管管腔内のK濃度を下げきることが出来ません(下がると濃度勾配により細胞から尿細管管腔へKの移動が起こるため)。この点がNaの腎での調節と異なる点です。つまり、Naは能動的な再吸収が行われ尿中濃度をほとんど”0″にすることが出来るのに対し、Kは受動的な分泌によって尿中K濃度を”0″にすることは出来ません。
私は初期研修医のとき、多尿の人の低K血症を生理学的に理解できていませんでした。しかし、今までのことを踏まえると、多尿であると強制的に集合管主細胞からKが受動的に分泌されるために低K血症になるということが分かると思います。
更に細かい点として、集合管主細胞でのK調整に関与する因子を列挙すると
1:Aldosterone:Na再吸収による尿細管管腔が電気的陰性になる
2:血中K濃度
3:distal flow rate:尿がたくさん流入することで尿細管管腔でのK濃度が減少する→濃度勾配によるKの移動(細胞から尿細管管腔への移動)が促進
4:Na再吸収(Cl-以外の陰性イオンとの):尿細管管腔の電気的陰性(NaClが再吸収される状態では、Clも再吸収されるため電気的な変化は尿細管管腔に発生しない)
という4点が挙げられます。
2:低K血症の原因
上記の生理学的点から低K血症の原因を分類すると、
1:細胞内シフト
2:尿中K排泄の上昇
3:消化管からのK排泄上昇
上記3つに分類されます。下図にこれらをまとめました。
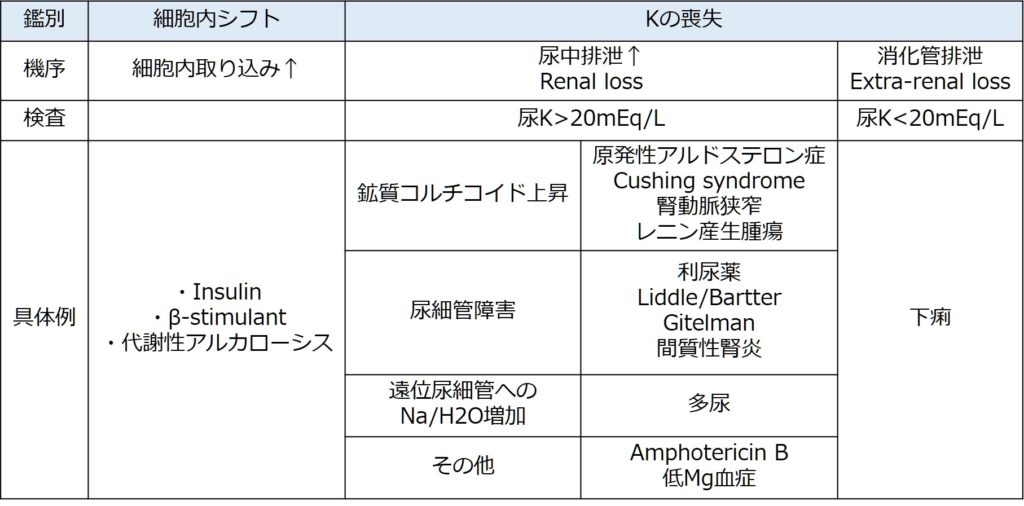
上記のなかでは、K喪失の原因としては下痢と利尿薬が圧倒的に多いです。
実際には細胞内シフトとK喪失がどちらも並存している場合も多いです。
3:低K血症の評価・approach
低K血症を認めた場合は、以下の3つの検査項目(採血・血液ガス・尿電解質)を提出します。
1:採血:Mg・甲状腺機能(TSH・FT4)・CK
2:血液ガス(静脈血液ガスで問題なし)
3:尿検査:U-K, U-Cre, U-Cl, (U-Na)
4:心電図(全例必須ではないが、心疾患が既往にある場合は必ず)
以下に上記のそれぞれに関して説明します。
1:採血
低Mg血症が並存している場合は、低Mg血症の補正を行わないと低K血症は改善しないため必ず測定します(私も初期研修医ではじめの4-5月に救急救命をローテーションしたとき何度も指導されました)。
2:血液ガス
血液ガス検査では代謝性アシドーシス、代謝性アルカローシスのいずれかが合併しているかどうかを評価します。これは細胞内シフトの評価にもつながりますし、その他の低K血症の原因にもつながります。
代謝性アルカローシスと低K血症は互いに共存することが多く、利尿薬、嘔吐、鉱質コルチコイド過剰(原発性アルドステロン症など)の原因が挙げられます。
代謝性アシドーシスと低K血症の合併がある場合は基本的に下痢とRTA(尿細管性アシドーシス)の2択に絞れます(更にこの2つの鑑別では尿中AGを使用しますがここでは省略)。
1:代謝性アシドーシスの場合:下痢、RTA
2:代謝性アルカローシスの場合:利尿薬、嘔吐、鉱質コルチコイド過剰
3:尿電解質
尿中K排泄はK評価の中でも最も重要な項目です。K排泄の方法としては部分尿のK濃度、部分尿のgCreでの補正、TTKG、24時間蓄尿でのK量を調べる方法が挙げられますが、実臨床では現実的に前者2つの方法(U-K or U-K/gCre)で評価します。
1:U-K>20mEq/Lの場合:尿中へのK排泄
2:U-K<20mEq/Lの場合:腎以外(消化管)からのK排泄
と判断します(基準値は文献により微妙に違いますが、ここでは20mEq/Lとします)。
4:心電図
低K血症で致命的になる病態としては心疾患が背景にある患者では、不整脈誘発のリスクとなる点が挙げられます。下図はK値が低ければ低いほど心室性不整脈が起こりやすく、K値が高ければ高いほど心室性不整脈が起こりにくいことを示しています。参照:J Am Coll Cardiol 2004; 43:155
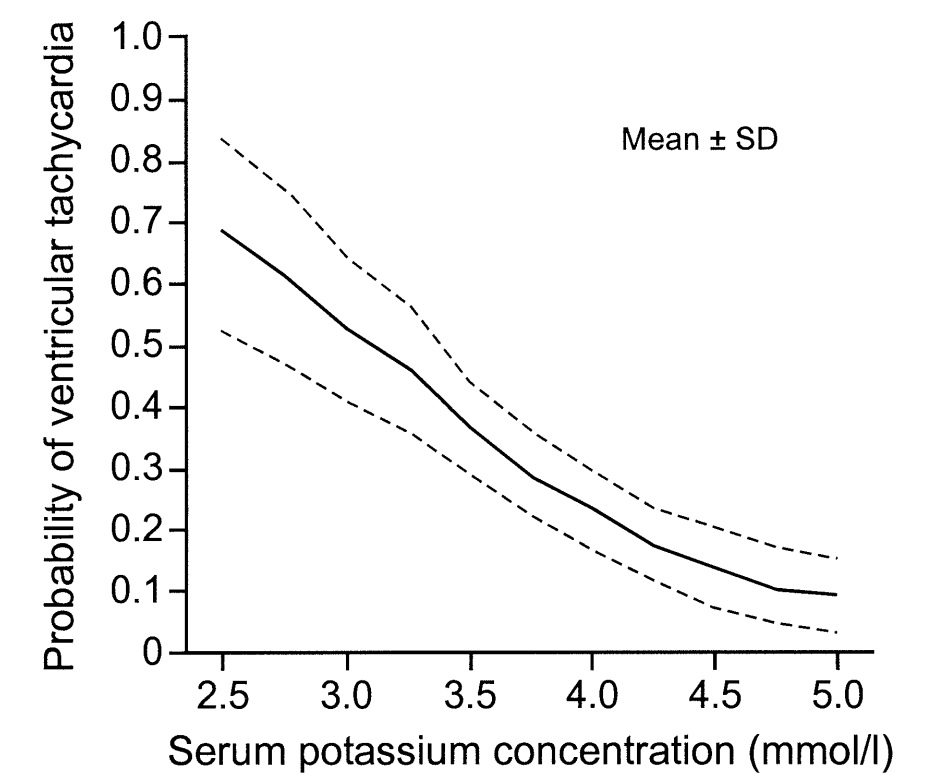
これらの点から心疾患が背景にある場合は一般的にK値は高め(通常4.0mEq/L以上)に設定するようにします。特にループ利尿薬を使用している患者ではKが下がりやすいことも多いため注意が必要です。
4:低K血症の治療
0:低Mg血症の補正
前述の通り低Mg血症があると、低K血症はKを補充しても改善しない場合があります。かならず背景の低Mg血症を補正するようにします。
1:静注製剤での補正
末梢から投与する場合は組成は40mEq/L以内、投与速度は10mEq/hr以内と制限されています。
(組成)生理食塩水500ml + KCl10mEq混注
5%ぶどう糖液ではなく、生理食塩水を使用する理由は5%ぶどう糖では糖とインスリン作用で細胞内シフトを促進してしまう恐れがあるためです。緊急の場合も混乱しないために、上記組成を標準的なregimenとして良いと思います。
中心静脈から投与する場合は組成は100mEq/L以内、投与速度は40mEq/hr以内と制限されています。
中心静脈の場合:生理食塩水100ml + KCl10mEq混注
特に中心静脈からのK補正の場合は各施設ごとにプロトコルがある場合もあるため、それにのっとって安全に補正することが重要です。
2:経口製剤での補正
下図に経口製剤のまとめを載せます。無症候性の低K血症は基本的に経口製剤での補正の方が特に一般床の場合は安全です。
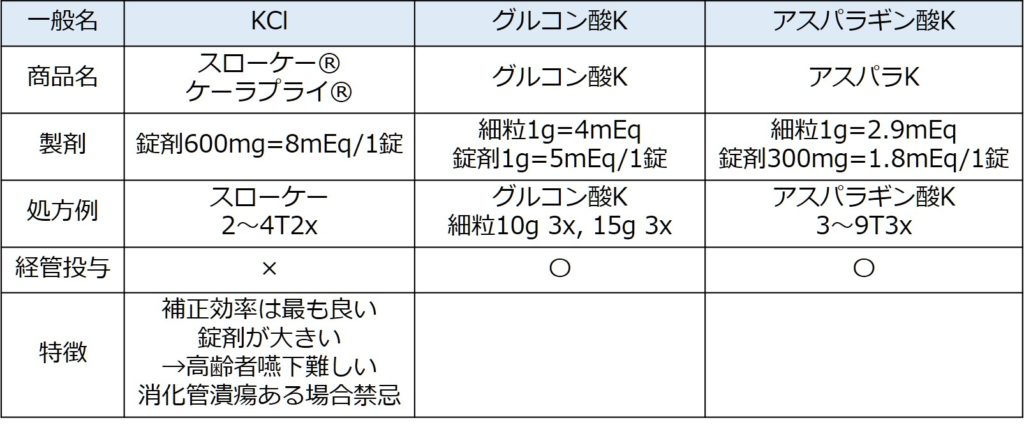
KCl(スローケー®、ケーサプライ®)は代謝物が唯一重炭酸イオンとならないため、特に代謝性アルカローシス合併の低K血症において低K血症の補正に優れています。本来この製剤を最も使いたいですが、錠剤が大きいこと、消化管潰瘍のリスクがある点から嚥下の難しい高齢者には通常処方が難しいです。経管投与も出来ないという欠点もかかえています。
グルコン酸Kとアスパラギン酸Kはいずれも細粒があるため、経管投与も可能で、マイルドに効果がある製剤です。個人的にはグルコン酸Kとアスパラギン酸Kはほぼ差はないと思っています。
以上低K血症に関して出来るだけ実臨床で役に立つようにまとめました。


