てんかんの言葉に関しては既に別のチャプターで解説していますが(こちらをご参照ください)、脳血管障害後の発作に関しては脳血管障害と発作の発症時期によって分類します(下図の分類も参考にしてください)。
・急性症候性発作(acute symptomatic seizuresもしくは“early seizure“とも表現):脳血管障害発症の7日以内(文献により時期が違う場合あり)
・非誘発性発作(unprovoked seizureもしくは“late seizure”とも表現):脳血管障害発症の7日以降
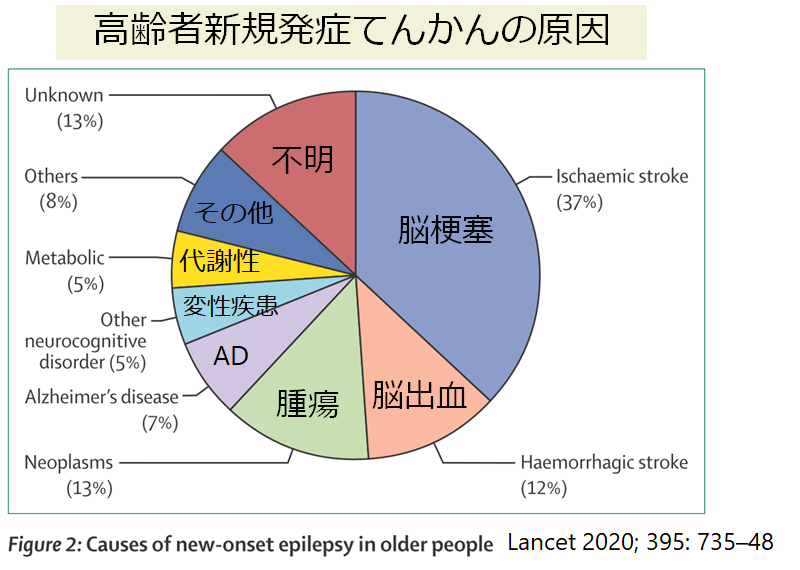
特に高齢者のてんかんの原因第1位は脳血管障害であり、両者の関係性を理解することは重要と思います(下図参照)。高齢発症てんかんに関してはこちらをご参照ください。
脳出血
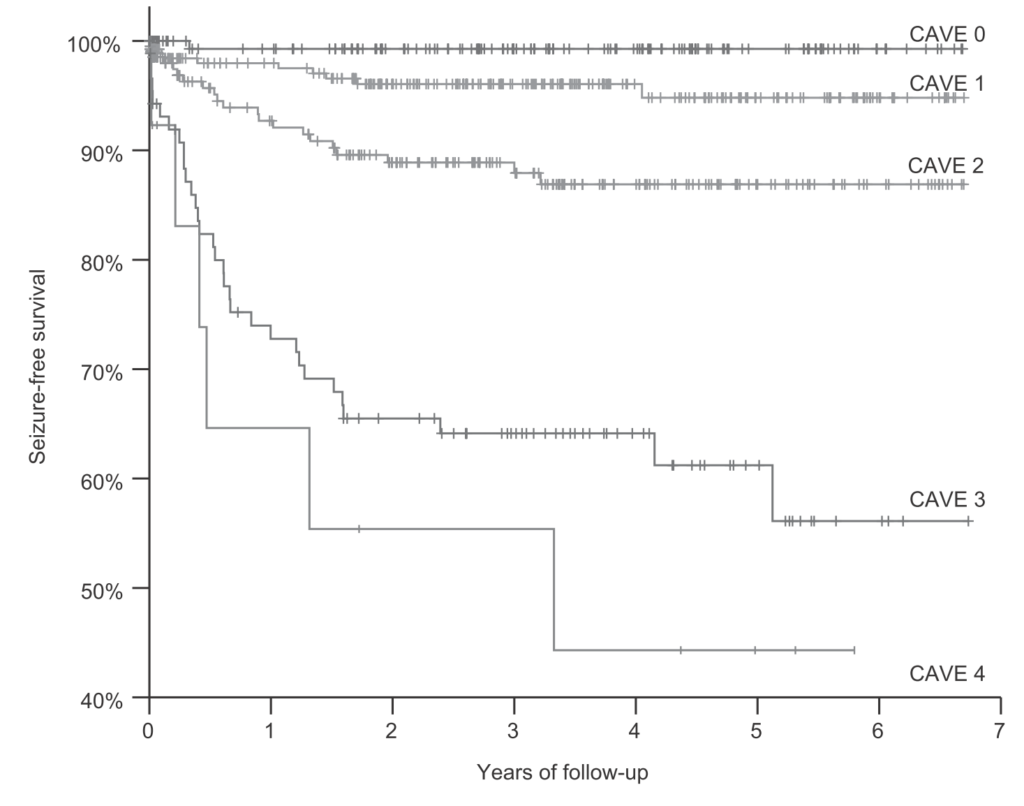
“CAVE score”
Stroke. 2014;45:1971-1976.
Helsinki ICH studyの993例(フォローアップ中央値2.7年、くも膜下出血、外傷、腫瘍由来、脳梗塞由来などは除外)とを後ろ向きに解析。early seizure(ここでは7日以内と定義)は11.0%にあり、7日間生存した患者のうち9.2%がlate seizure(7日以降と定義)を発症した(1年後7.1%、2年後10.0%、3年後10.2%、4年後11.0%、5年後11.8%)。
“CAVE score”
1:Cortical lesion 皮質病変の有無
2:Age 年齢<65歳
3:Volume 体積>10mL
4:Early seizures 脳出血発症7日以内のearly seizure
Late seizureのリスク
・0点:0.6%
・1点:3.6%
・2点:9.8%
・3点:34.8%
・4点:46.2%
注意点
・1回の発作でてんかんを診断する場合は今後の再発率が60%を超える場合が条件になりますが、今回は最もリスクが高いCAVE4でも46.2%と60%には満たない結果でした。
・subclinicalなseizureを積極的に探しに行ってはいないため、これらが漏れている可能性は十分にあります。
・この結果はあくまでリスク評価の見積もりであり、何点以上で抗てんかん薬を予防的に使用するべきかの臨床判断に利用出来るわけではない点に注意が必要です。
脳梗塞
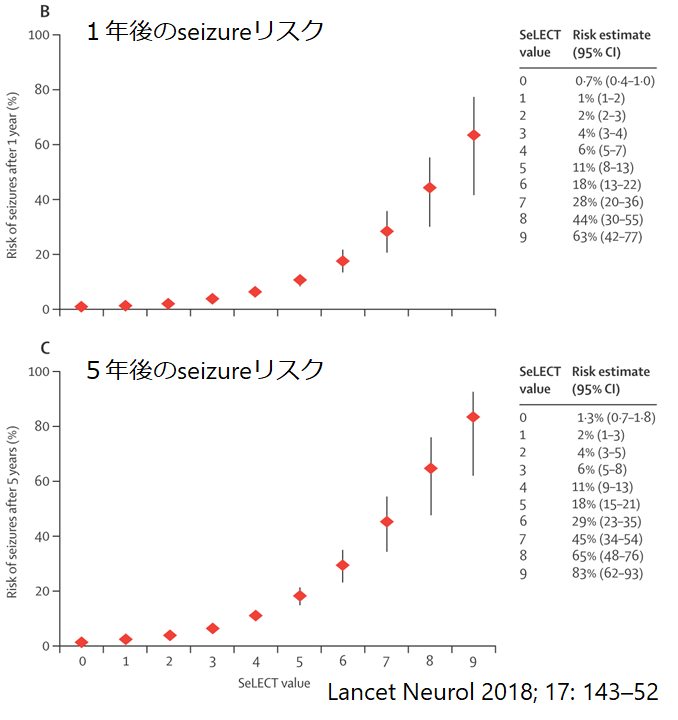
“SeLECT”
脳梗塞後のてんかん発症リスク評価 Lancet Neurol 2018; 17: 143–52
スイス1200人の初回脳梗塞患者(TIA、脳出血、出血性梗塞、痙攣既往にあり、薬物アルコール中毒、traumatic brain injuryは除外している)、患者背景はNIHSS≦3:61%, 4-10:26%,≧11:13%、原因ラクナ33%, アテローム性17%, 心原性31%,その他2%, 不明18%、血栓溶解療法12%、late seizurenのタイプ:単純部分14%、複雑部分発作28%、二次性全般化44%、てんかん重積10%、分類不能4%(以下のSeLECT score中央値3)。全体でのlate seizureリスクは1年後で4%、5年後で8%と報告されています。
“SeLECT score” 0-9点
1:Severity of stroke(脳梗塞の重症度)
NIHSS≦3:0点 NIHSS=4-10:1点 NIHSS≧11:2点
2:Large atherosclerotic aetiology(アテローム性機序)
なし:0点 あり:1点
3:Early seizures
なし:0点 あり:3点
4:Cortical involvement(皮質病変の有無)
なし:0点 あり:2点
5:Territory of middle cerebral artery involvement(MCA領域)
なし:0点 あり:1点
SeLECT scoreに応じたlate seizureのリスク(下記)
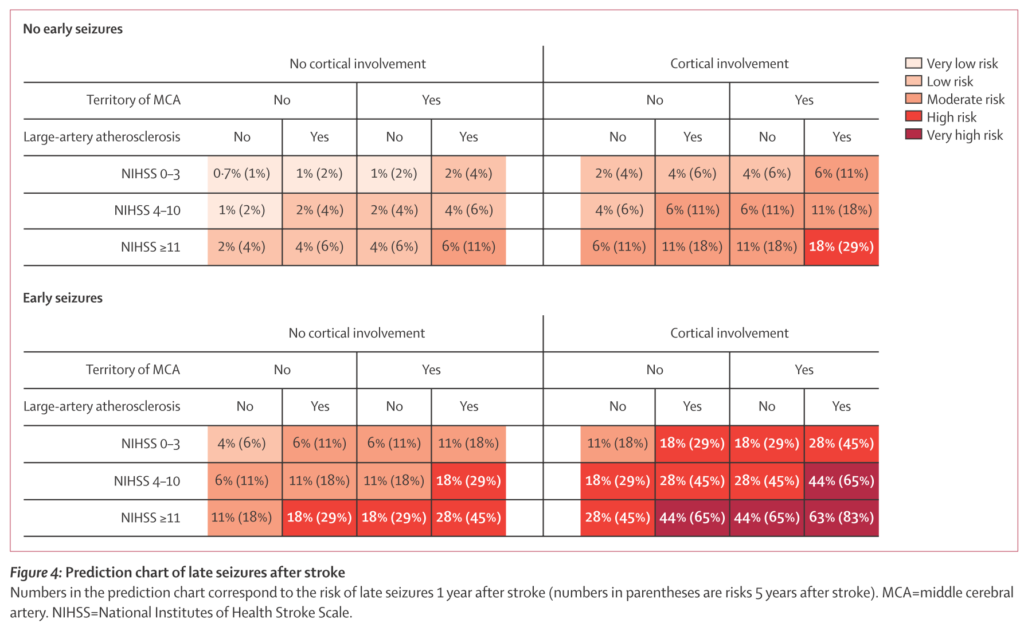
この研究も左記のCAVE socreと同様にあくまでリスク評価に使用するものであって、何点以上であれば抗てんかん薬を予防的に使用することを推奨するものではありません。この点はまだ前向き研究がなく明確なrecommendationがない状況です。
”SeLECT 2.0”
“Association of Mortality and Risk of Epilepsy With Type of Acute Symptomatic Seizure After Ischemic Stroke and an Updated Prognostic Model” JAMA Neurol. 2023;80(6):605-613.
・目的:虚血性脳卒中後の「急性症候性発作(Acute Symptomatic Seizures)」において、その発作タイプ(特にてんかん重積状態か否か)が、その後の死亡率およびてんかん発症リスクにどのような影響を与えるかを明らかにし、予測モデル「SeLECT」をアップデートすることを目的としている
・「急性症候性発作によるてんかん重積状態(SE)」、「短時間の急性症候性発作」、「発作なし」の3群で、死亡率とてんかんを比較検討
結果
・脳梗塞後の急性症候性発作は5%, てんかん重積は0.2%
・死亡率(10年後):SEあり 79%, 急性症候性発作あり 30%, 発作なし 11%
・てんかん発症リスク(10年後):SEあり 81%, 急性症候性発作あり 40%, 発作なし 13%
⇒これらの結果に基づきSeLECTをアップデートしてSeLECT 2.0として発表
| 項目 | 内容 | 点数 |
|---|---|---|
| 脳卒中の重症度 (NIHSSスコア) | 4 ~ 10 | 1 |
| 11 以上 | 2 | |
| 脳卒中の原因 | 大血管アテローム硬化 (Large-artery atherosclerosis) | 1 |
| 急性症候性発作 (発症7日以内) | 短時間の急性症候性発作 (Short acute symptomatic seizure) | 3 |
| 急性症候性けいれん重積状態 (Status epilepticus) | 7 | |
| 皮質の関与 | あり (Cortical involvement) | 2 |
| 中大脳動脈 (MCA) 領域 | 関与あり (Territory of MCA involvement) | 1 |
| 合計スコア | 0 ~ 13 |
点数と脳梗塞後てんかん発症リスクの対応関係
| 合計点数 | 1年後の発作リスク % | 5年後の発作リスク % |
|---|---|---|
| 0 | 0.6 | 2 |
| 1 | 1 | 3 |
| 2 | 2 | 5 |
| 3 | 2 | 8 |
| 4 | 4 | 12 |
| 5 | 6 | 18 |
| 6 | 9 | 27 |
| 7 | 14 | 39 |
| 8 | 22 | 55 |
| 9 | 32 | 72 |
| 10 | 46 | 86 |
| 11 | 62 | 96 |
| 12 | 79 | 99 |
| 13 | 91 | 100 |
SeLECTとSeLECT2.0の違い
| 項目 | 従来SeLECT score | 新しいSeLECT 2.0 score |
|---|---|---|
| 急性症候性発作の扱い | すべての急性症候性発作を一律に評価 | 「短時間の発作」と「てんかん重積状態」を区別して評価 |
| 急性発作の配点 | どのような発作でも一律 3点 | 短時間の発作: 3点 てんかん重積状態: 7点 |
| 最高スコア | 9点 | 13点 |
| 予測される5年後リスク | 最高9点で 77% のリスクを予測 | 最高13点で 100% (95% CI: 98-100) のリスクを予測 |
| 特徴 | 急性症候性発作の種類を区別しない | てんかん重積状態を伴う高リスク症例をより正確に捉えることが可能 |
“IsCHEMiA”
“Development and International Validation of a Novel Imaging-Based Risk Score (IsCHEMiA) for the Prediction of Poststroke Epilepsy” Neurology® 2026;106:e214486.
・虚血イベント再発のリスクが10~15%であるのと比較して、PSEは5~6%と比較的一般的な合併症
• 開発コホート: 米国マサチューセッツ総合病院(MGH)の患者1,436名。
• 検証コホート: 香港の2病院(Queen Mary Hospital, Ruttonjee Hospital)および日本の国立循環器病研究センター(NCVC)の患者計2,534名
| 項目 | 評価基準 | 点数 |
|---|---|---|
| Is (Infarct size) | 脳梗塞の最大径が 5cm 以上 | + 2 |
| C (Cortical involvement) | 皮質の障害(病変)あり | + 1 |
| H (Hemorrhagic transformation) | 出血性変化(出血性梗塞)あり<br><small>※ECASS II分類の全タイプを含む(HI-1など)</small> | + 2 |
| E (Early seizures) | 早期発作あり(発症7日以内) | + 2 |
| M (MCA territory) | 中大脳動脈(MCA)領域の病変あり | + 1 |
| i | (名称の一部であり変数ではありません) | – |
| A (Age) | 年齢が 65歳未満 | + 1 |
| 合計 | 0 ~ 10 点 |
点数とリスク
| スコア | リスク分類 | 1年後の発症リスク(95%CI) | 5年後の発症リスク(95%CI) |
|---|---|---|---|
| 0 点 | 超低リスク | 0% | 2% (0–4%) |
| 1 点 | ↓ | 0% (0–1%) | 1% (0–1%) |
| 2 点 | ↓ | 1% (1–2%) | 2% (1–3%) |
| 3 点 | 低リスク | 2% (1–4%) | 6% (4–9%) |
| 4 点 | ↓ | 8% (6–11%) | 15% (11–19%) |
| 5 点 | 中リスク | 7% (4–12%) | 22% (15–30%) |
| 6 点 | ↓ | 18% (12–24%) | 28% (20–37%) |
| 7 点 | ↓ | 21% (12–33%) | 47% (32–60%) |
| 8 点以上 | 高リスク | 67% (23–90%) | 78% (25–96%) |

SeLECT scoreとの違い:「臨床的な重症度」や「脳卒中の原因」を除外し、代わりに具体的な「画像所見」と「年齢」を追加
| 項目 | IsCHEMiA score | SeLECT score | 違い |
|---|---|---|---|
| 画像所見 | 梗塞サイズ (≧5cm) 出血性変化 (全タイプ) | なし | これまで見過ごされていたが、てんかん発症に強く関連する重要な因子を追加しました。 |
| 年齢 | 65歳未満 | なし | 若年者は神経可塑性や炎症反応が高く、発作リスクが高いことが判明したため追加されました。 |
| 重症度 | なし | あり (NIHSSスコア) | 重症度(NIHSS)は必ずしもてんかんリスクと相関しない(例:脳幹梗塞は重症でもてんかんリスクは低い)ため除外されました。 |
| 病因 | なし | あり (アテローム血栓性) | 入院初期には脳卒中の原因(病因)が特定できないことも多いため、除外することで早期評価がしやすくなりました。 |
| 共通項目 | 皮質病変、MCA領域、早期発作 | 皮質病変、MCA領域、早期発作 | これらは依然として強力な予測因子です。 |
出血性梗塞:ヘモジデリン沈着が皮質ニューロンの過興奮を引き起こすことに関連している可能性
この結果が将来的な脳梗塞後てんかん発作の1次予防の臨床試験での高リスク層別化に利用される可能性がある
1次予防としてASMを使用するべきか?
繰り返しになりますが上記のstudy結果はいずれも何点以上でASMを予防的に使用するべきという推奨ではありません。どのような状況でASMを導入するべきか?に関しての答えをくれる前向き研究もないのが現状です。上記のリスク評価から高リスク群をincludeした前向き研究が出てくることに期待です。
Antiepileptic drugs for the primary and secondary prevention of seizures after stroke. Cochrane Database Syst Rev. 2022;2022(2):CD005398.
*追記:”PEACH” trialという非外傷性脳出血患者の急性期に予防的抗てんかん薬(レベチラセタム)投与群とプラセボ群を比較してdouble-blinded, RCTが発表され(Lancet Neurol 2022; 21: 781–91), こちらに結果をまとめているのでご参照ください(2022/8/13管理人追記)
early seizureを起こした患者にASMを継続するべきか?
これも臨床現場では悩む点ですが、この疑問に答えた前向き研究は現時点で存在しません。医師ごとに判断になっていることが多いと思います(私は普段脳梗塞を診療しているため、early seizureの頻度はそこまで多くないですがいつも悩んでいます)。
late seizureを起こした患者の2次予防をどうするか?
多くの場合”late seizure”を起こした場合は再発率が高いため、1回の発作であっても今後の再発リスクが高いと判断し「てんかん」と診断してASMを導入することが多いです。基本的には全般性ではなく焦点性になるため、焦点性に効果のある薬剤から選択します(tonic-clonic seizureをきたす場合も基本的には二次性全般化)。
日本のてんかんガイドライン2018では新規発症の部分てんかんの薬剤選択は以下の様なrecommendationになっています(これは脳卒中関連のてんかんに限定している訳ではない点に注意)。
第1選択:CBZ, LTG, LEV>ZNS, TPM
第2選択:PHT, VPA, CLB, CZP, PB, GBP,LCM, PER
脳卒中後てんかんに特にこの薬剤を使用するべきという特定した薬剤を推奨するrecommendationも現時点ではありません。あくまで焦点性てんかんに準じた薬剤選択を現状は行います。
脳卒中患者は必然的に高齢者が多く、相互作用や副作用の点を考慮し最終的には薬剤を選択していきますが、近年はやはりこれら相互作用や副作用の少ないLEV, LCMが特に選択される場合が多いと思います(私もあえてカルバマゼピンを処方する機会はほとんどありません)。
機序
機序に関しての図は以下の通りに報告されています。わかったようなわからないような感じです。
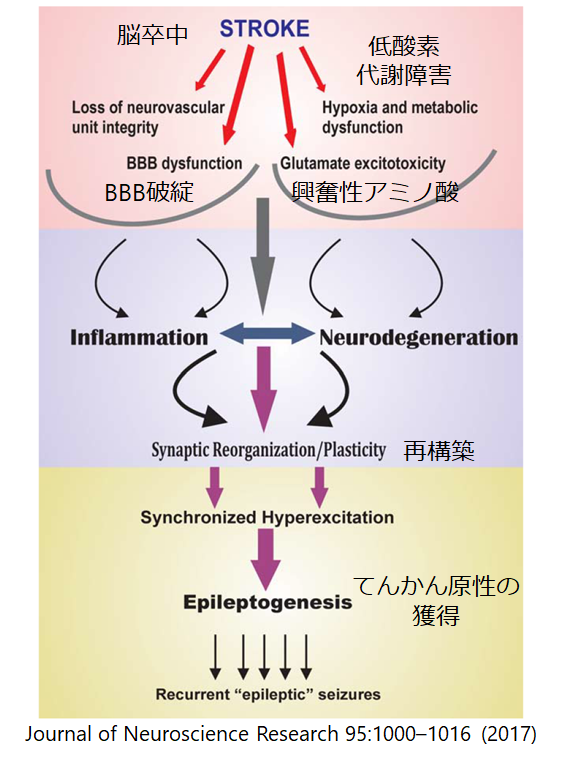
厳密には正しくないかもしれませんが私は患者さんに以下の様に説明しています。皆様普段患者さんに説明するときの良いアドバイスなどございましたらご教授いただけますと幸いです。
「脳は電気の刺激を神経という電線を伝って届けています。脳梗塞(もしくは脳出血)ではこの電線が一度切れてしまっています。脳は電線をまた時間をかけて組み直すのですが、そこで配線を間違えてしまうことがありショートする回路ができてしまう場合があります。するとそこで電気がぐるぐる回ってしまいそれが「てんかん」の原因となる異常な電気の刺激になってしまう場合があります。」
参考:脳卒中発症時のSeizureに関して Seizure. 2023 Oct 29;113:28-33.
脳卒中発症時の発作(seizure):脳卒中発症直後またはERで精査中の発症と定義(くも膜下出血除外)*後ろ向き研究
全体(2312例)の2.3%(54例) 脳出血患者全体の4.5%, 脳梗塞患者全体の2%(脳出血の方が有意に多い)
発作型:FBTCS42.6%(最多)、FIAS 29.6%、FAS 24.1% *3.7%は不明
関連(発作あり vs 発作なし)
院内死亡 24.1% vs 9.8% 有意差なあり *脳出血に限定すると有意差なし
参考:てんかんよろず相談セミナー(2021/5/25) 広島大学病院てんかんセンター 飯田幸治先生
最終校正 2026/1/26