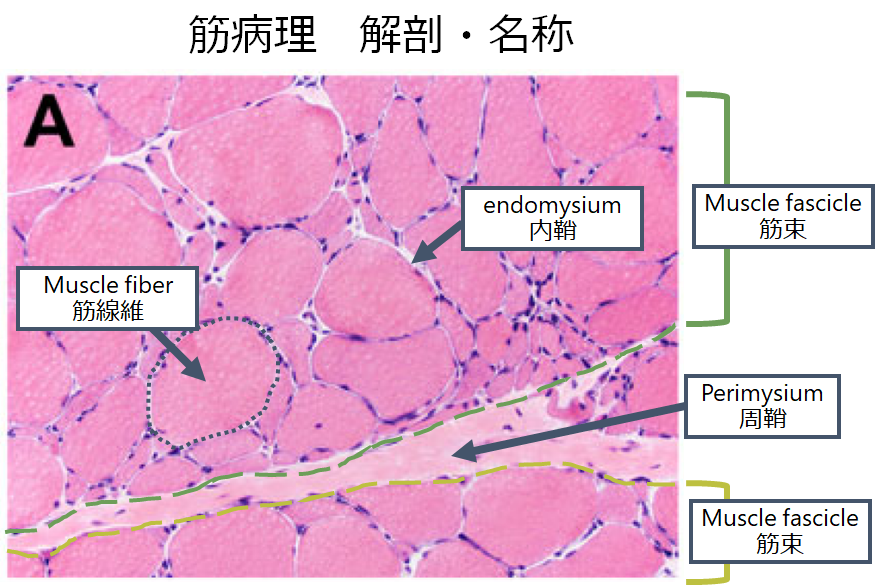
解剖
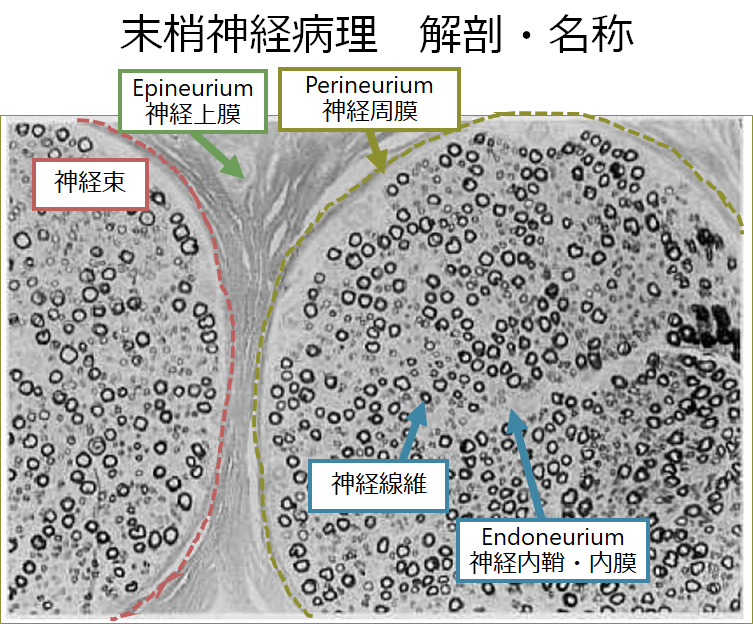
筋病理と同様、所見を述べる際にどの場所の話をしているのか?が非常に重要です。神経線維が束になっているものが神経束(nerve fascicle)です(腓腹神経生検では約10個前後認めます)。間質は外側から以下の様に命名されます。
・Epineurium(神経上膜):神経束と神経束の間の間質を称します。HE染色で観察します。
・Perineurium(神経周膜):神経束の膜を称します。神経周膜は血液神経関門(BNB: blood nerve barrier)の役割も担います。
・Endoneurium(神経内鞘・内膜):神経束内の間質を称します。HE染色での観察には限界があり、エポン包埋トルイジンブルー染色で観察します。
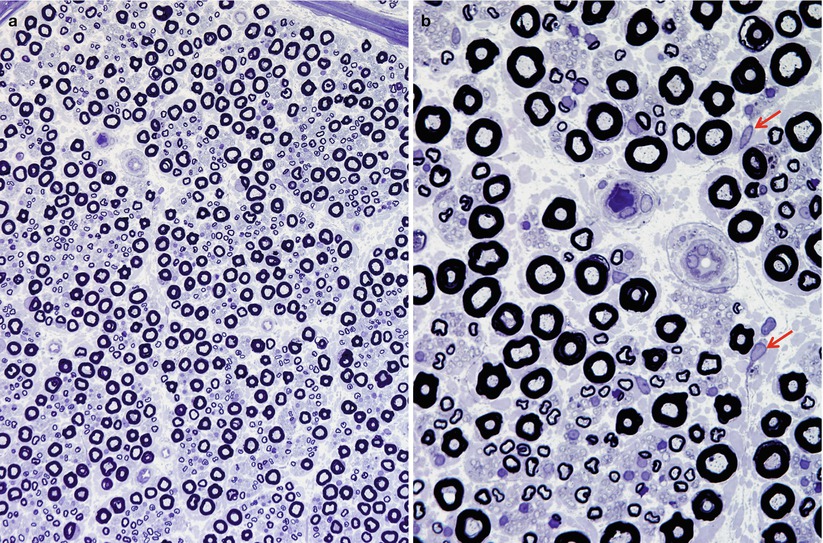
神経束内の構造物
・有髄線維(大径:振動覚・触覚、小径:温痛覚):有髄線維径はこの直径10μm程度の大径線維(55-65%)と直径4μm程度の小径線維(35-45%)の二峰性に分布する。
・無髄神経(求心性:温痛覚C線維、遠心性:交感神経C線維):直径:0.1-3μm、光顕でも同定はできるが、評価は電子顕微鏡を使用しないと困難。
・Schwann細胞
・線維芽細胞
・周皮細胞(pericyte):内鞘の毛細血管には平滑筋細胞はなく、pericyteが取り巻いている。
下図はBilbao J.M., Schmidt R.E. (2015) Normal Anatomy of the Peripheral (Sural) Nerve. In: Biopsy Diagnosis of Peripheral Neuropathy. Springer, Cham. https://doi.org/10.1007/978-3-319-07311-8_より引用させていただきました。
病態
軸索障害
・軸索障害の代表的な原因は以下の2つ。
1:dying back degeneration(神経細胞の障害によって末梢から中枢側へ逆行性に軸索が障害される)
2:Waller変性(軸索がある部位で障害されると、細胞内輸送が障害されることで障害部位より遠位の軸索が障害される)
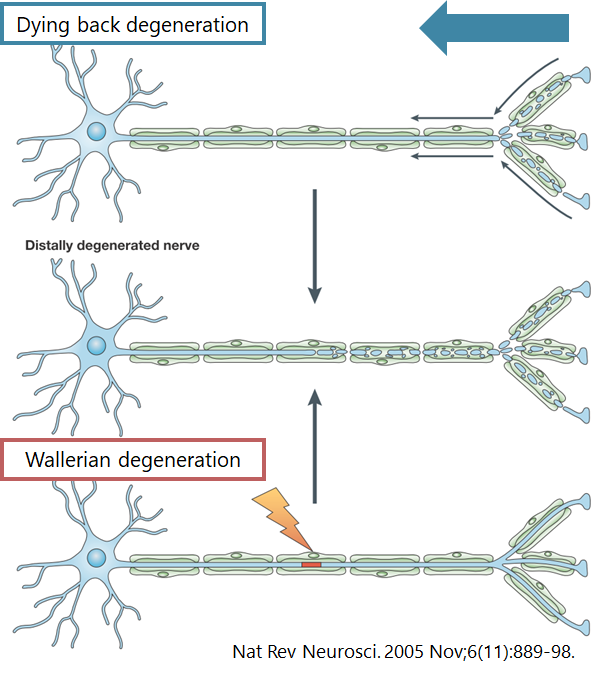
・基本的な流れとしては軸索変性→髄鞘崩壊→マクロファージ侵入・処理→軸索再生となる。以下がその過程で認める特徴的な病理所見となる。
・myelin ovoid:急性期に軸索を失い、髄鞘が壊れて球状に変化したもの
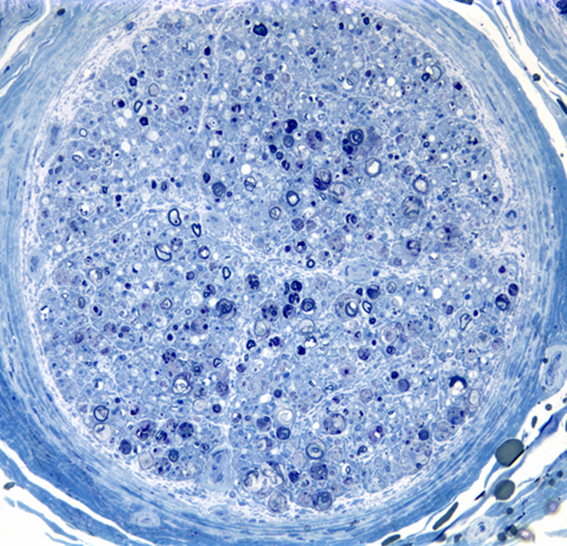
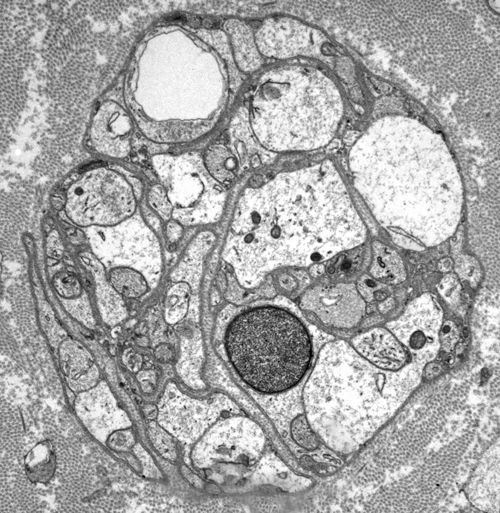
・クラスター形成:(電子顕微鏡で確認)再生有髄線維はもとの有髄線維の基底膜内で複数再生することでおしくらまんじゅうの様に狭い基底膜内に複数の軸索が集族するようになる(再生有髄線維は髄鞘は薄く、短くなり、軸索は小径化する)。
脱髄
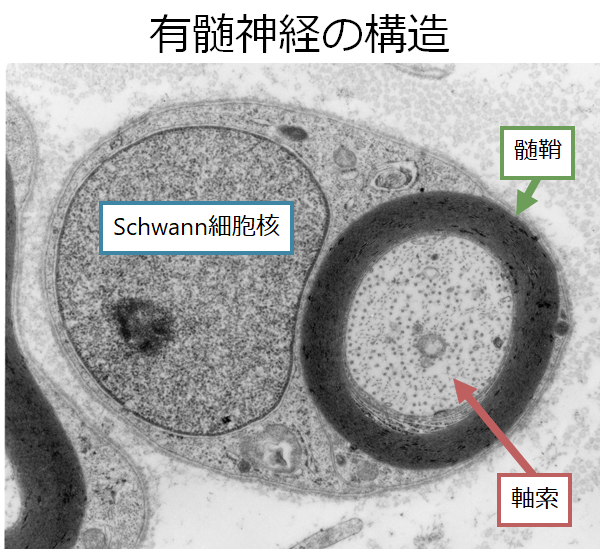
・髄鞘の構造:Schwann細胞の一部が軸索をぐるぐると伊達巻の様に取り巻くことで構成されています。髄鞘の接着部位がtightな緻密部とゆるくなっている非緻密部に分けられます。
・緻密部:髄鞘タンパク質 PMP22, P0(MPZ)
・非緻密部:Schmidt-Lantermann切痕(髄鞘の接着がゆるんでいる部分)MAG, Connexin-32, E-カドヘリン
・脱髄:マクロファージがSchwann細胞の基底膜内に侵入し、髄鞘がむきだしの状態(naked axon)となる。
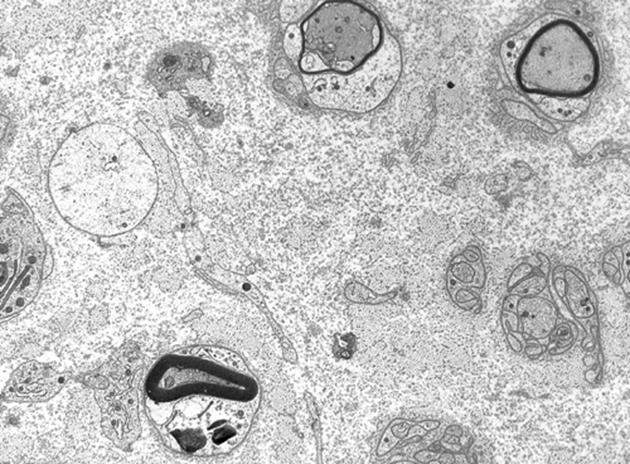
・onion bulb:有髄線維が脱髄と再髄鞘化を繰り返す過程でシュワン細胞が有髄線維をたまねぎ状に巻いた構造。構造が4-5層になるものはCMT、CIDP、1-2層になるものは脱髄性疾患で認める。
参考文献
・https://neuropathology-web.org/chapter12/chapter12Neuropathy.html#anatomy 多くを引用させていただきました。
・「カラーアトラス末梢神経の病理」 監修:秋口一郎先生、著者:岡伸幸先生