生理と解剖
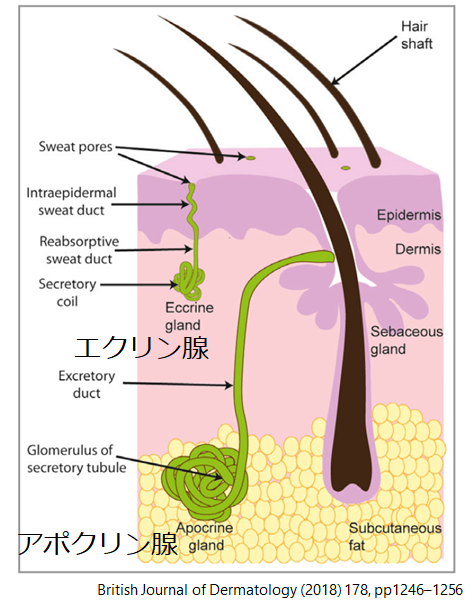
汗腺の構造
発汗機能を担う構造は汗腺(sweat gland)です。汗腺はエクリン腺(eccrine gland)とアポクリン腺(apocrine gland)の大きく2種類が存在します。前者のエクリン腺は全身に分布し、体温調節を主に担います。後者のアポクリン腺は腋窩など比較的限局した部位に存在し、情動に伴う発汗に関与します。
発汗の機能は1:体温調節のための発汗と2:情動に伴う発汗の2つに分けられます。自律神経によりこれらはコントロールされており、以下にそれぞれの神経支配・解剖を解説します。
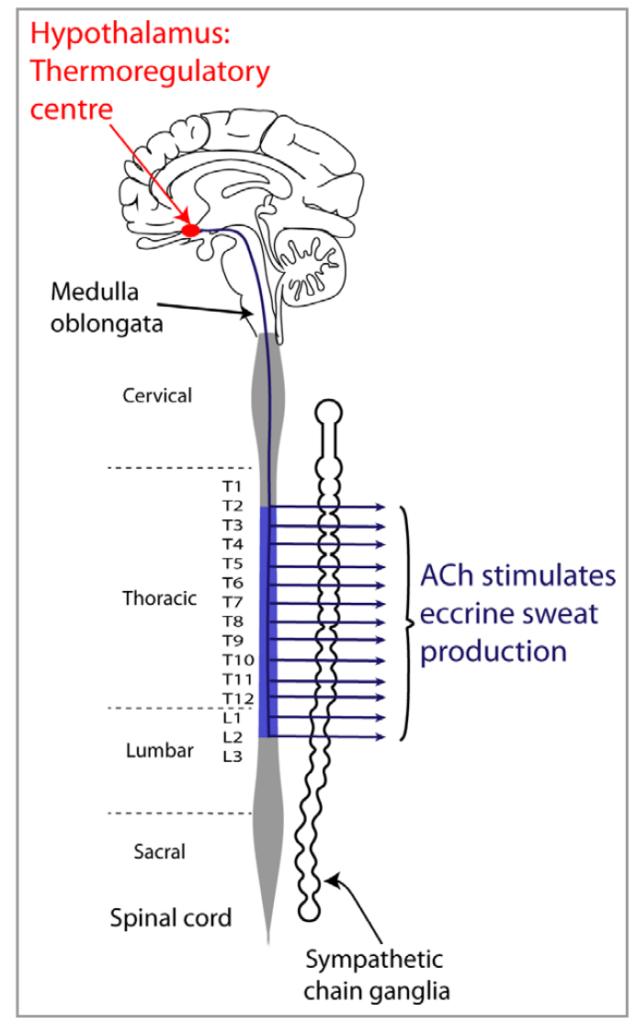
1:体温調節のための発汗
人間は体温調節の多くを発汗に依存しています(体温調節に関してはこちらにまとめがありますのでご参照ください)。視床下部が中枢で延髄、脊髄を下降していき、胸髄領域から末梢へと分布します。神経伝達物質はアセチルコリンで、全身に分布するエクリン腺からの発汗を促します。
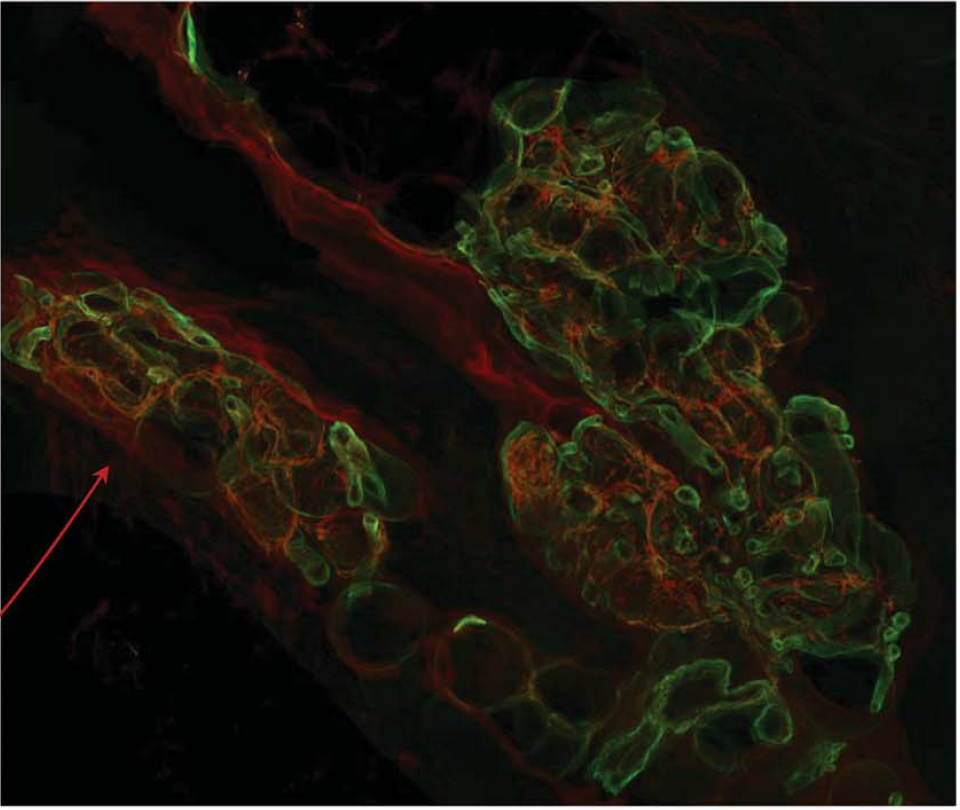
下図は赤色が神経線維(C線維)を表しており、緑色がエクリン腺を表しています(Neurology ® 2019;92:999-1005.)。
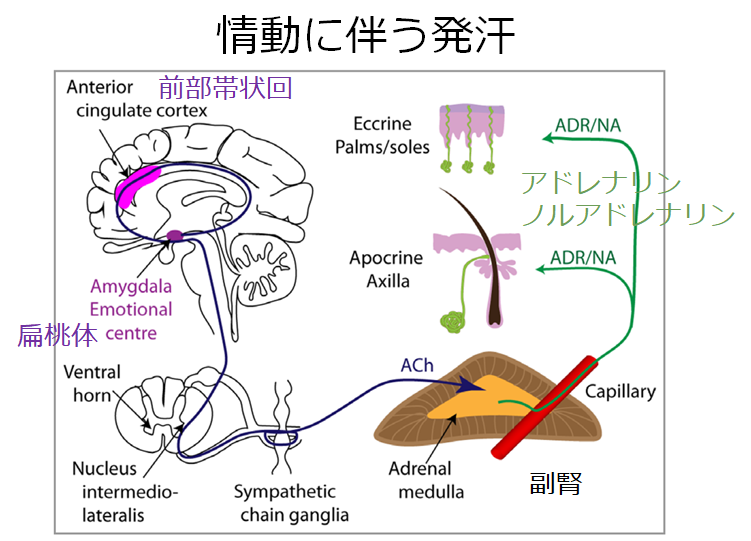
2:情動に伴う発汗
緊張した場合に汗をかくことが該当します。下図の通り前部帯状回、扁桃体が中枢で、脊髄を下降し、副腎髄質からアドレナリンを分泌することでアポクリン腺、エクリン腺の両者にはたらきかけて発汗を促します。神経伝達物質が先程のアセチルコリンではなくアドレナリンである点とエクリン腺だけでなくアポクリン腺が関与する点に注意が必要です。
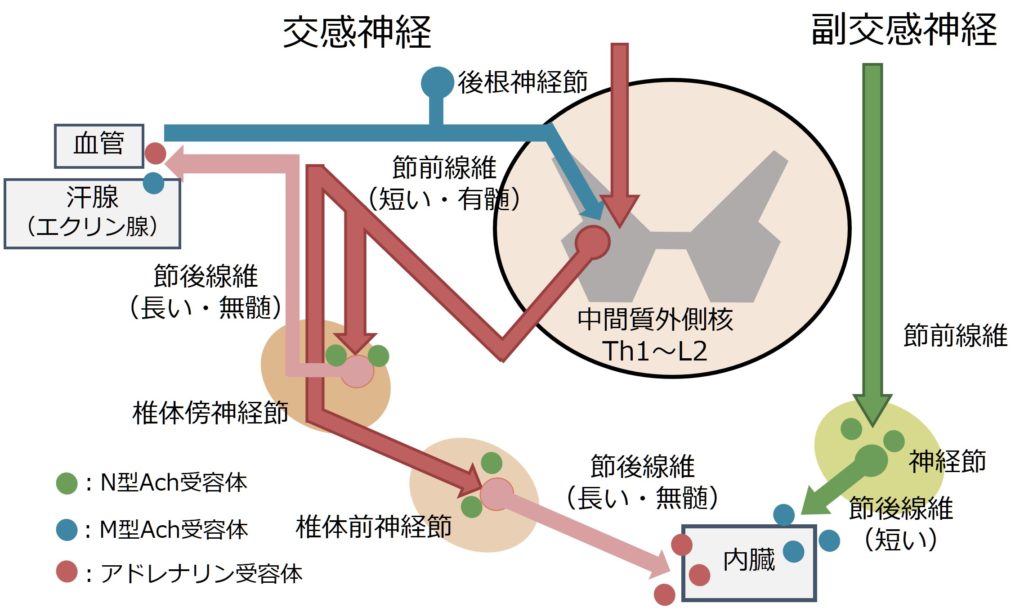
脊髄~末梢レベルでの交感神経と副交感神経の解剖図を参考までに掲載します。
発汗に関する検査
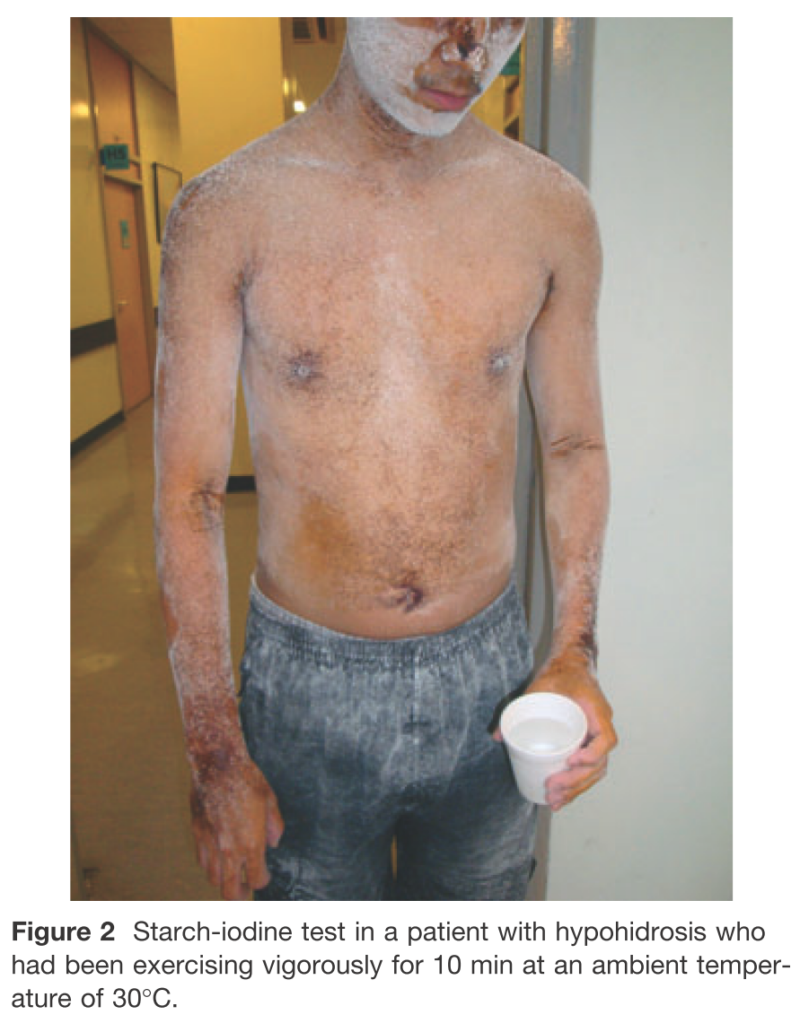
ミノール法:体にヨウ素・でんぷんを塗り、発汗に伴うヨウ素デンプン反応により発汗の分布を調べる古典的な方法です(発汗低下の機序はわかりません)。
QSART(Quantitative Sudomotor Axon Reflex Test):定量的軸索反射性発汗試験
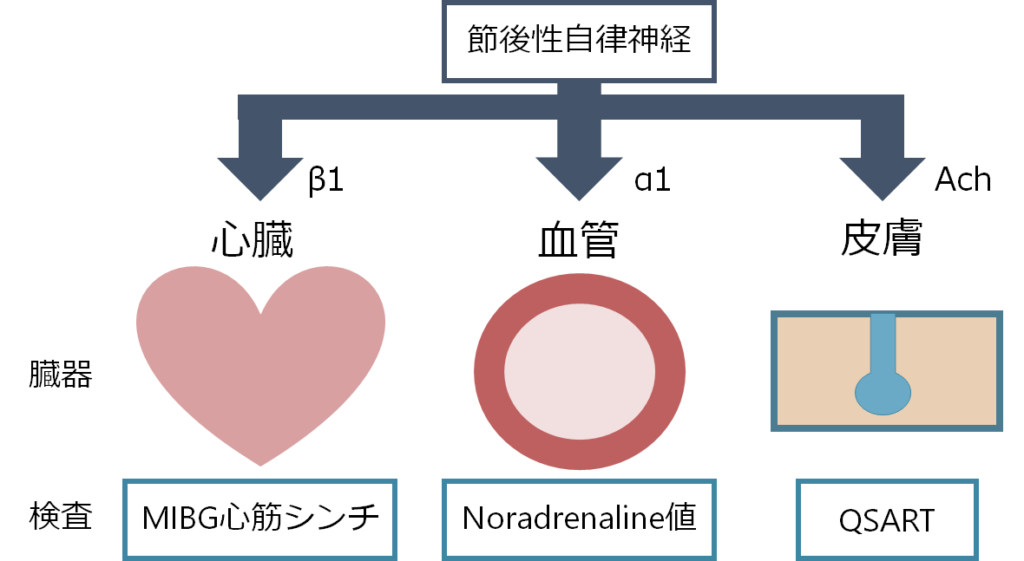
交感神経障害一般を考える際にその障害が「節前線維の障害なのか?」、「節後線維の障害なのか?」が非常に重要です(自律神経障害のまとめにも記載がありますのでこちらもご参照ください)。心臓に分布する節後線維を評価する検査がMIBG心筋シンチで、血管に分布する節後線維を評価する検査がNoradrenaline基礎値で、皮膚に分布する節後線維を評価する検査がQSARTという対応関係にあります(下図参照)。
アセチルコリン溶液をイオントフォレーシス(1.0~2.0 mA:5 分間)で皮膚に浸潤させ、生じた軸索反射により起こる発汗量を測定する方法をとります。通常はイオントフォレーシス
開始後 80~160 秒で発汗が生じ,刺激終了後は徐々に発汗量が減じるとされています(参照:皮膚科の臨床2020年Vol.62 No.6第3章汗腺「無汗症の診断と治療について教えて下さい。」)。
皮膚生検:汗腺の萎縮や周囲への炎症細胞浸潤の評価などで行う場合があります。
無汗症・発汗低下
臨床像
繰り返しになりますが発汗は体温調節に重要な役割を担っているため、無汗症・発汗低下では体温調節が障害され重篤な体温上昇や熱中症をきたす場合があり注意が必要です。通常は汗が出ないことに自分で気が付きますが、まれに発汗低下に気が付かず夏に体調をくずしてしまう、暑い環境に耐えられない・すぐに疲れてしまうといった症状で受診する場合もあるため注意が必要です。
原因
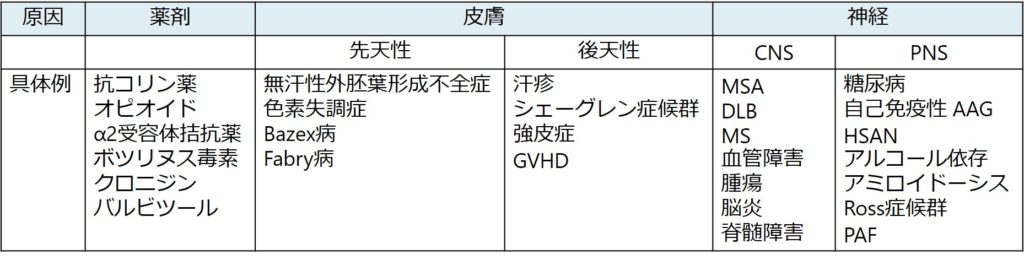
無汗症、発汗低下の鑑別としては病巣を元に分類すると以下の通りになります(JEADV 2013, 27, 799–804より引用)。
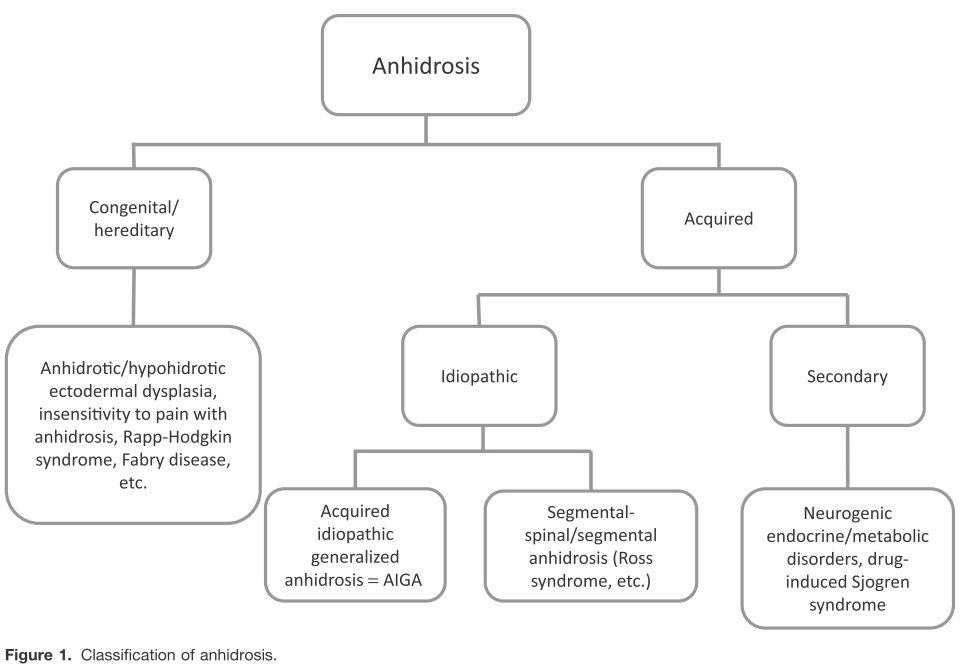
先天性、後天性と分けると以下の通りになります(下図はJournal of Dermatology 2017; 44: 394–400より引用)。
1:先天性/遺伝性:無汗性外胚葉形成不全、先天性無痛無汗症、Fabry病、Rapp-Hodgkin症候群
2:後天性
・特発性:AIGA、髄節性/分節型無汗症(Ross症候群など)
・続発性:神経原性、内分泌・代謝、薬剤性、Sjogren症候群
以下にいくつかの具体的な疾患に関して簡単にまとめを掲載します。
先天性無痛無汗症 CIPA: congenital insensitivity to pain with anhydrosis
・遺伝性感覚自律神経ニューロパチー(HSAN: hereditary sensory autonomic neuropathy)の4型に属し、NTRK1という遺伝子変異が分かっており、ARの遺伝形式をとります。
・温痛覚の消失により外傷に気が付かず骨折や関節脱臼を繰り返してしまう場合などが問題になります。また口腔内咬傷をきたす場合もあります。
・無汗症により体温調節のコントロールが困難になり、高体温、熱中症などが問題になります。発汗低下を小児期は訴えられないまた気が付かれないと不明熱として扱われてしまう場合もあります。
無汗性外胚葉形成不全 Hypohidrotic ectodermal dysplasia (HED)
・歯が少ない、毛髪が少ない、汗をかかないといった毛髪、歯、爪、汗腺などの外胚葉組織に形成異常を先天的に認める遺伝性疾患です。この他耳介低位、鞍鼻、下顎突出などを認める場合もあります。広く「外胚葉形成不全(ectodermal dysplasia)」に分類されますが、本疾患が最も多いとされており、XLの遺伝形式を取るEDA1(ectodysplasin1)遺伝子の変異が最も多いとされています。下図はJournal of Medical Getnetics 1987, 24, 659-663より引用させていただきました。毛髪は非常に薄くもろく、色も薄いことが特徴で眉毛なども薄いことが多いです。

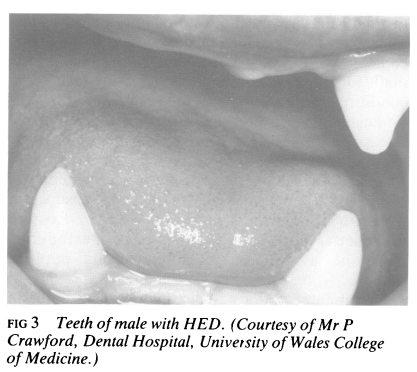
歯牙は欠損、もしくは残存している歯牙はつらら状の先端が尖った形状になることが多い(“conical teeth”)とされています(下図参照)。
特発性後天性全身性無汗症 AIGA: acquired idiopathic generalized anhidrosis
・これらの二次的な原因が特定できない場合の後天性無汗症に対してつけられた名称であくまで除外診断である点に注意が必要です。発汗以外の自律神経障害や神経学的症候を認めないことが必要条件となります。2015年から指定難病となっています。
・発汗誘発時に皮膚のピリピリする痛みや発疹(コリン性蕁麻疹)を認める場合もあります。
・発症早期ではステロイドパルス療法が効果ある場合があります。
Fabry病:詳しくはこちらにまとめがありますのでご参照頂ければと存じます。皮膚症状として2番目に頻度が高く(最も多いのは被角血管腫)、低汗症から発症する症例もあるため(Clinical and Experimental Dermatology (2015) 40, pp441–456)低汗症の鑑別としてとても重要です。
Ross症候群
・後天性無汗症のうち、分節性無汗症を呈し、Adie瞳孔、腱反射の低下~消失を3徴とする疾患です。1958年にRoss先生が報告されたことが端緒となります(Neurology 1958;8:809)。病因は現在はまだ明らかではありません。(後天性の特発性の分節性無汗症としてはRoss症候群とHarlequin症候群が挙げられます)
・臨床像としてはAdie瞳孔が発汗障害に先行(年~数十年単位)して、その後分節性の無汗症を呈することが特徴とされています。
検査
無汗症・発汗低下での全身検索として行う検査は以下の通りです。
・IgE(AIGAで上昇する場合があるため)
・HbA1c:糖尿病
・ANA, SSA, SSB:シェーグレン症候群
・免疫グロブリン・免疫電気泳動・κ/λなど:ALアミロイドーシス関連の検査
以下は全例行うわけではない項目。
・抗ganglionic AchR抗体(Autoimmune autonomic ganglionopathy検索目的で必要な場合は提出を検討)
・Fabry病検索(先天性の場合などは考慮・ろ紙法によるスクリーニングがある)
・神経伝導検査:自律神経は無髄線維なので神経伝導検査で異常所見を捉えられないが、その他の末梢神経障害合併評価目的に有用
・脊髄MRI検査:脊髄病変による交感神経障害を疑う場合
神経内科は皮膚科と連携してよく無汗症へアプローチすることがあるため簡単にまとめさせていただきました。
参考文献
・皮膚科の臨床2020年Vol.62 No.6第3章汗腺「無汗症の診断と治療について教えて下さい。」


