解剖背景
・半規管(前半規管、外側半規管、後半規管):角加速度を感知
・耳石器(卵形嚢、球形嚢):重力は直線加速度を感知
前庭動眼反射
①半規管系:回旋方向と対側に眼が向く←小脳片葉と小脳虫部が抑制 障害されると方向固定性水平性眼振
②耳石器系:重力方法に眼が向く←小脳虫部が抑制 障害されると方向交代性背地性眼振(central paroxysmal positional vertigo)

| 前庭動眼反射 | ||
| 半規管系 | 耳石器系 | |
| 感知 | 回旋の角加速度 | 重力と直線加速度 |
| 反射による眼の方向 | 回旋と“対側方向” | 重力と“同方向” |
| 制御 | 小脳片葉+小脳虫部 | 小脳虫部 |
| 小脳障害での眼振 | 方向固定性水平性眼振 (患側方向) | 方向交代性背地性眼振 (central positional vertigo) |
文献
“Central paroxysmal positional nystagmus Characteristics and possible mechanisms” Neurology® 2015;84:2238–2246
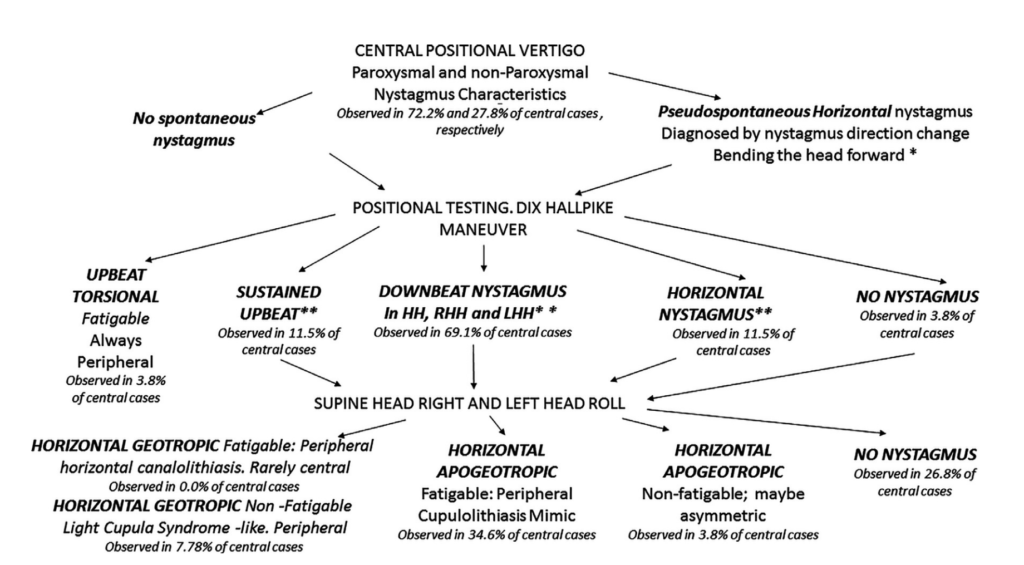
CPN17例の眼振の特徴とMRI画像所見を分析した研究
Central positonal nysgatgmusの眼振パターン3つ
①懸垂頭位での下眼瞼向き眼振(後半規管の抑制が障害):100%
②座位へ戻す時の上眼瞼向き眼振(前半規管の抑制が障害): 94.1%
③Supine head roll testで方向交代性背地性眼振: 76.4%(クプラ結石症と類似した眼振)
上記複数の眼振を有する:94.1%
末梢性BPPVとの鑑別方法
・眼振の多様性(BPPVは特定の頭位での対応した半規管で生じるが、CPNは複数平面で誘発される)
・強度:初期に最大強度となりその後減衰する
・随伴する神経学的異常所見
部位:小脳の小節(nodulus)と虫部垂(uvula) 92.3% 片葉障害は稀
全例で中枢性病変を示唆するその他の神経学的異常所見を認めた 内訳:サッケード異常 88.2%, 自発眼振 76.5%(Frenzel下)、Ocular tilt reaction 76.5%, 四肢または体幹失調 64.7%, 注視誘発眼振 41.2%
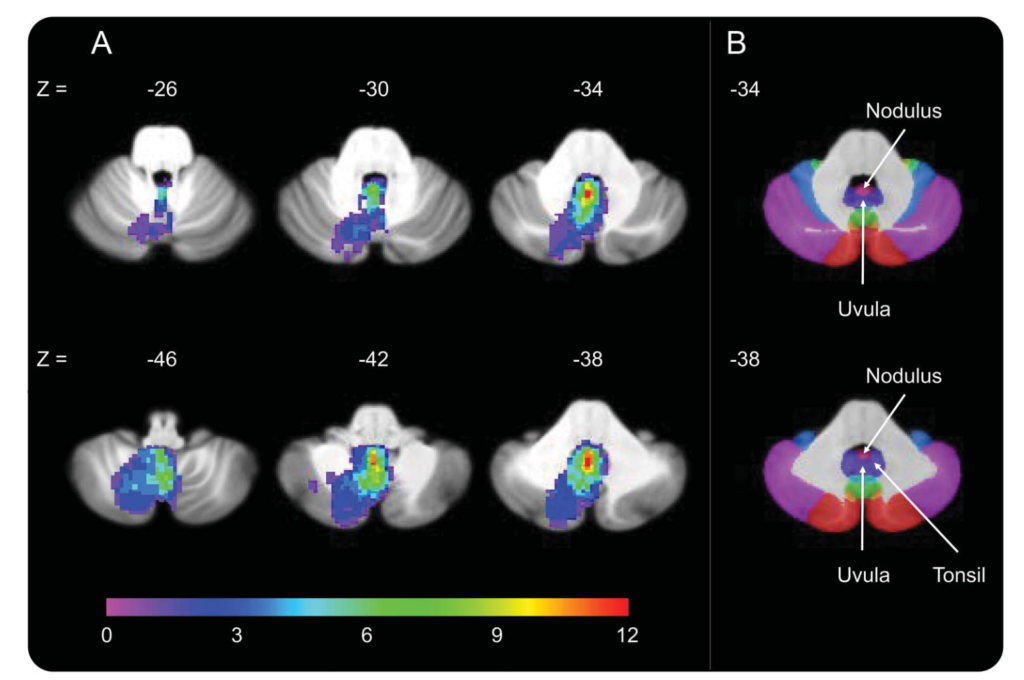
“Isolated Horizontal Positional Nystagmus from a Posterior Fossa Lesion” ANN NEUROL 2014;76:905–910
当初外側半規管型BPPVと誤診されたCPV8例の検討(その他の神経所見合併なし)
⇒「明らかな運動失調や麻痺などの神経所見がない(または初期には検出できないほど微細である)」ために、良性発作性頭位めまい症(BPPV)と誤診されやすいケースを集めた報告)
・①方向交代性背地性眼振 6例 特徴:小脳虫部および小脳小節nodulusが損傷部位
・②方向交代性向地性眼振 2例 特徴:小脳脚や延髄外側の病変
・BPPVとの鑑別点:持続性の眼振(耳石置換法を行っても眼振が改善しない)、症状の乖離、その他リスク因子(脳血管障害のリスク、新規発症頭痛、脳神経症状併発など)
⇒たとえ他の神経症状がない場合でも、特に方向交代性背地性眼振を認める場合は、小脳小節や深部小脳構造を含む後頭蓋窩病変の可能性を考慮する必要がある
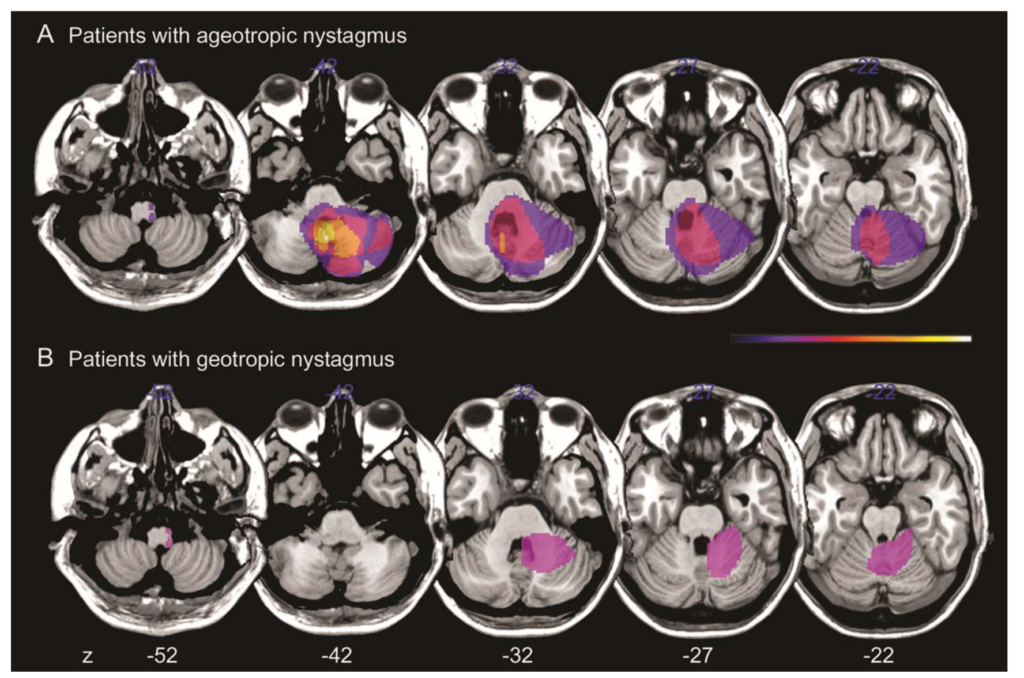
entral positional vertigo: A clinical-imaging study. Prog Brain Res. 2019;249:345-360. doi: 10.1016/bs.pbr.2019.04.022. Epub 2019 Jun 7. PMID: 31325993.
CPV27例の検討 ①下眼瞼向き眼振 68-69% ②水平性背地性眼振 40-42%, 向地性眼振 7% ③多平面性眼振(複数の方向への眼振) 21-23%
眼振の潜時:96.2%の症例で頭位変換後に眼振が生じるまでの潜時(3秒以内)
病変部位:小脳虫部、小節(nodulus)、垂(uvula)などの正中線上の病変が重要
鑑別点:治療への反応、中枢神経所見
頭位変換によって誘発される下眼瞼向き眼振(pDBN)や背地性水平眼振が認められ、かつBPPVの治療法が無効である場合、画像診断を行う前に臨床的にCPVを疑うべきである
CPVとBPPVの鑑別方法
BPPVとCPN(central positional nystagmus)の比較
| 外側半規管型BPPV | CPPV | |
| 病変 | クプラ結石症 | 前庭小脳 |
| 眼振 | 方向交代性背地性眼振 | |
| 潜時 | 数秒あり | 即時 |
| 減衰 | あり(ない場合もあり) | なし |
| 血管リスク | なし | あり(高血圧,2型糖尿病,喫煙) |
| その他の 神経所見 | なし | あり 運動失調(四肢・体幹)、 サッカード異常等が多い |
| 耳石置換法 | 改善あり | 改善なし |
“Characteristics and mechanism of apogeotropic central positional nystagmus” BRAIN 2018: 141; 762–775
| 項目 | CPV | BPPV(クプラ結石症) |
|---|---|---|
| 自発眼振の強度変化(座位 vs 仰臥位) | 変化なし:座位と仰臥位(仰向け)の間で、眼振の強さに有意な差は認められません,,。 | 仰臥位で増強:座位に比べて、仰臥位になると眼振が著しく強くなります,,。 |
| 位置誘発眼振の対称性(左右の懸垂頭位) | 対称的:左右どちらの耳を下にした場合でも、重力の影響として算出される眼振成分(PIN)の強さはほぼ同じ(対称的)です,,。 | 非対称:左右の頭位間で眼振の強さに著しい左右差(非対称性)が見られます,,。 |
| 随伴する神経症状 | あり:注視誘発眼振、首振り眼振、運動失調(四肢・体幹)、サッケード異常などを伴うことが多いですが、約18.5%はめまいのみの場合もあります,。 | なし:他の中枢神経症状を伴わず、めまいと眼振のみが孤立して現れます。 |
| 治療(耳石置換法)への反応 | 改善しない:繰り返し耳石置換法を行っても眼振やめまいは消失しません。 | 改善する:適切な耳石置換法(Gufoni法など)により眼振やめまいが消失します。 |
| 病変部位 | 前庭小脳:主に小脳片葉(nodulus)、小脳虫部垂(uvula)、小脳扁桃(tonsil)に限局した病変が見られます,。 | 外側半規管:外側半規管内のクプラ結石症などが原因です。 |
| 発生メカニズム | 重力推定のエラー:脳内の「重力方向の推定」にバイアスがかかり、頭が止まっていても回転していると誤認するフィードバックが生じます,,。 | 重力の物理的作用:半規管内の耳石(デブリ)に対して重力が作用することで発生します。 |
| 特徴 | BPPV | CPV |
|---|---|---|
| 発現潜時 | 1~5秒 (h-BPPVでは頭部回転の加速やクプラ結石症により短縮する場合がある) | 0~5秒。報告された症例の94.7%で3秒未満(78.9%は「潜時なし」)。 |
| 眼振の持続時間 | 5~60秒 (クプラ結石症ではより長い) | 5秒~60秒以上。体位変換検査全体で、報告されたCPNの40.7%が1分以上持続した。SHHでは85%で一過性(60秒未満)だが、仰臥位頭位変換では62.5%が持続性(1分以上)だった。 |
| 眼振の方向 | 罹患した半規管の平面内で刺激中に発生;後方半規管BPPVおよび前方半規管BPPVでは回旋性/垂直性;水平半規管BPPVでは水平性。 | 純粋な垂直性または純粋な回旋性で、刺激された半規管の平面に起因しない。Dix-Hallpike法では97.5%の患者で非定型的な方向が報告された。純粋な垂直性眼振が47.5%、純粋な水平性眼振が12.5%、純粋な回旋性眼振が5%。体位保持中に方向が逆転する現象は3.7%で報告された。 |
| 疲弊性 | 後方半規管BPPVおよび前方半規管BPPVに典型的、水平半規管BPPVでは稀。 | 可能性がある。 繰り返し検査しても82.1%で疲弊しなかった。 |
| めまいの経過 | クレッシェンド・デクレッシェンド型が典型的(水平半規管BPPVでは一般的ではない)。 | クレッシェンド・デクレッシェンド型が起こりうる。 |
| めまい | 典型的。 | 典型的だが、例外もある。 同時発生するめまいは患者の63.4%に存在した。ポジショナルめまいが言及されたケースでは、94.5%で主観的めまいがCPNに付随した。 |
| 吐き気・嘔吐 | 単回誘発体位変換では稀(激しい眼振に伴う場合、数回体位変換後には珍しくない)。 | 単回誘発体位変換で頻繁(必ずしも強い眼振強度を伴わない)。18人の患者のうち83.3%で報告された。眼振やめまいがない場合でも発生する可能性がある。 |
| 症状の自然経過 | 70~80%で数週間以内に自然治癒。 | 自然治癒は稀。 |
| 関連する神経学的徴候・症状 | なし。 | しばしば小脳性および脳幹性眼球運動徴候。患者の約半数(48.8%)で少なくとも1つの中心性症状または異常が認められた。歩行不安定性(23例)などが最も一般的。70人の患者の58.6%で注視誘発性眼振、異常なサッケード、または追従運動の障害が確認された。 |
| 脳画像検査 | 正常。 | 背側虫部および/または第四脳室の背外側部の病変。患者の74.4%で小脳の関与が認められ、8.5%で孤立性脳幹病変、14.6%で第四脳室を含む病変が認められた。CPNの存在は、後頭蓋窩(脳幹または小脳)の病変を強く示唆する。 |
| 再配置療法への反応 | 適切な再配置療法後に頭位眼振が消失する。 | 再配置療法に抵抗性。 100%の患者で反応しなかった |
全体の参考文献:城倉先生「めまい診療シンプルアプローチ」