病態
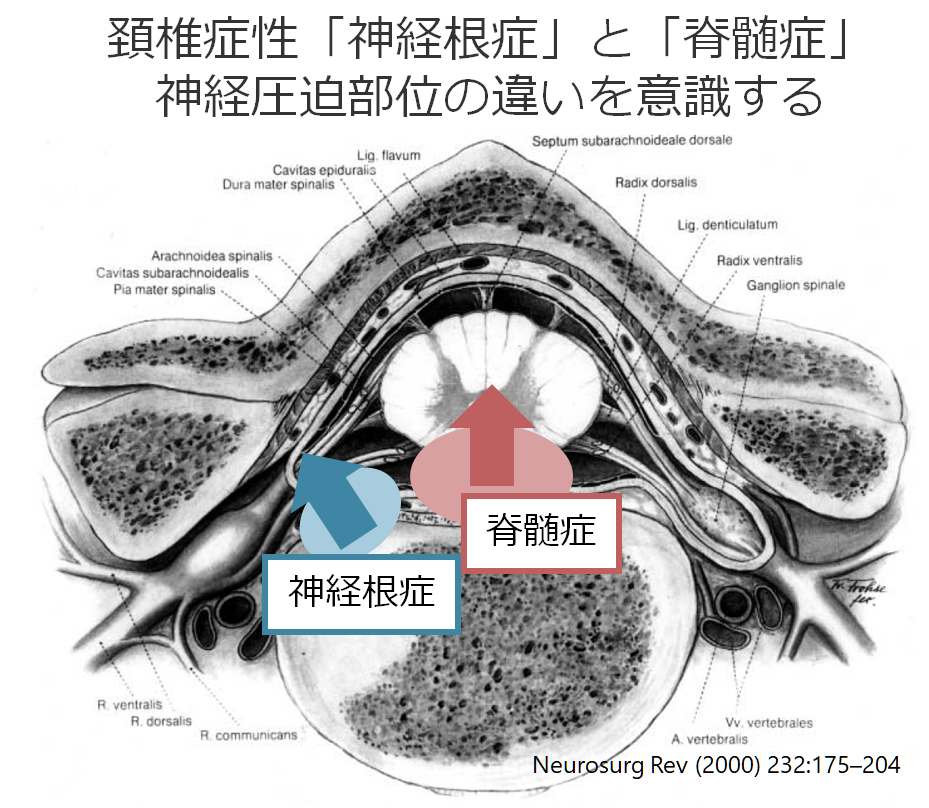
「頚椎症(cervical spondylosis)」は頸椎の骨・椎間板・靭帯などが加齢などの原因により変性する病態を意味します。これらの変性により神経が圧迫される病態は大きく分けて2つあり、1:神経根を圧迫する頚椎症性「神経根症」(radiculopathy)と2:脊髄を圧迫する頚椎症性「脊髄症」(myelopathy)が挙げられます(まれに運動障害のみを呈する頸椎症性筋萎縮症(CSA: cervical spondylotic amyotrophy)がありますが今回は取り上げずこちらをご参照ください)。頚椎症による神経障害を考える場合は、両者をきちんと分けて考えることが必要です。例えば外側に椎間板が突出すれば神経根を圧迫し頚椎症性神経根症を呈しますし、ほぼ正中に椎間板が突出すれば神経根は圧迫せず脊髄を圧迫し頚椎症性脊髄症を呈します。
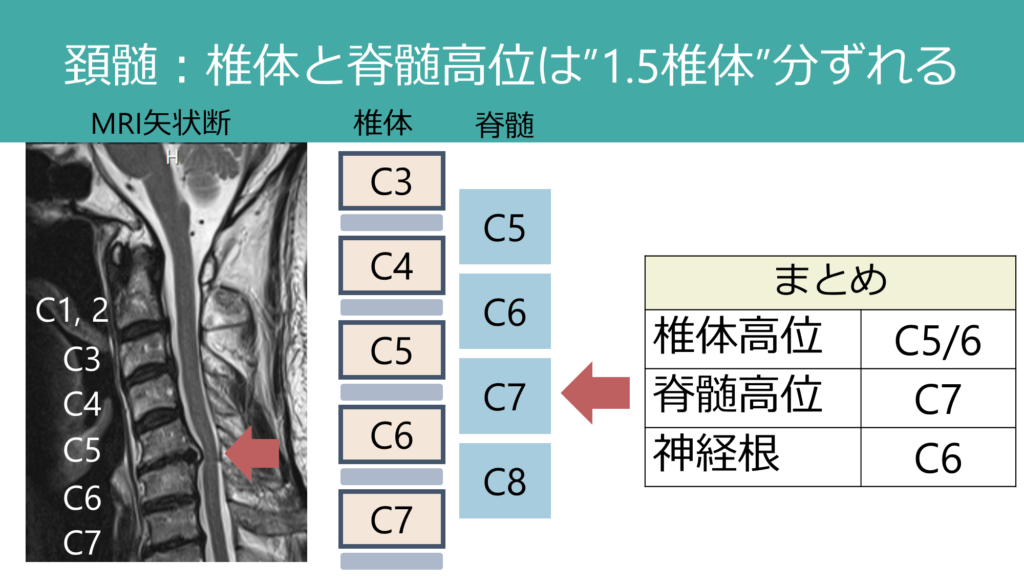
椎体高位と脊髄高位の違い
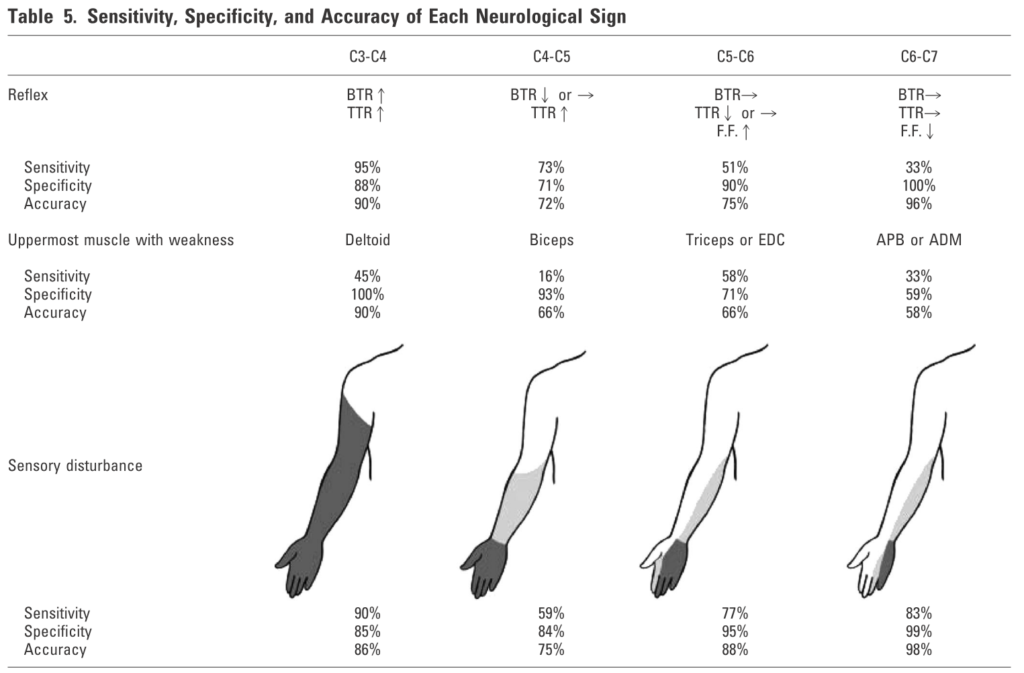
ここでよく間違えやすい「椎体高位」と「脊髄高位」に関して解説します。人間は二足歩行のため発生の過程で椎体が脊髄と比べて垂直方向・上下方向に発達します。このため、脊髄よりも椎体の方が長くなり高さにずれが生じます。例えば脊髄円錐から馬尾に移行する部位がL1前後であるということは国家試験でも勉強しますが、これも椎体と脊髄の高さにずれが生じる結果です。
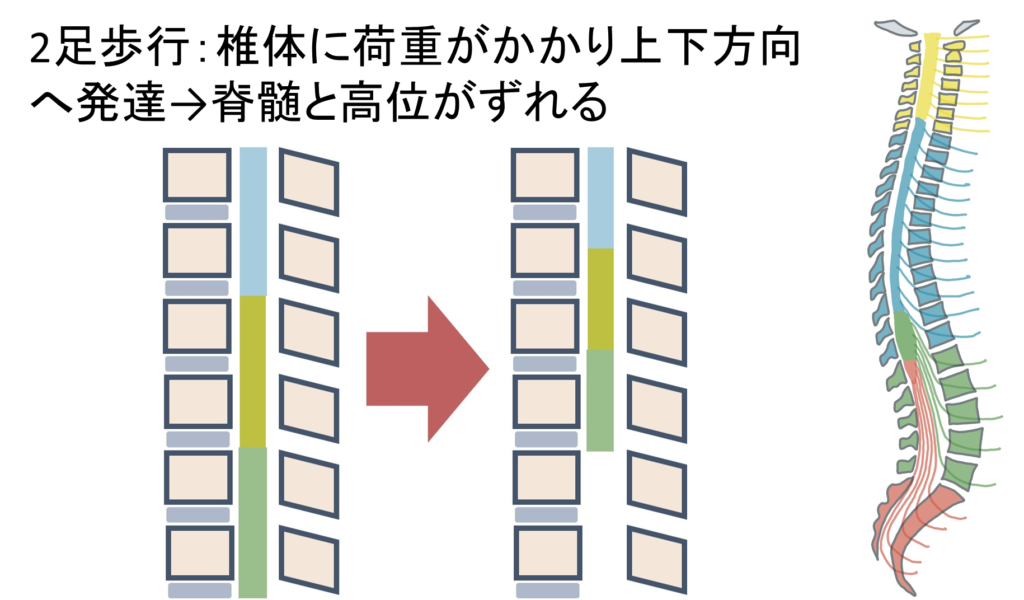
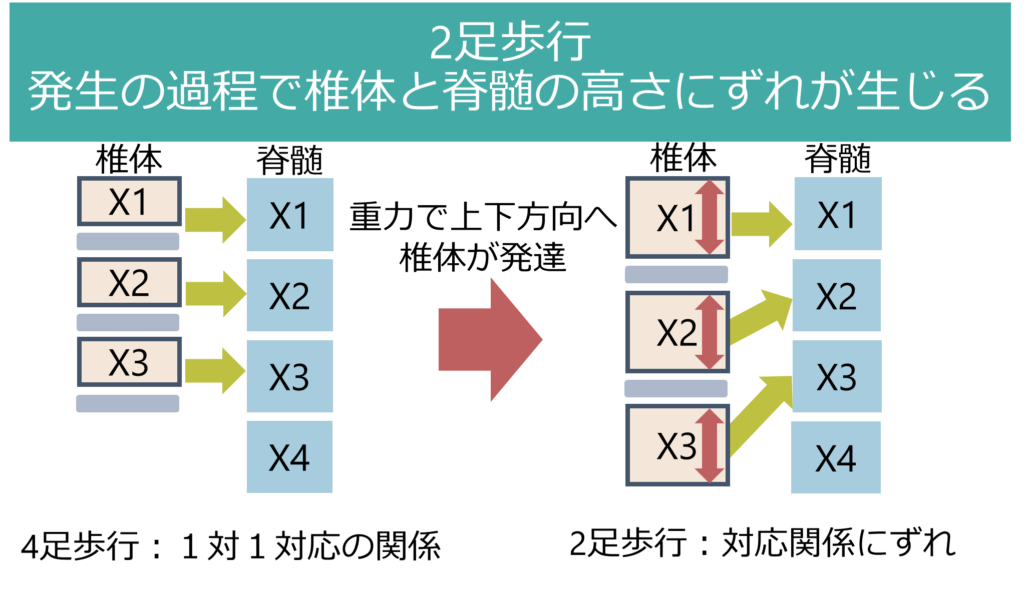
このため脊髄のどの高さが障害されているかを表現する場合は、「椎体レベル」の高さの話(椎体高位)をしているの?・「脊髄髄節レベル」の高さ(脊髄高位)の話をしているのか?を明確に分ける必要があります。
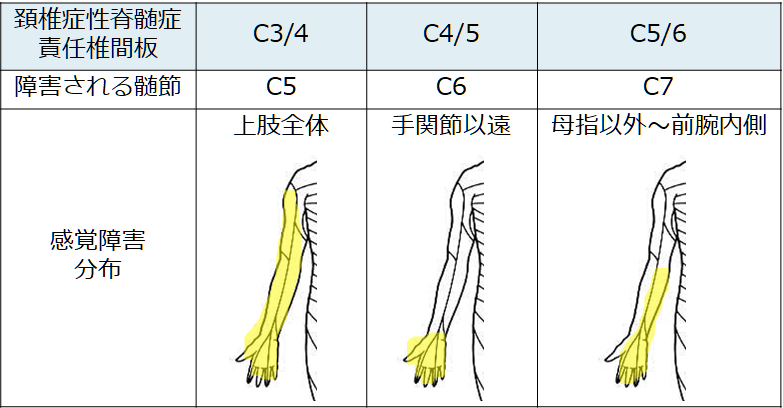
一般的に頸椎領域では椎体と脊髄の高さが1.5個分ずれます。例えば下図は脊髄MRIで圧迫を受けている部位の「椎体高位」はC5/6ですが、「脊髄高位」はC7 (=5.5 + 1.5=7)です。もしこの領域で「神経根」が障害される場合はC6になります。このように、同じ椎体高位であっても椎体、神経根、脊髄すべてのレベルが異なる点に注意が必要です。必ず椎体、神経根、脊髄の話をする場合は「自分が椎体レベルでの高さの話をしているのか?神経根レベルなのか?脊髄レベルなのか?」をきちんと分けて話をするべきです(混乱の原因になります)。私が研修医の先生に指導しているときに多くの方がこの点を誤解しているので注意です。
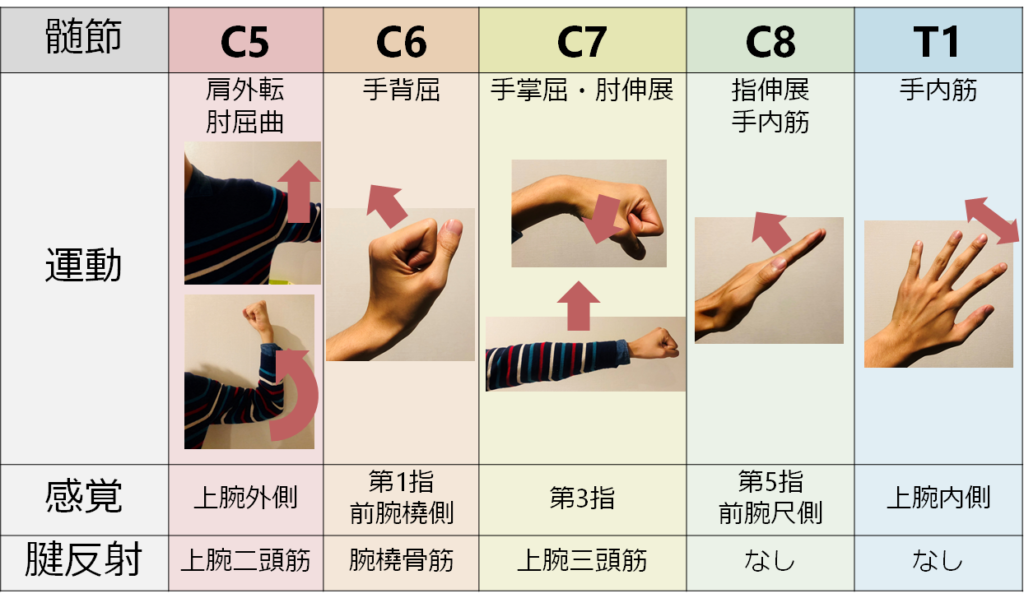
各髄節と対応する運動障害・感覚障害
私たちの体は下のいもむしのイラストの様に節(ふし)構造で出来ています。 髄節と運動機能、感覚範囲の対応関係はただの丸暗記になってしまっている場合が多いですが、脊椎動物の体節の発生過程をおさえるとスムーズに理解できると思います。

普段の僕たちの感覚からするとC5が肘屈曲だと次はC6が手関節屈曲ではないかとつい考えてしまいますが、実際にはC6は手関節背屈でC7が手関節底屈です。
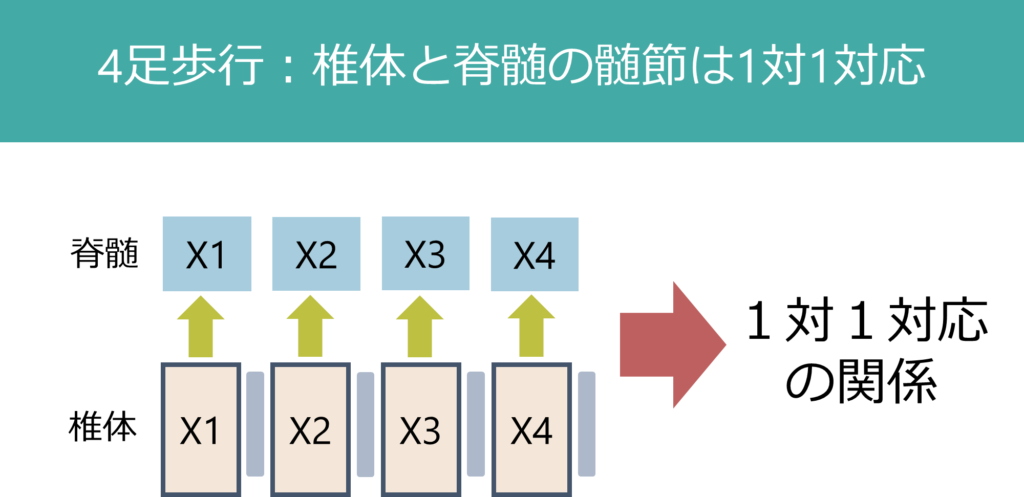
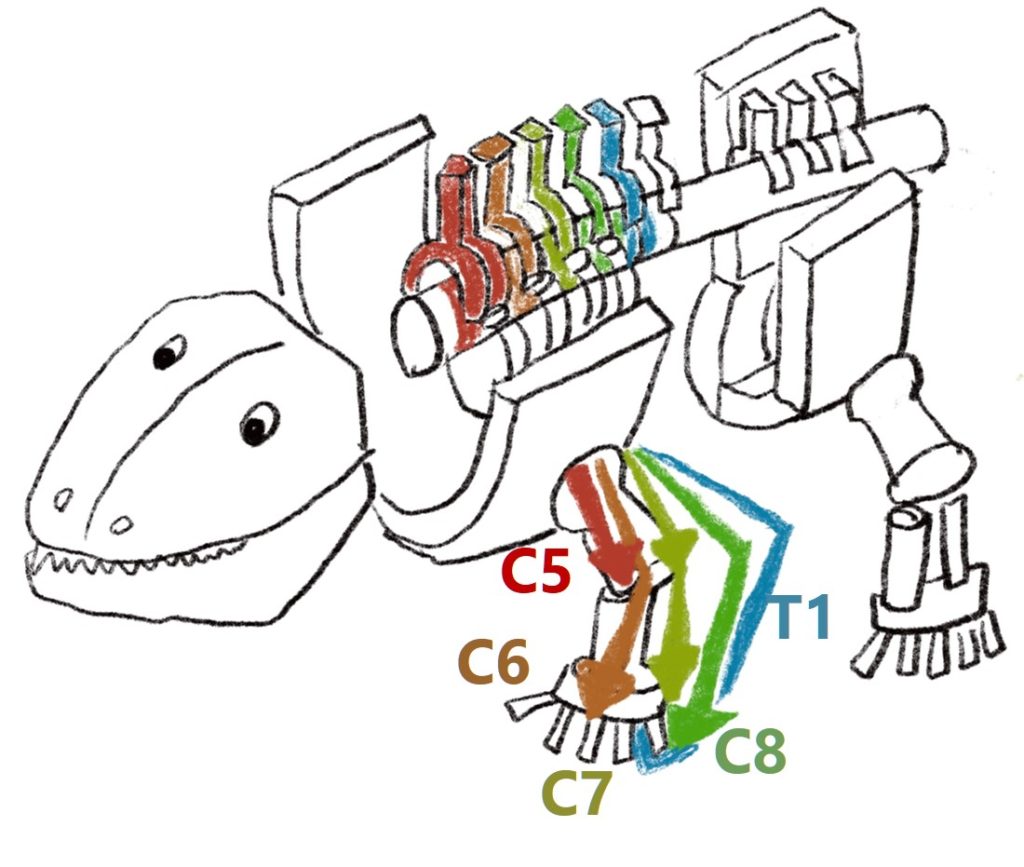
なぜこのような一見ねじれた配置になっているのでしょうか?これはもともと私たち脊椎動物の発生を考えると理解できます。脊椎動物はもともと四足歩行なので四足歩行の骨格から考えます。四足歩行では上腕外旋、肘屈曲、前腕回内、手背屈の下記の様な状態です。
この状態に体節構造を橈側→尾側へ当てはめると、
・肘屈曲→C5
・手背屈→C6
・手屈曲・肘伸展→C7
となることが分かると思います(下図)。つまり四足歩行の体節から考えればごく自然な髄節と運動の対応関係にあるということです。人間が二足歩行に進化した過程でねじれ構造になってしまっているため、一度四足歩行に戻して考えると分かりやすいです。
以下にまとめます。
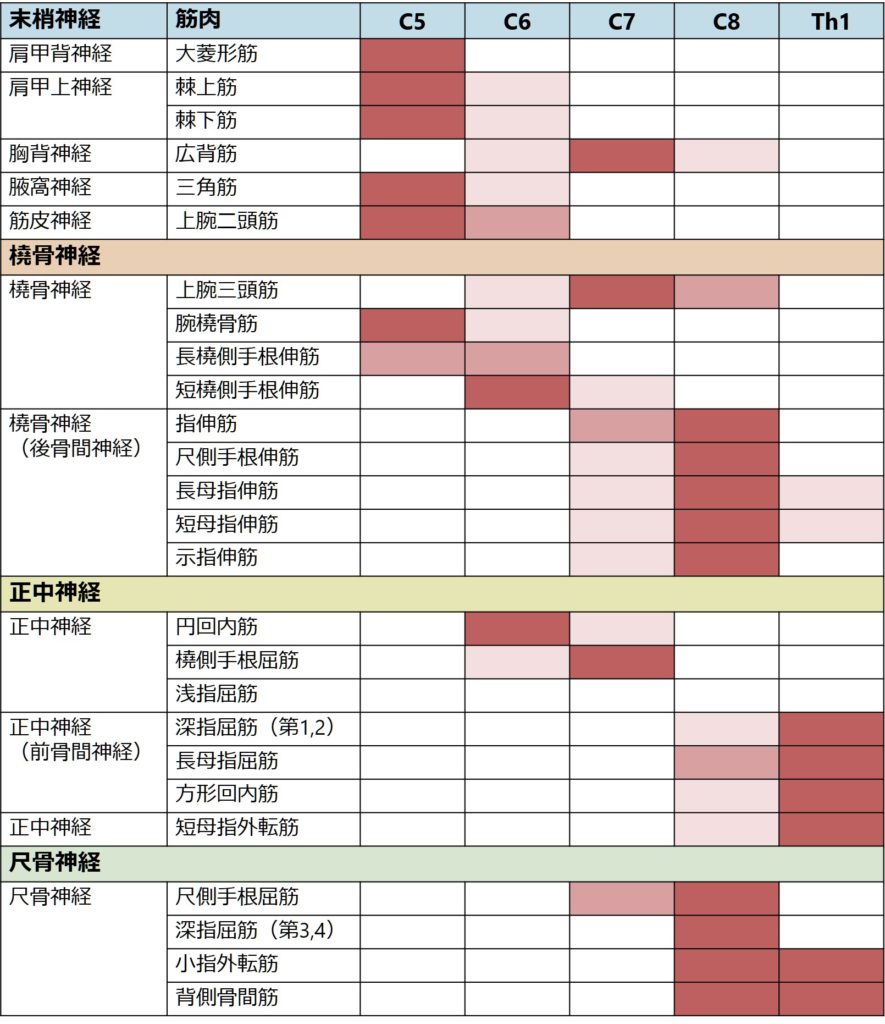
より細かい対応関係に関しては以下に園生雅弘先生がまとめられた対応関係の表を掲載させていただきます。各教科書ごとに対応関係に不一致がみられることがこの領域の問題点ですが、園生先生が臨床・電気生理の両観点から詳しくまとめられていらっしゃいます。
感覚の範囲を覚えるにあたっては、数字の”6″を指で作ると、第1指と第2指が”6″の円部分に該当します。このためこの部分が”6″と覚える方法があります(下図)。

頚椎症性神経根症 CSR: cervical spondylotic radiculopathy
臨床像
頚椎症性神経根症では通常髄節の運動障害、感覚障害を認める前に放散痛(頸部痛~肩痛~肩甲骨)を初発症状として認めます。放散痛より先にしびれが出現することはないとされ、放散痛から神経症状が出現するまでの期間は0-180日(平均30日)と報告されています。この放散痛は頚椎症性脊髄症では認めず、頚椎症性神経症に特徴的なので必ず確認する必要があります。放散痛の部位は神経根と以下の対応関係にあります。
・C5,6:肩甲上部
・C7,8:肩甲間部
・C8:肩甲骨部
また日内変動を認めることが特徴で、朝方改善~午後夕方に強い(特に慢性例である)ことも特徴です。
身体所見
神経根障害は神経根を圧迫することで疼痛を誘発することが出来るという特徴があります。上肢神経根では“jackson test”, “spurling test”により診察をします。
神経伝導速度検査
CMAP:正中神経刺激はAPBで、尺骨神経刺激はADMで測定するため、髄節レベルとしてはそれぞれT1, C8と対応します。同部位C8神経根症では軸索障害によりCMAP ampの低下を認めますが、C8以外レベルでの神経根症ではCMAPに異常を認めません(もちろんF波も)。
SNAP:頚椎症性神経根症で通常圧迫を受ける部位は後根神経節より近位なので、SNAPは影響を受けません(SNAP ampが低下するのは後根神経節以遠の障害と対応する:下図参照)。
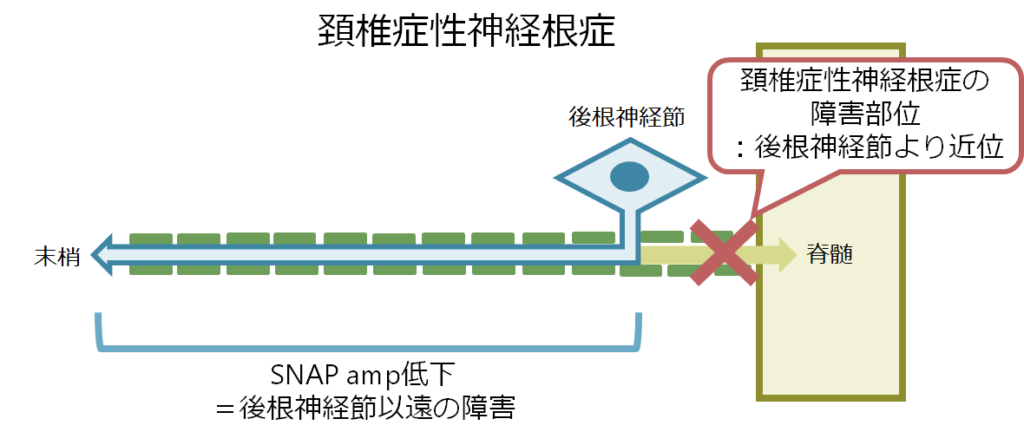
このように頚椎症性神経根症では神経伝導速度検査は通常異常所見を認めません。
頚椎症性脊髄症 CSM: cervical spondylotic myelopathy
病態・症状
脊髄障害の場合は以下の2つに分かれます。
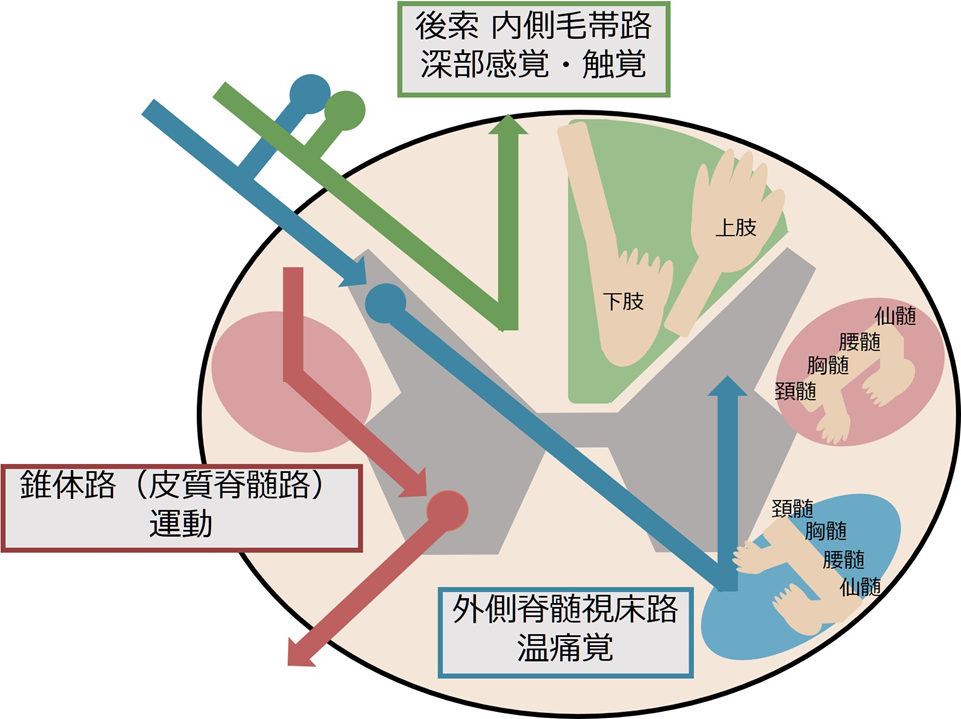
1:灰白質の障害:髄節症候
2:白質の障害:索路症候(錐体路障害による病的反射/深部腱反射亢進・脊髄視床路障害による温痛覚障害・後索障害による深部感覚障害・排尿障害)
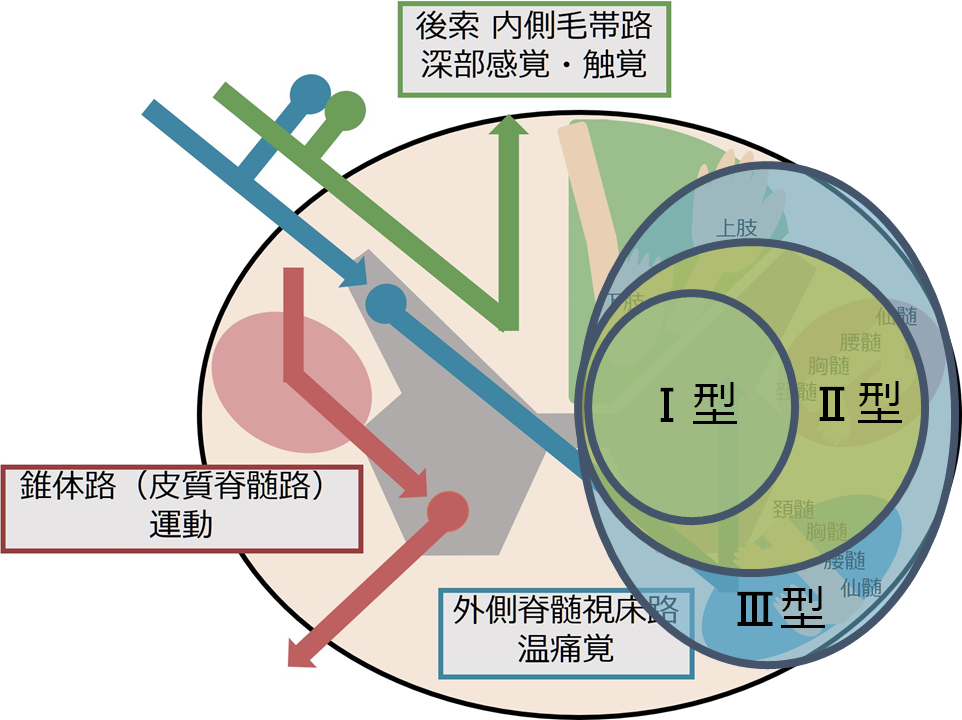
圧迫病変では通常白質よりも中心灰白質のほうが障害されやすいため、髄節症候から発症し、その後に白質(索路)障害の症状が出現します。分類としては服部分類が有名で、Ⅰ型(灰白質障害)、Ⅱ型、Ⅲ型へと伸展していきます。
ただここで注意が必要なのは単一髄節の圧迫でも通常1つの筋肉には複数の髄節が関与しているため(前角細胞が2~3髄節にまたがって存在している場合が多いため)、代償機構が働き必ずしも単一髄節の筋力低下を呈さない場合も多い点に注意です。実際の臨床では手指の異常感覚→手指の巧緻運動障害→下肢痙性による歩行障害という経過をたどることが多いとされています。
感覚障害
また神経根症と違う点は通常疼痛は伴いません。疼痛を伴わず上肢の感覚障害・しびれ、巧緻運動障害から発症することが多いです(索路症状よりも髄節症状が先行する)。また神経根症ではしびれが午後~夕方に強いことが多いですが、脊髄症では1日中しびれがあり時間帯によって変動しないことが多いです。
「頚椎症性脊髄症の初期の感覚障害(多くの場合異常感覚)は髄節症候なのか?」というのは議論があり、“索路症候”なのではないか?(後索の楔状束の障害に由来する)と考察されており、個人的な臨床経験からも後者の索路障害の方が合致する印象があります。例えばC3/4椎体高位の脊髄症ではC5髄節の感覚障害(上腕外側)を呈するはずですが、自験例でも同部位には全く感覚障害がなく手指全体の異常感覚という場合があります。つまりたとえ灰白質の1髄節が障害されても灰白質は上下に伸びているため、他の髄節による代償機構が働きますが、索路障害ではそういった代償機転は働かないためです。
参考:脊椎脊髄 2017;30(2):117-125 特集 頚椎症の特殊な症候学 「頚椎症性脊髄症の感覚障害」 亀山隆
より詳細な検討は下図の通りです(Spine 2006;31:1338–1343)。
運動障害:”myelopathy hand”
頚椎症性脊髄症に特徴的な身体所見で有名なのが”myelopathy hand”です(J Bone Joint Surg Br. 1987 Mar;69(2):215-9. 大阪大学医学部付属病院からの報告で素晴らしい内容で原著論文を読むべき)。これは運動の髄節症候ではなく錐体路障害(索路症候)で巧緻運動障害(頚椎症性脊髄症で多い症状)を呈することを所見としてとらえるものです。頚椎症性脊髄症では尺側の手指進展が難しい割に手首や示指、母指の機能が保たれることが多いという臨床特徴から開発されました。
指離れ徴候:finger escape sign
方法:手掌下向き・手指進展状態で30秒保持する
小指の内転位保持困難→環指、中指にも広がる
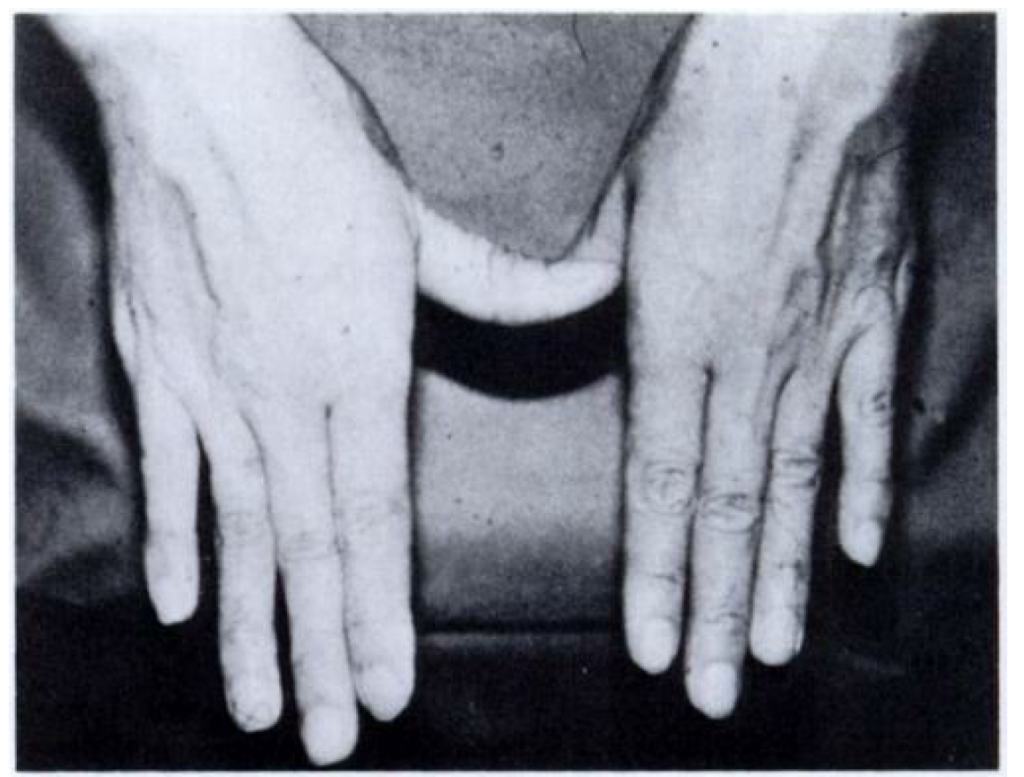
Grading
1:問題なし
2:小指→内転保持困難
3:小指または小指+薬指→内転できない
4:小指+薬指→内転できない or 完全伸展困難
5:小指+薬指+中指→内転できない or 完全伸展困難
grip and release test(10secテスト)
方法:10秒間に手首の開閉を1回とカウントし(開→閉で1回とカウント)、20回以上が正常
頚椎症性脊髄症では手指進展が不十分で遅くなるため20回未満となります
*参考: trick motion:手指屈曲→手関節過度に背屈し、手指伸展→手関節角過度に掌屈するという運動を認めます。巧緻運動障害により手指の屈曲・伸展を素早く切り替えられないため手関節の背屈・掌屈により手指の運動をサポートするようになります。
delayed opening:ぎゅっと手を握った状態から「ぱっ」と手を開く際に通常は「ぱっ」と開きますが、だらっと開くのに時間がかかります。これも頚椎症性脊髄症による手指進展障害を反映しています。
参考文献
・安藤哲朗先生による頚椎症診療の資料(臨床神経 2012;52:469) あまりに素晴らしい神文献です


