大動脈解離ほど非典型例な症状で受診し、初診時に診断が難しい疾患はないと思います(誤診率は14~39%)。これも学生の時は簡単に診断できると思っていたけれどそうではない疾患の代表です(くも膜下出血やACSと同様)。かといって全員造影CTを撮影する訳にはいかないので、造影CT前にどこまで急性大動脈解離を除外できるか?どういうときに造影CTへ行くべきか?の判断が重要になります。以下のADD-RSとD-dimerを掛け合わせたものが最も有用と思います。
ADD-RS(aortic disection detection risk score)
以下の3点を評価し、該当した項目ごとに1点をつける方法です。
■患者背景:マルファン症候群などの結合組織疾患、大動脈疾患家族歴、大動脈弁疾患の既往、胸部大動脈瘤の既往、最近の大動脈手術
■痛みの特徴:突然発症、性状が激痛、引き裂かれたような痛み
■身体所見:脈拍左右差もしくは上肢血圧左右差20mmHg以上、神経学的巣所見、大動脈弁逆流に伴う新規の拡張期雑音、低血圧もしくはショック
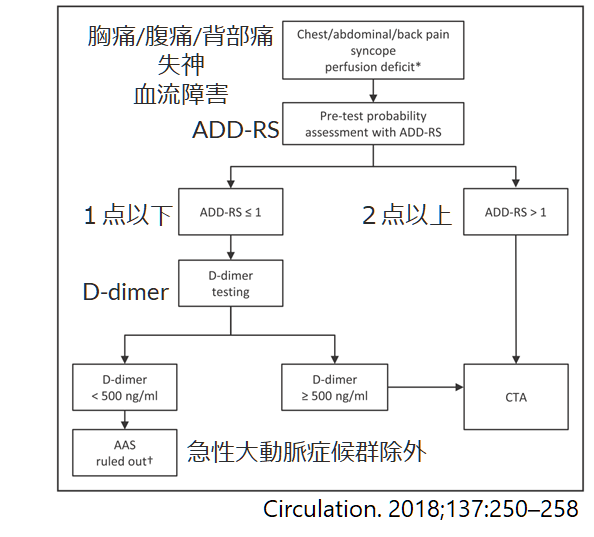
しかし、このADD-RS単独では感度が十分ではないことが指摘されており(IRADまとめでは大動脈解離の4.3%がADD-RS=0点)、またD-dimer単独でも感度が十分ではないとされています。そこで、このADD-RSとD-dimerをセットで評価する方法が提唱されています(下図のアルゴリズム)。これは18歳以上で胸痛、腹痛、背部痛、失神、血流障害などで受診し医師が急性大動脈解離を鑑別に挙げた1850人を前向きに急性大動脈解離が除外できるかどうか検討した研究です(Circulation. 2018;137:250–258)。
■ADD-RS=0点+D-dimer陰性:感度: 99.6%、NPV: 99.7%
■ADD-RS=1点以下+D-dimer陰性:感度: 98.8%、NPV: 99.7%
ADD-RS1点以下+D-dimer陰性ではほぼ急性大動脈解離を除外することができるとされています(誤診は300人に1人程度)。
これは肺塞栓症でのWells criteriaでも同様ですが、やはりD-dimerは単独では何も意味を持たず、かならず臨床的な検査前確率とセットで解釈することが重要です(D-dimerに関してはこちらもご参照ください)。


