病態
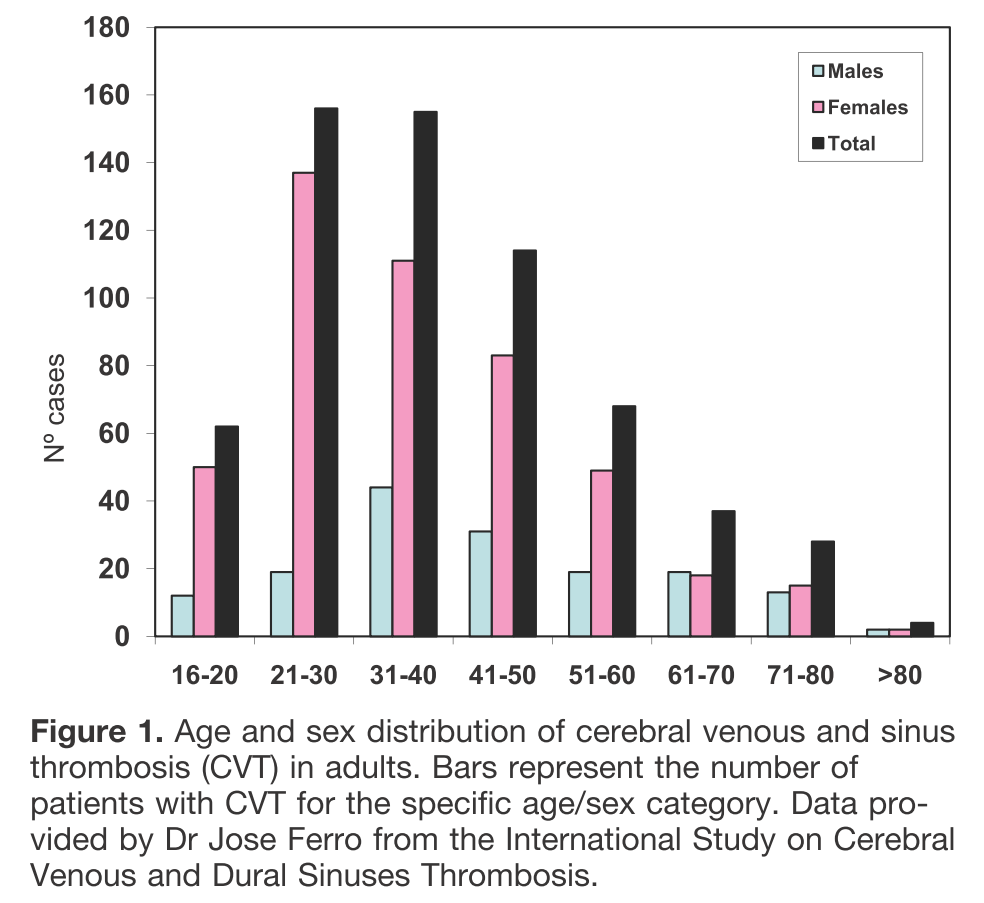
・若年脳卒中の原因として重要です(全脳卒中の0.5-1.0%を占めると報告されています)。女性の方が男性よりも3倍頻度が多いとされていますが、これは妊娠関連や経口避妊薬内服によるリスクなどが寄与しているかもしれません。昨今はCOVID19のadenovirus vector vaccineの副作用/合併症として報告されています。下図は年齢ごとの男女での分布。
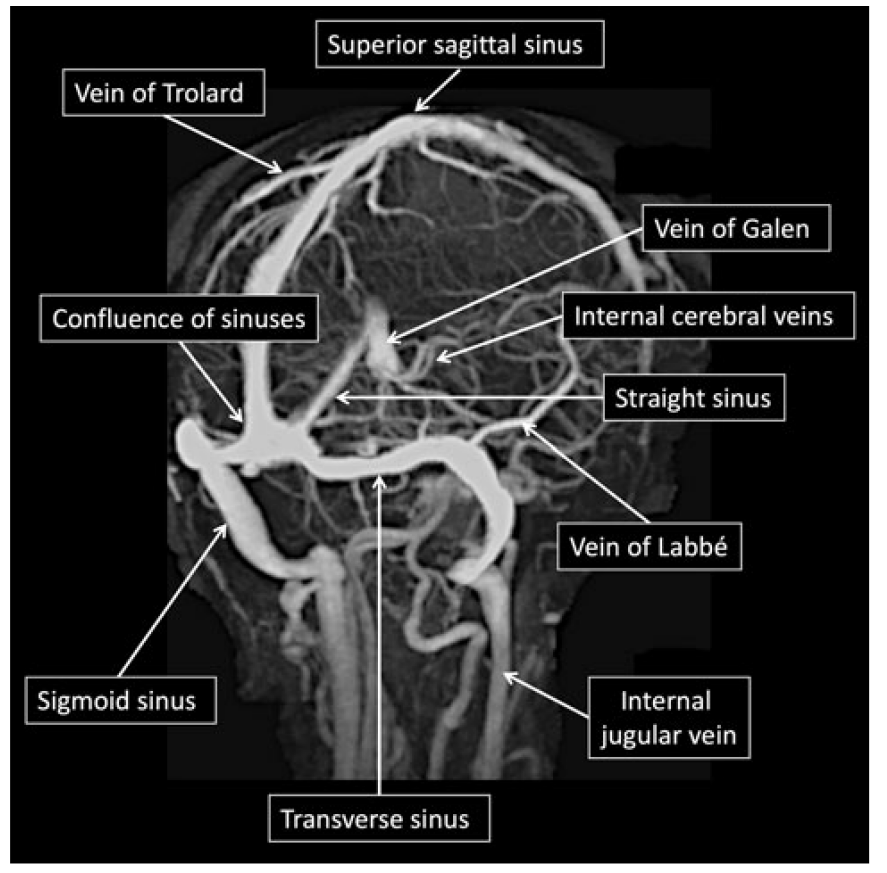
・脳の静脈還流は動脈還流のように明確な区域分けがあるわけではなく、皮質静脈の吻合が非常に多いです。脳静脈塞栓症が発生した部位に対応する神経学的巣症状をきたし、また閉塞の仕方により急性もしくは緩徐の症状を呈します。このように臨床症状がかなり多彩であることと同疾患が比較的まれであること、また通常の画像検査では診断が困難であることなどが相まって診断が難しい/よく見逃される疾患です。
・脳静脈洞に血栓を形成し、皮質枝へ波及することが多いようですが(皮質枝にprimaryに血栓を形成することは稀である)、Straight sinusに直接血栓を形成する場合もあり注意が必要です(両側視床病変を呈する場合もあり注意が必要です:両側視床病変に関してはこちらにまとめがあるのでご参照ください)。
リスク因子
以下のものがリスク因子として挙げられます。
・女性に関連するもの:妊娠、経口避妊薬、ホルモン補充療法
・全身疾患:鉄欠乏性貧血、腫瘍、骨髄増殖性疾患、脱水、IBD、SLE、Behcet病、甲状腺疾患
・遺伝性凝固障害:抗リン脂質抗体症候群、高ホモシステイン血症
・感染症(局所):中耳炎、副鼻腔炎、髄膜炎、硬膜外膿瘍、頭頸部感染症
・外傷
・血管奇形
*Basedow病に関しては前に勤務していた施設でも合併していた症例があったようです。脳卒中 39: 273–276, 2017にも報告があり、Basedow病に伴う過凝固が関与している様です。
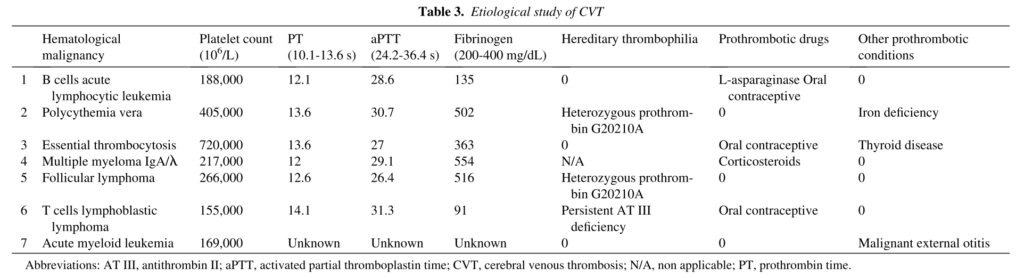
■血液悪性腫瘍に合併するCVT Journal of Stroke and Cerebrovascular Diseases, Vol. 29, No. 4 (April), 2020: 104683
最近気になった症例があったため唐突ですが、血液悪性腫瘍に合併したCVTに関して調べました。この研究では(単施設10年間での症例)CVT症例全体の6.3%(7/111例)に背景に血液悪性腫瘍を認めました(MDSの症例は指摘できませんでした)。具体的な内容は下図の通りです。抗凝固薬がCVTの治療ですが、継続するかどうか?に関して血液悪性腫瘍では出血傾向もあるため判断が難しいですが、全例で診断後すぐに抗凝固薬が開始されており、1例は脳出血で急性期に死亡、その他6例は問題なく継続されています。
臨床症状
・臨床症状としては頭痛が最も多く90%に認めるとされています(頭痛だけを呈する例も25%あるとされています)。しかし残念ながらCVTに特徴的な頭痛の病歴というのは指摘されていません。やはりリスクがある患者の頭痛ではCVTを鑑別に挙げるべきと思います(頭痛患者へのアプローチに関してはこちらにまとめがあるのでご参照ください)。
・頭痛が無い場合に関してStroke. 2015;46:245-247で検討されており、この報告によると頭痛を訴えられない患者(失語、意識障害など)を除き382人中(ISCVTより)10%(n=38)に頭痛を認めなかったとされています。患者背景としては以下の通り年齢が高いこと、男性、麻痺、痙攣があること、皮質静脈の血栓症、脳実質病変(脳実質内出血、梗塞)などが頭痛がないことと相関関係にあるとされています(下図参照)。10%という数字はなかなか多い印象があり、頭痛がないからといってCVTを否定は出来ないため注意が必要です。
・神経学的巣症状は40%に認めるとされます。動脈性梗塞のような突然発症ではない場合が多いとされています。また痙攣も40%程度に認めるとされています。
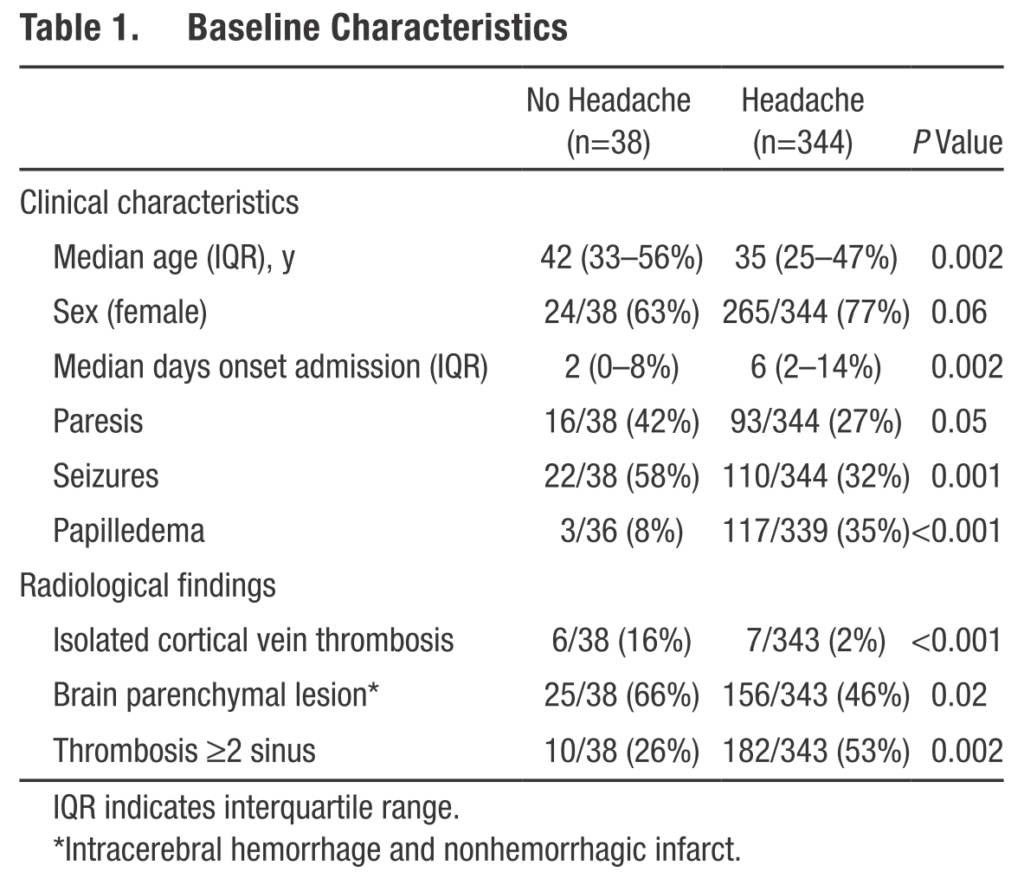
*閉塞する脳静脈と対応する神経学的症状は以下の通りです。
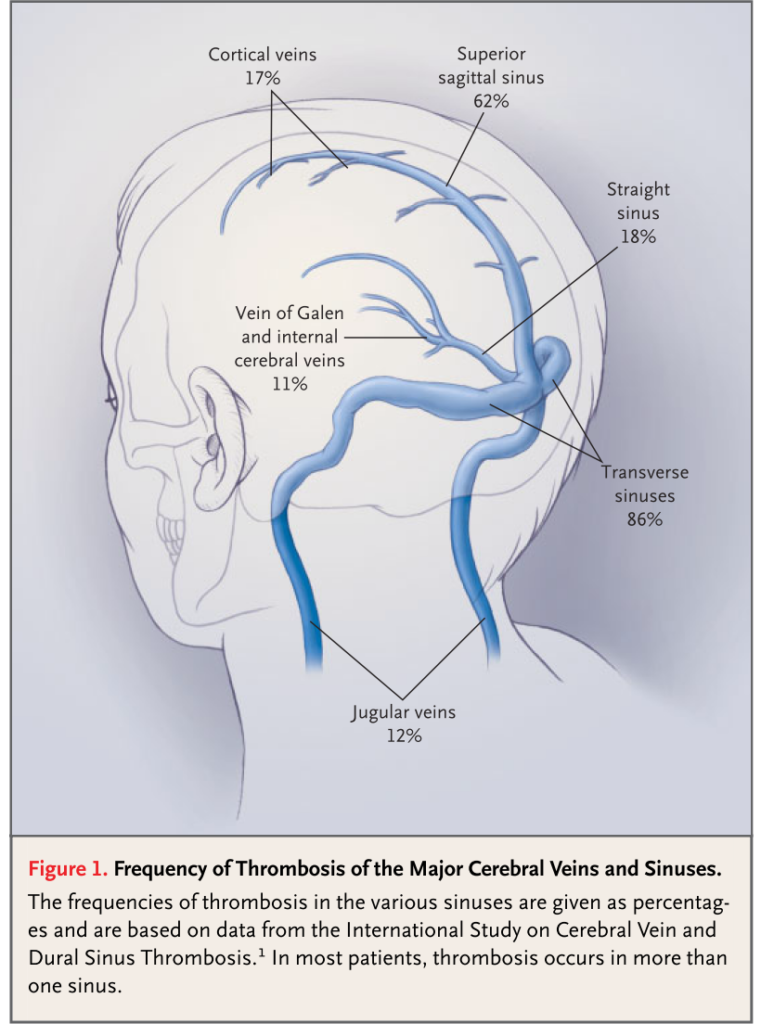
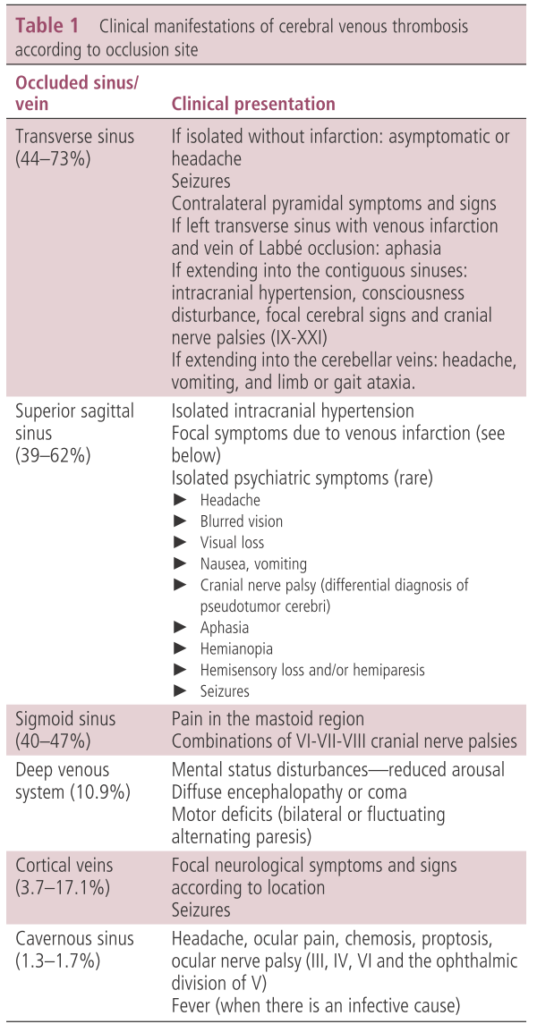
・このようになかなか特異的な臨床症状に乏しいのが現状で、「いつCVTを疑い画像検査へ進むか?」という点が問題です。現状prediction ruleなどは存在しないので、やはりリスク因子を持っているかどうか?から判断するしか無いかと思います。症状自体は頭痛、神経学的巣症状、痙攣などいずれも非常にcommonなものなのでリスクが勝負です。
画像検査
上記のようになかなか非特異的な臨床症状であることから診断には画像検査が重要になってきます。以下で各撮影法、撮像法に関してまとめます。
単純CT検査
・静脈洞内の血栓部位が高吸収になることが特徴“dense triangle sign”, “cord sign”ですが、若年者では生理的に静脈洞が高吸収に見える場合もあり判断が難しい場合もあります。30%の症例では単純CT検査では異常所見が指摘できないとされており、単純CT検査だけで診断することは通常困難です。また急性期血栓は高吸収になりますが、慢性期血栓は吸収値が下がり正常になるため慢性期の血栓診断は単純CT検査では不可能です。
*頭部単純CTのポイント
1:頭部単純CTで必ず最後に静脈をチェックする習慣を身に付ける・特に”bridgin vein”もよく観察する
2:脱水・多血で静脈洞内にびまん性の高吸収値を呈する場合があるが、CVTは”局所性”の高吸収を呈することが鑑別上のポイント
3:thin sliceのCTだとより分かりやすい
以下にCVT自験例の画像を掲載します。
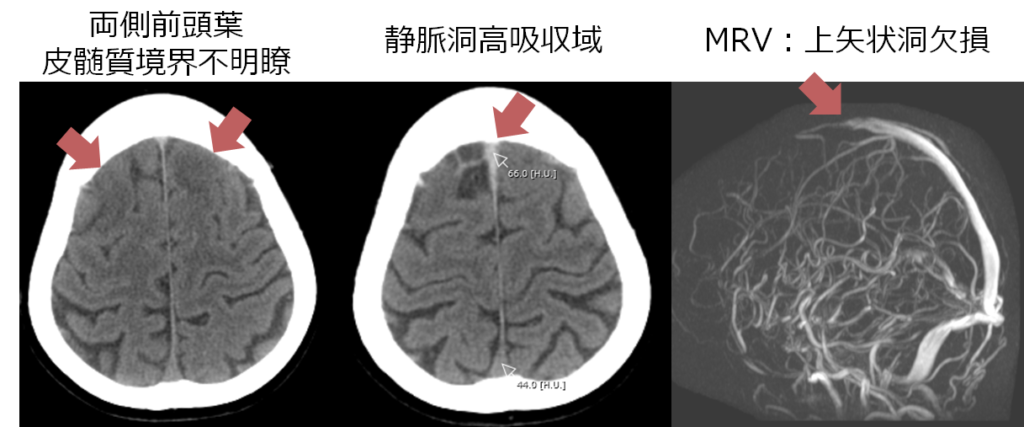
→CVTの診断にはMRVもしくはCTVを使用します。
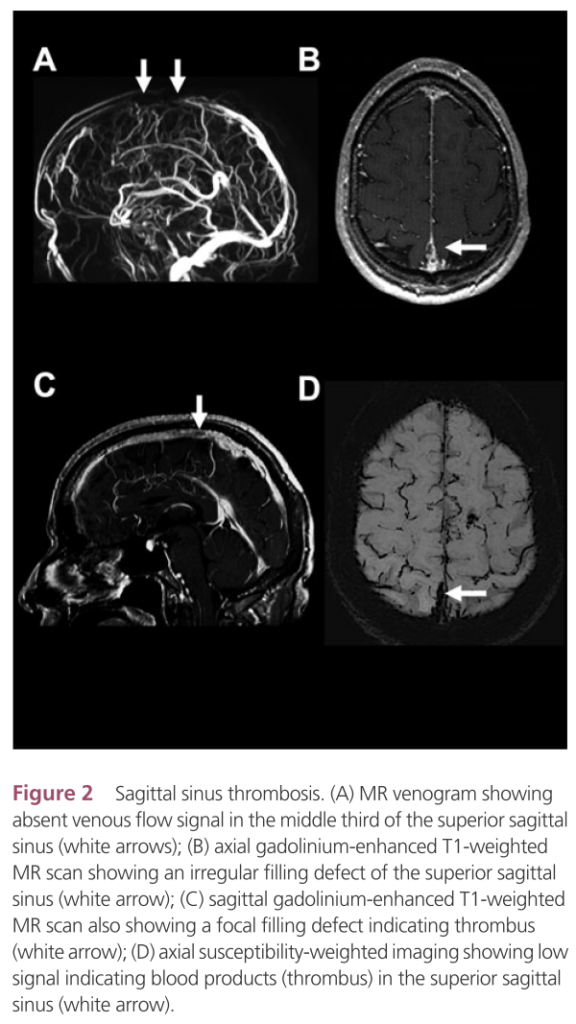
MRI+MRV
・T2*WIもしくはSWI:血栓の検出(”blooming artifact”)に優れています(T1WIも亜急性期に高信号となり有用です)。しかし、これも時間経過と信号変化の対応関係を理解することが重要でかなり長期の経過での慢性血栓ではT2*WIでも高信号となります。
・GdT1造影:血栓の造影欠損を指摘できます
・また動脈血管支配域に一致しない梗塞巣をDWI、ADCから同定することも可能です。動脈還流領域に一致しない梗塞巣を認めることはCVTを示唆する根拠になります。このように通常MRIの情報もMRV撮像時一緒に得られる点や造影剤を使用しなくて済む点が優れています。MRIではこのように脳静脈血栓症の周囲の脳所見から同疾患を疑うこともできる点が優れていると思います。(円蓋部くも膜下出血を合併することもあります。円蓋部くも膜下出血に関してはこちらをご参照ください。)
・MRVは撮像すればCVTと一対一対応で答えがわかるかというとそうではありません。横静脈洞の生理的な左右差でわかりにくい場合やくも膜顆粒が大きい場合はやはり血栓のようにflowが途切れてしまうこともあります。*MRVが有名ですが万能ではない点に注意が必要です。
CTV
・部分的な血栓閉塞などMRV撮影時よりも空間分解能が高いためより細かな描出に有用で、血栓部の造影欠損”empty delta sign”が描出されます。くも膜顆粒との鑑別などで最終的には血栓の「形態評価」が鑑別点となる場合があり非常に重要です。
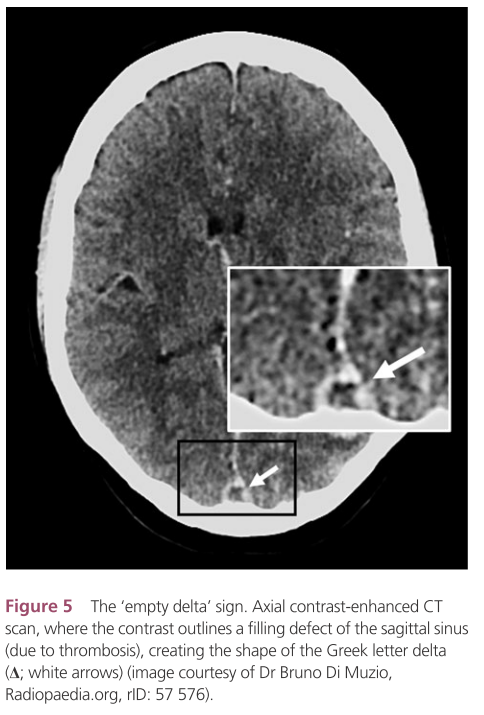
DSAに関してはこれらのMRVやCTVで結論が出ない場合や、dAVF合併を疑う症例において実施するべきとされています。
CTVを1st choiceとするか?MRVを1st choiceとするか?は施設によって考え方が違うかもしれません。私の最もお世話になっている放射線科の先生は造影剤の禁忌が無い限りMRVよりもCTVをおすすめされていました。理由としてはやはり近年のCT検査は空間分解能が非常に高く血栓らしい形態か?くも膜顆粒らしい形態か?の評価がしやすい点が挙げられます。
*その他のレクチャーではMRI(可能であればGdT1造影)を1st choiceにするという神経放射線の先生もいらっしゃいました。
以下に画像の具体例を掲載します。
上矢状洞の場合:神経学的症状は様々です。
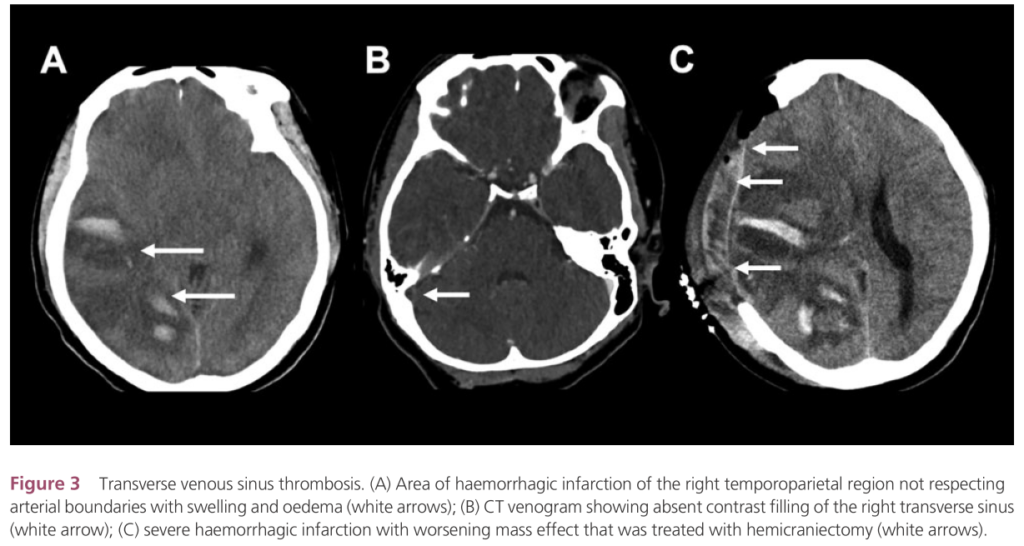
横静脈洞の場合:頭頂側頭葉に出血性梗塞をきたし、頭痛、左側の場合は失語などを呈する場合があります。
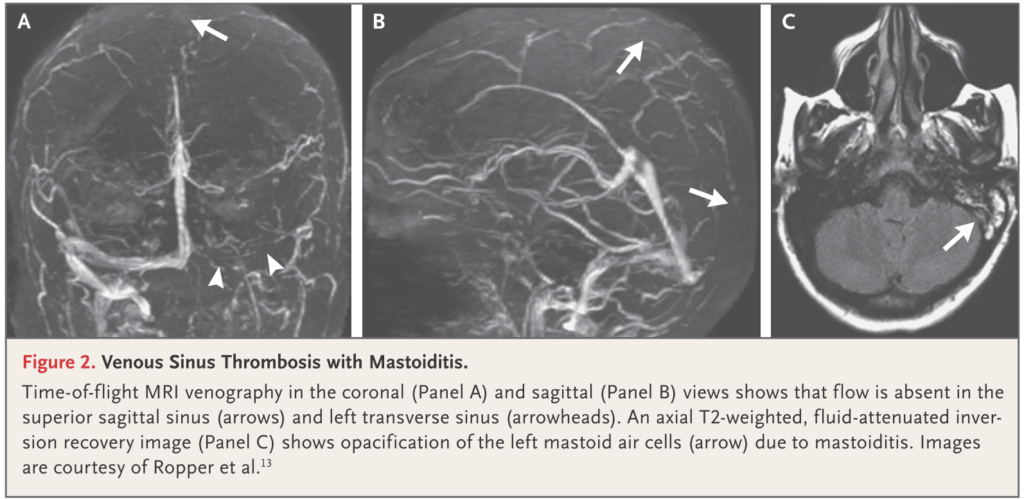
*乳突蜂巣炎が原因となる場合もあり注意が必要です(下図参照)。
深大脳静脈の場合:両側視床病変をきたすことが有名です(両側視床病変の鑑別に関してはこちらをご参照ください)。
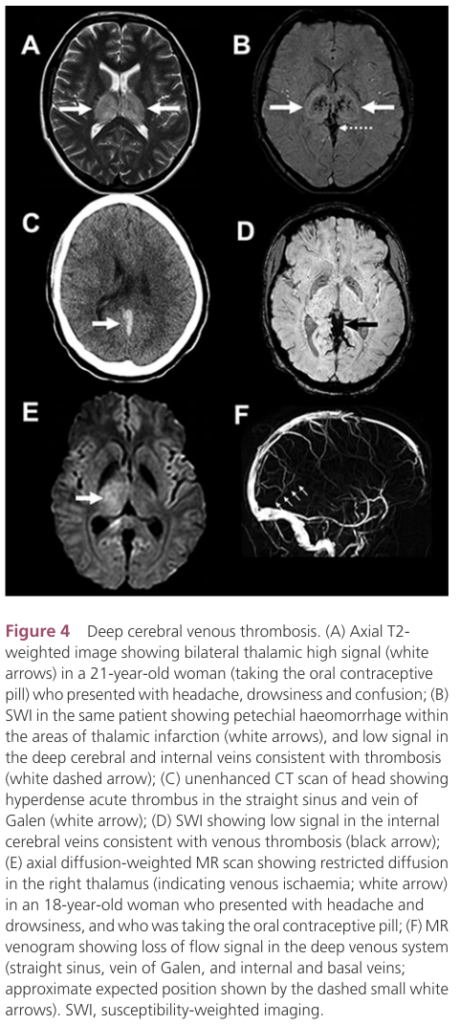
脳静脈はとにかく正常変異が多く、横静脈洞の生理的な左右差(片方の低形成)やくも膜顆粒によるfilling defectが存在しうるため注意が必要です。
■くも膜顆粒との鑑別
勉強すればするほど、また放射線科の先生方とお話すればするほど「脳静脈血栓症とくも膜顆粒の鑑別は極めて難しい」という問題に突き当たります。くも膜顆粒(arachnoid granulation)はCSFを脳静脈へドレナージする役割を担っており、くも膜下腔が静脈洞内に突出した構造で、内部にはCSFや繊維成分、血管などを含みます(下図参照)。
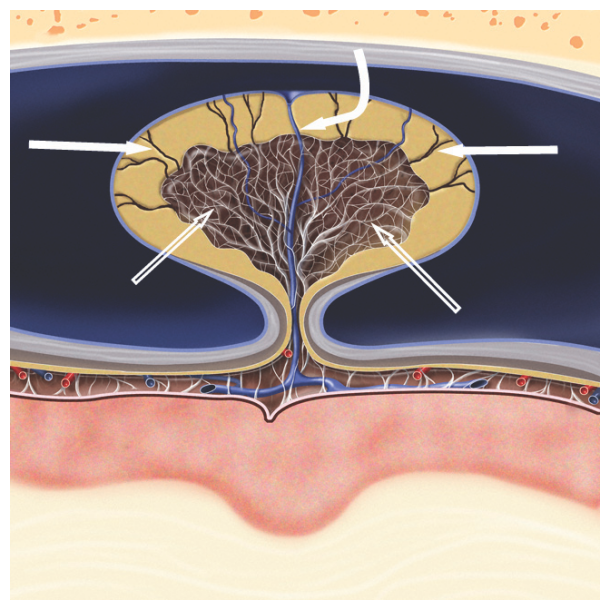
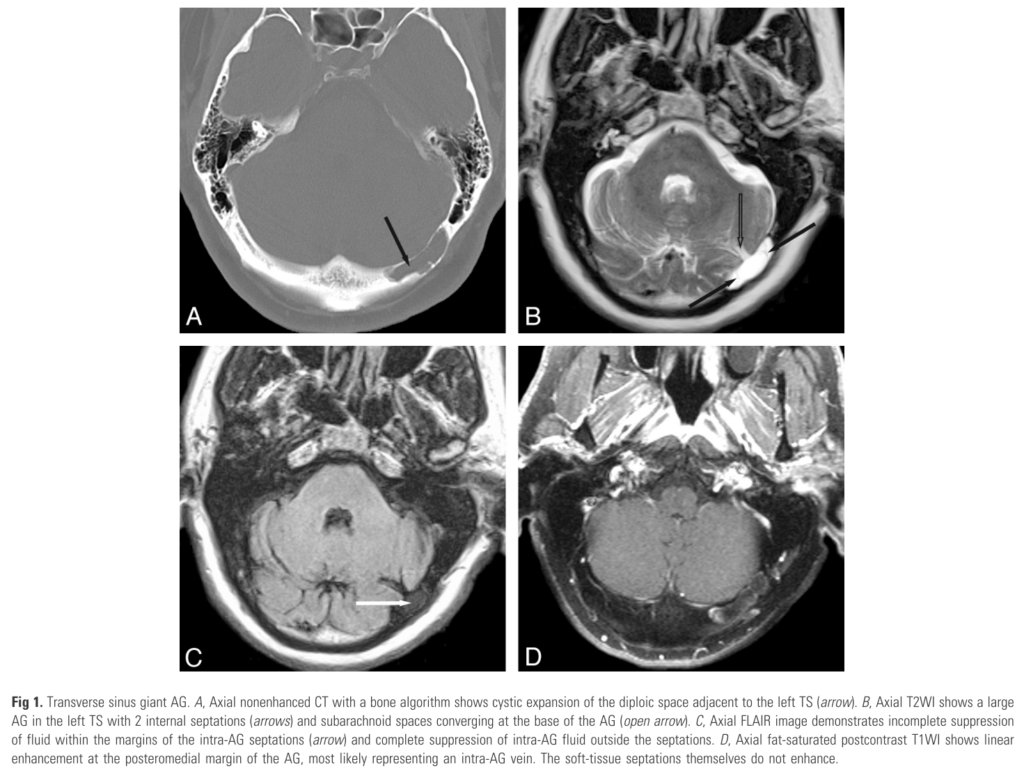
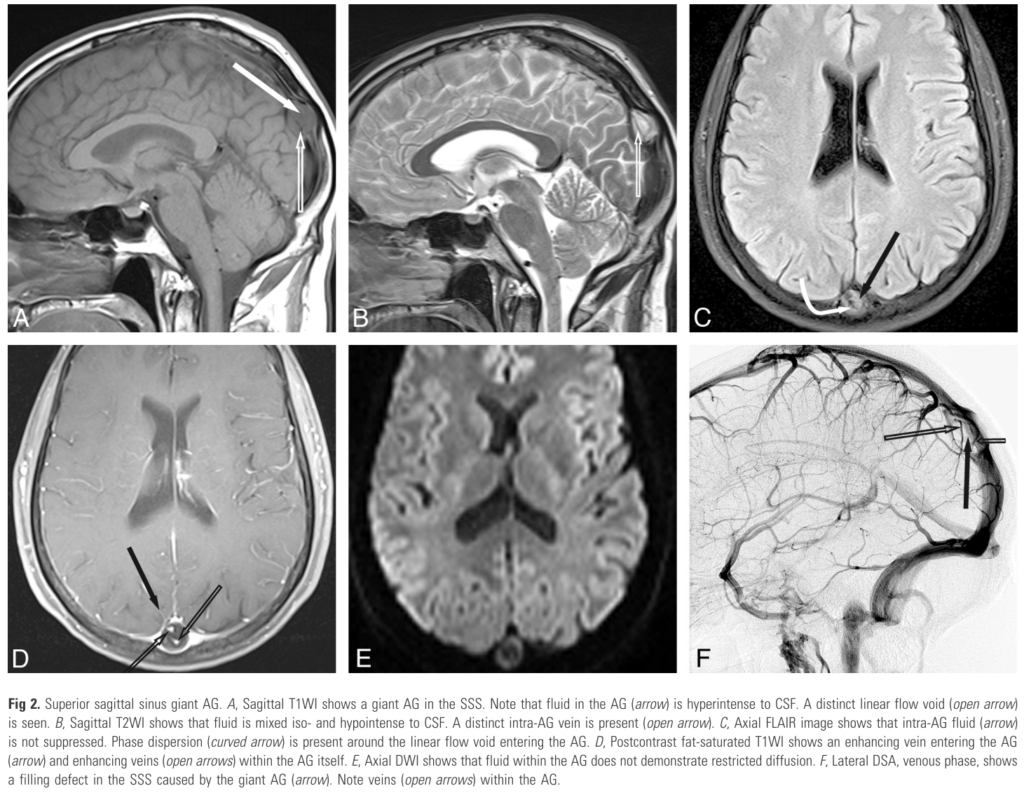
くも膜顆粒は通常2-8mmで結節状の構造で、内部にCSFを含んでいることからCSFと同じ吸収血、もしくは信号を呈することが一般的とされています。しかし、中には非常に大きいくも膜顆粒(>1cm)やくも膜顆粒の内部信号がCSFと異なるものも指摘されています。
■巨大なくも膜顆粒とその信号変化の19例検討 AJNR Am J Neuroradiol. 2010 Oct;31(9):1724-8.
この研究では巨大くも膜顆粒を呈している19例(患者は17人)を検討し、約80%(15/19)で内部信号がCSFと異なっていたと報告されています(DWIで高信号となるものも報告されています)。この信号変化が異なる原因としてはくも膜顆粒内部の血管構造や繊維成分などを反映しているのではないかと考察されています。ただ形態に関しては血栓はelongatedやsausage-shapedであるのに対してくも膜顆粒はwell-demarcated ovoid structureだと記載があります。
治療
■抗凝固療法
・診断後はすぐに抗凝固療法ヘパリン(UFH or LMWH)を開始します。ポイントはCVTによる脳出血は抗凝固療法の禁忌に該当しないという点です。
・脳静脈洞血栓症の出血は静脈還流が阻害されることで静脈圧が高くなり血管が破綻することで起こる、もしくは出血性梗塞になることが原因です。原理的にはこの原因となる血栓を解除することが根本的な出血を止める治療法となるため抗凝固療法が出血時にも適応になると考えられます。つまり通常の高血圧性の脳出血とは原因が根本的に異なる点に注意が必要です。
・これは原理的な議論ですが、実際のデータからも脳静脈洞血栓症に対して抗凝固療法は安全に導入できるとされています。観察研究からの報告ではCVTに対して抗凝固療法導入後の脳出血リスクは0-5.4%と報告されています。また死亡の原因も抗凝固開始後の脳出血によるものはほとんどないと報告されています(Stroke. 2011;42:1158-1192.)。
・脳出血に対して抗凝固療法というのは一見抵抗がありますが、こうした病態背景と臨床試験の背景から抗凝固療法を推奨するrecommendationに至っています。
*参考:AHA/ASA2011年ガイドラインの推奨 “For patients with CVT, initial anticoagulation with adjusted-dose UFH or weight-based LMWH in full anticoagulant doses is reasonable, followed by vitamin K antagonists, regardless of the presence of ICH (Class IIa; Level of Evidence B).
*参考:EANガイドラインの推奨 Recommendation :”We recommend treating adult patients
with acute CVT with heparin at therapeutic dosage. This recommendation also applies to patients with an intracerebral haemorrhage at baseline.“
Quality of evidence: Moderate.
Strength of recommendation: Strong.
*参考:CVTに関するRCT:Lancet. 1991;338:597–600. Stroke. 1999;30:484–488.
・急性期治療後はリスク(下記のprognostic score for CVT)に応じて抗凝固薬を継続する方法があります(CVT再発リスクは2-7%/年、その他の静脈血栓症再発リスクは4-7%/年と指摘されています)。後療法としての抗凝固薬は現状はワーファリン(INR=2-3目標)を使用しますが、今後はDOACが主体となってくる可能性があります。現状のガイドラインはまだCVTに対するDOACのstudy数が少ない点でワーファリンの使用を推奨しています。
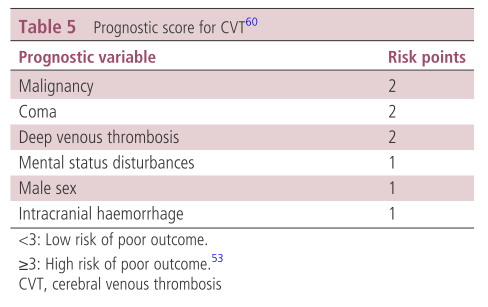
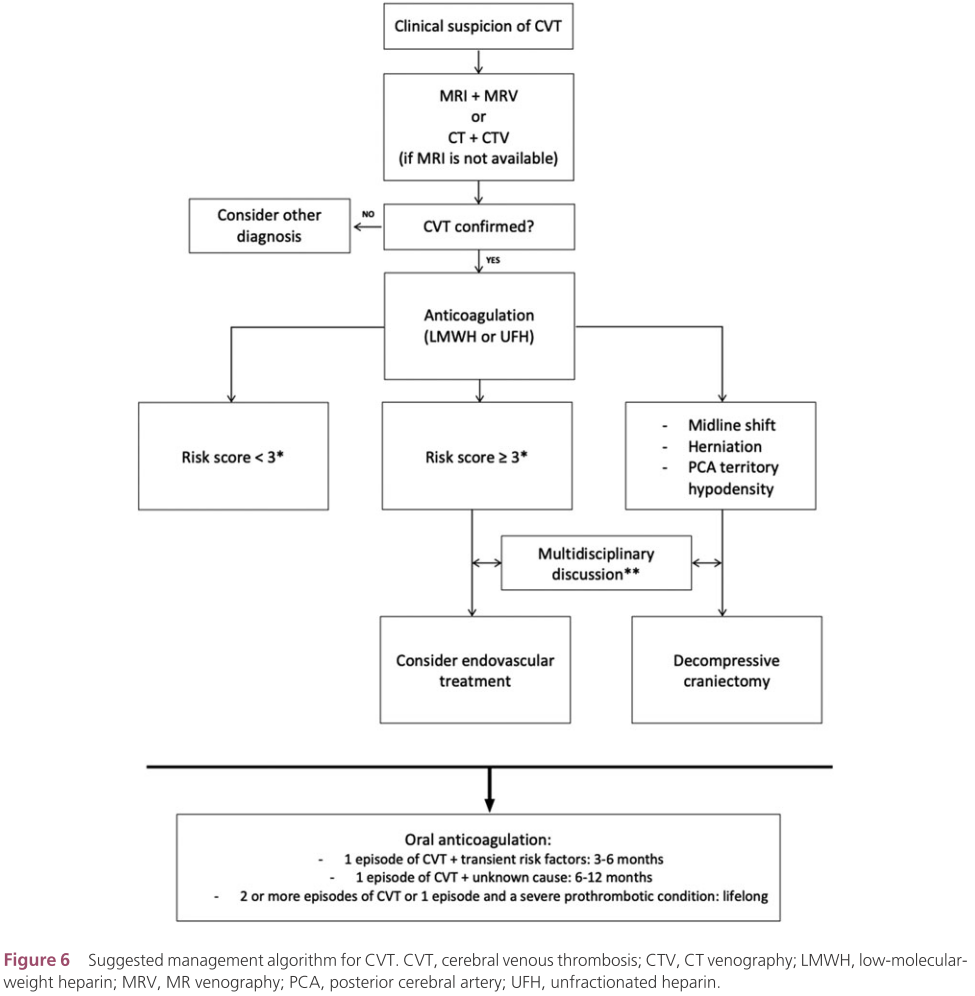
検査から治療のアルゴリズムとして以下の記載があります。
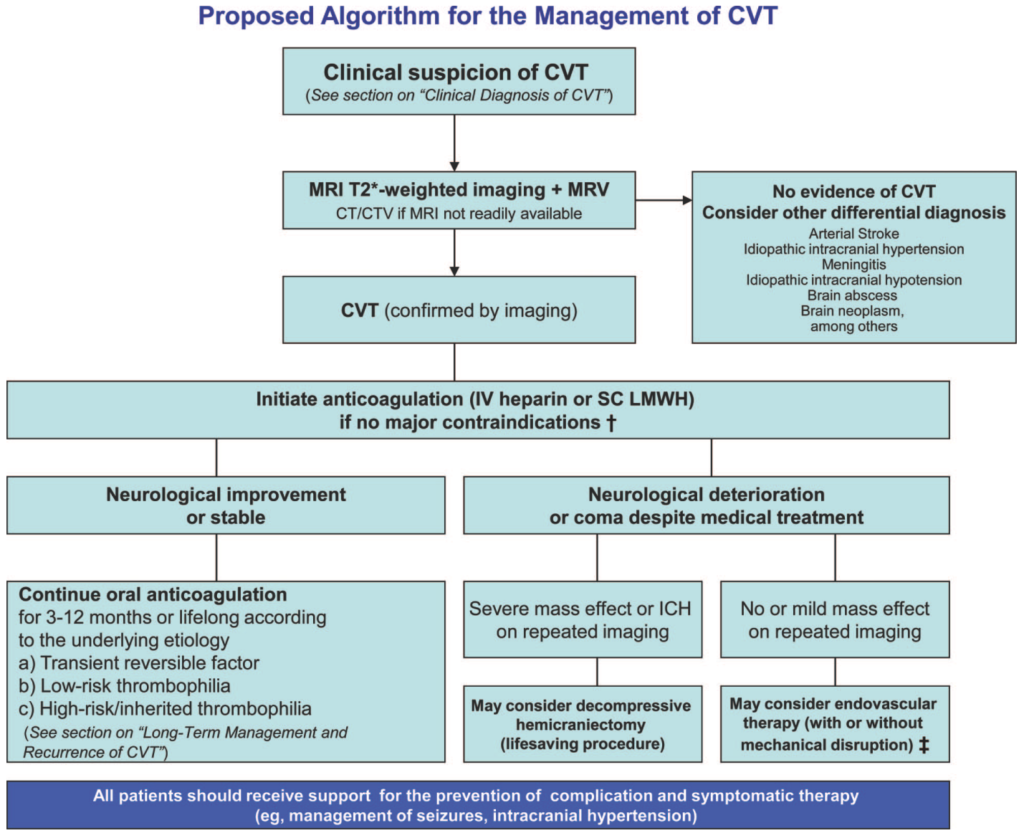
■合併症に対する治療介入
・急性症候性発作:発作を認めていない段階から予防的に抗てんかん薬を使用することは推奨されていません。現状は急性症候性発作を認めた場合は抗てんかん薬を導入し対応します。
*参考:AHA/ASA2011年ガイドライン “In the absence of seizures, the routine use of antiepileptic drugs in patients with CVT is not recommended (Class III; Level of Evidence C).”
・水頭症:上矢状静脈洞はくも膜顆粒からCSFを回収しています。このため静脈洞血栓によりCSF回収障害が起こり水頭症をきたす場合があり、シャント術が必要となる場合があり注意です。
・脳出血によるmass effect/頭蓋内圧亢進:場合によっては開頭減圧が必要となる場合があります。
*参考:脳卒中治療ガイドライン2021より
・急性期において、未分画ヘパリンを用いた抗凝固療法が第一選択となる(推奨度B エビデンスレベル中)。未分画ヘパリンの代わりに低分子ヘパリンの使用を考慮しても良い(推奨度C エビデンスレベル低)。
・ワルファリンによる経口抗凝固療法を少なくとも3か月以上は継続することが妥当である(推奨度B エビデンスレベル中)。
・予後不良因子を有する脳静脈洞血栓症に対する血栓溶解療法および機械的血栓回収療法を行うには、十分な科学的根拠がない(推奨度C エビデンスレベル中)。
・実質病変を有し脳ヘルニア徴候を認める重症例においては開頭減圧術を行うことは妥当である(推奨度B エビデンスレベル低)。
・痙攣を生じた場合には抗痙攣薬の投与は妥当である(推奨度B エビデンスレベル低)。
参考文献
・Pract Neurol 2020;20:356–367:CVTの最新reviewで大変勉強になりました。記事のほぼすべての内容をこの論文から引用させていただきました。
・N Engl J Med 2021;385:59-64. CVTに関するreviewで最新のもの
・N Engl J Med 2005;352:1791-8.
・Stroke. 2011;42:1158-1192. AHA/ASAの最新ガイドライン
・European Journal of Neurology 2017, 24:1203–1213 EANのガイドライン
管理人記録 2021/7/19改訂、2022/5/21(日本神経学会学術総会での講義)改訂