1:作用機序
抗精神病薬は(向精神薬との違いに注意)、脳内のドーパミン受容体阻害をすることが作用機序です。しかし、脳内のドーパミン経路は中脳辺縁系、黒質線条体系、下垂体漏斗系と複数の経路があり、これらも阻害してしまうことによりさまざまな副作用が生じてしまいます。
脳内のドーパミン経路
■中脳辺縁系・中脳皮質系→認知機能低下、抑うつ
■黒質線条体系→錐体外路(パーキンソン症候群)
■下垂体漏斗系→高プロラクチン血症
下図はhttp://sitn.hms.harvard.edu/flash/2018/dopamine-smartphones-battle-time/より引用させていただきました。

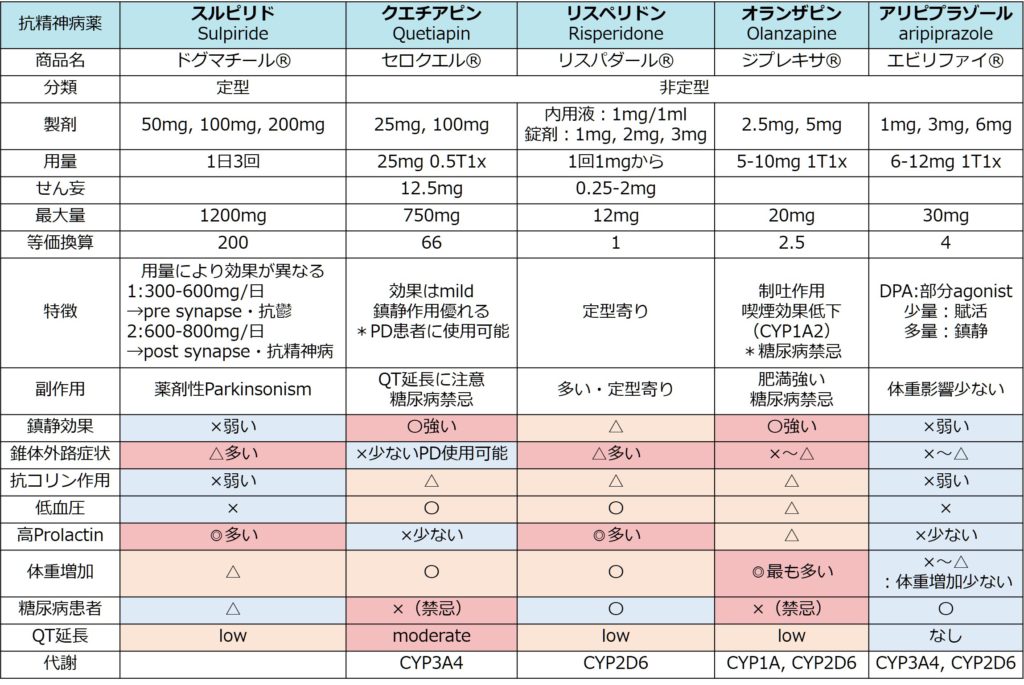
2:分類
多くの薬剤がありますが、比較的よく処方されているものを以下にまとめました。処方の基本は少量漸増で、特に高齢者ではこの原則をきちんと守るべきです。
スルピリド:定型抗精神病薬に属します。胃腸障害に対しても効果があるため、処方されている患者さんはしばしば目にします。しかし、副作用が多く特に錐体外路症状は問題で、薬剤性パーキンソニズムの代表的原因薬剤です。
クエチアピン:効果持続時間が短く、鎮静作用に優れるためせん妄などでも使用されることがある薬剤です。効果持続時間が短いことは翌日まで鎮静効果を持ち越さないという意味でとても重要で、抗精神病薬の中では切れ味が良い薬剤といえます。また錐体外路症状の副作用が少ないため、パーキンソン病患者さんでどうしても幻覚を抑える場合などにも基本的にはクエチアピンを使用します。このように使用頻度が多い薬剤ですが、糖尿病患者では使用禁忌な点と、全抗精神病薬に胸痛した特徴ではありますがQT延長効果があるため注意が必要です。高齢者では12.5mgから慎重に開始するのが良いと思います。
リスペリドン:効果も大きいけれど副作用も大きいため非定型抗精神病薬の中では定型よりの薬剤です。内用液があるため内服しやすい点と糖尿病患者さんにも使用できる点は利点です。高齢者に対していきなり1mgから使用するのはやはり多い印象が個人的にはあり、半量の0.5mgから始めるので良いと思います。
オランザピン:これもクエチアピンと同様糖尿病患者では禁忌な点が難点です。特徴的なのは制吐作用がある点でこれを利用して化学療法患者さんに使用される場合があります。
アリピプラゾール:比較的新しい抗精神病薬で各種の副作用(特に代謝関係)が少ないことが特徴として挙げられます。一般内科医が処方する機会は限られますが、精神科領域では近年よく処方される薬剤です。
まとめは下図の通りです。
3:副作用
抗精神病薬は副作用の種類が非常に多いことが特徴です。しかし、実際に処方している医師も副作用を十分に把握していないまま処方されているケースもまま目にするので注意したいところです。副作用は「もともとの機序であるドーパミン経路阻害によるもの」と「ドーパミン経路とは関係ないその他のもの」に分けて考えると覚えやすいと思います。
1:ドーパミン経路阻害によるもの
・錐体外路障害:dyskinesia, parkinsonism, akasidia
・高プロラクチン血症 (高プロラクチン血症に関してはこちらのまとめをご参照ください)
・悪性症候群
2:ドーパミン経路以外
・抗AchR(M1)作用(抗コリン作用):口渇、眠気、便秘、眼のかすみ
・抗α1作用:血圧低下、ふらつき
・抗H1作用(抗ヒスタミン作用):眠気
・代謝障害:体重増加、耐糖能異常、脂質異常
・深部静脈血栓症:特に薬剤開始後3か月以内がリスクが高いとされています
・QT延長:事前の心電図確認が必要です(QT延長に関してはこちらをご参照ください)
以上抗精神病薬に関してまとめました。精神科以外の先生方もせん妄で本来は使用したくないですが、どうしても使用する機会があるかと思います。その際に各薬剤の特徴と副作用をきちんと把握しておくべきなので、参考になりましたら幸いです。


