1:病態
低Na血症の病態を理解するためには水代謝の理解が必要で、水代謝のチャプター(こちら)をもしよければ予めごらんください。。低Na血症病態の本質は、低Na血症はNa量の問題ではなく、水(H2O)代謝の問題だということです。
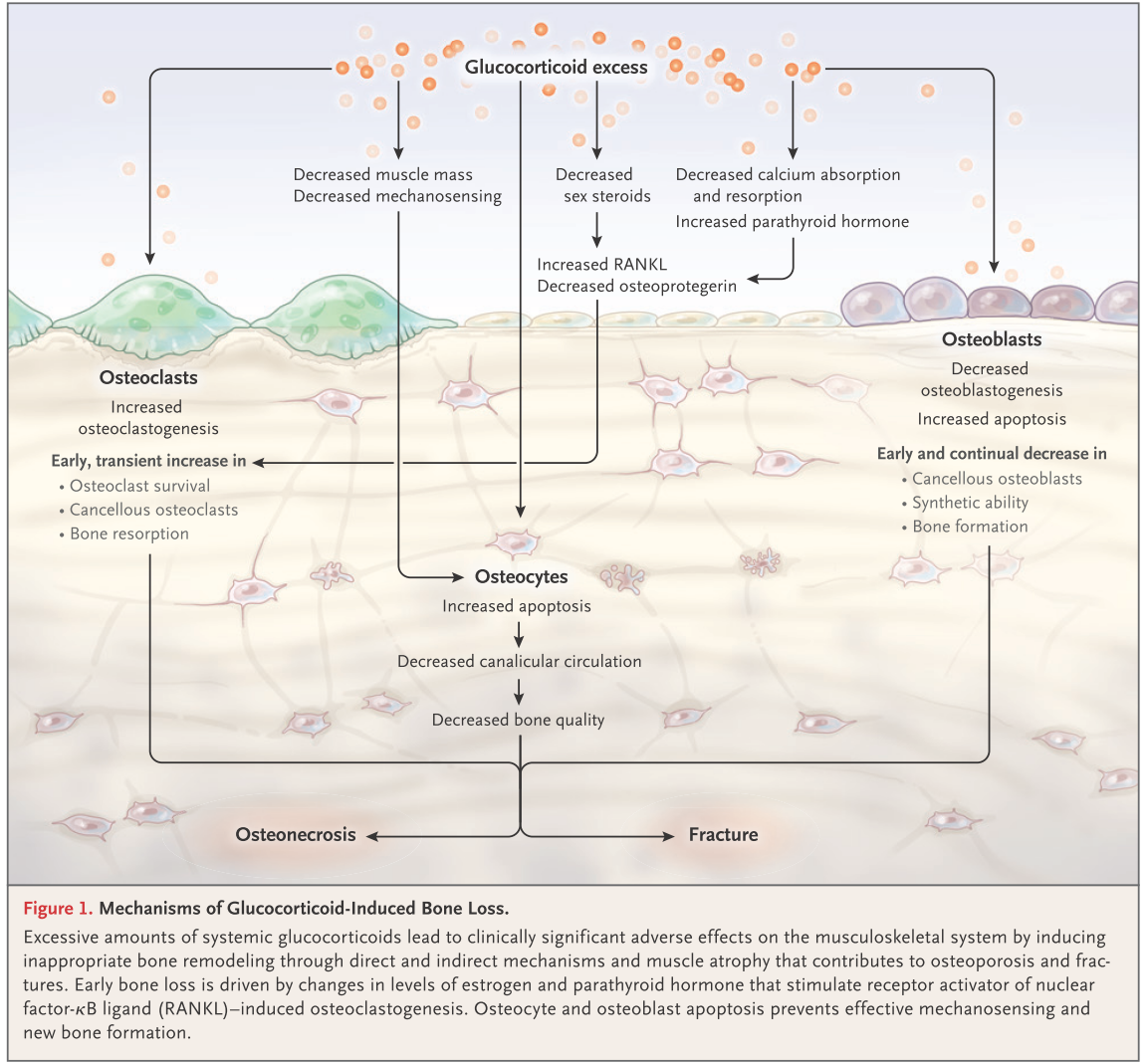
私たち人間は体液を調節する機序として「容量調節(volume regulation)」と「浸透圧調節(osmoregulation)」の2つを兼ね備えています。Na濃度が関係しているのは、後者の「浸透圧調節(osmoregulation)」で、浸透圧(=Na濃度)はADHが腎臓から水(H2O)を再吸収することで調整する厳密なフィードバックシステムによってコントロールされています(下図の青色円型矢印を参照)。このように体は基本的に水(H2O)を調節することでNa濃度をコントロールしているので(Na量を調節している訳ではない・Na量を調節しているのは容量調節”volume regulation”の問題)、Na濃度に異常がある場合は水(H2O)の調節に異常があることを意味します。
これらの知識をふまえて低Na血症の機序を考えます。低Na血症がどう発生するか?と、どう低Na血症が維持されるのか?の2つに分けて考えると分かりやすくなるため以下で解説していきます。
1:低Na血症の発生機序
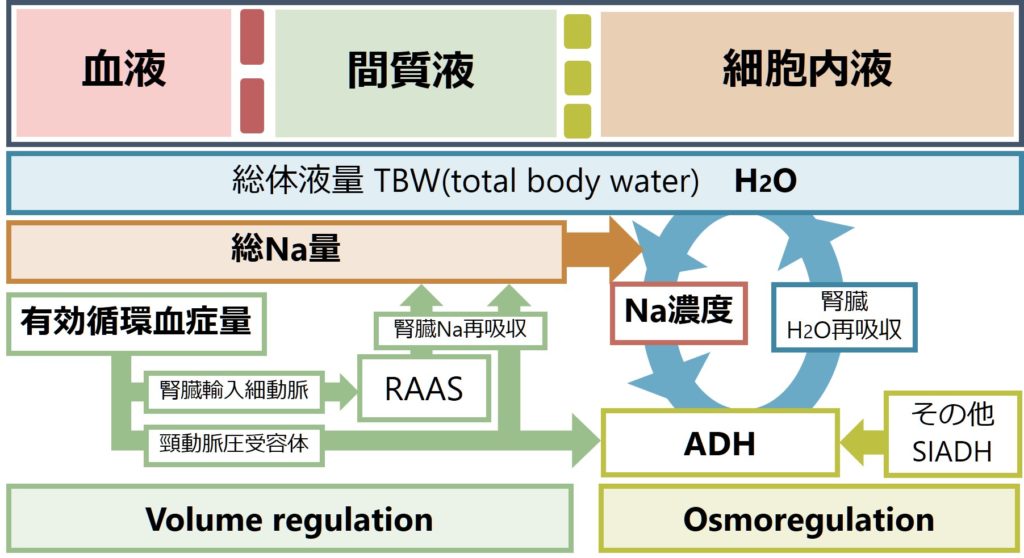
血漿Na濃度は体内の(総Na量+総K量)を総体液量(TBW: total body water)で割ったものになります。なので体内のNa総量かK総量が低下した場合もしくは、総体液量が増加した場合に低Na血症になります。これは簡単にイメージできると思います。
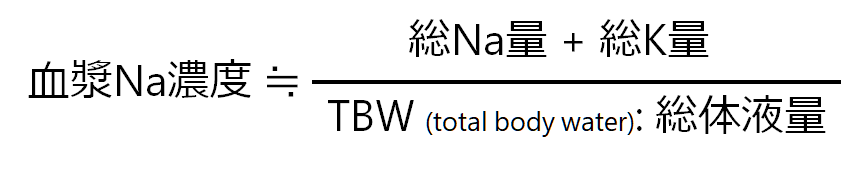
この式を図で表すと総体液量が下図青色のボックスで表現されており、総Na量がオレンジ色のボックスで表現されています(総K量は割愛)。これらによってNa濃度(オレンジ色矢印先の赤色ボックス)が決まります。
しかし、例えば私たちが1Lの水をがーっと飲んでも(総体液量が増加)それだけでは低Na血症にはなりません。つまり、低Na血症は発生機序だけでは不十分で、低Na血症が維持される機序が働かないと低Na血症にならないということです。
2: 低Na血症を維持する機序
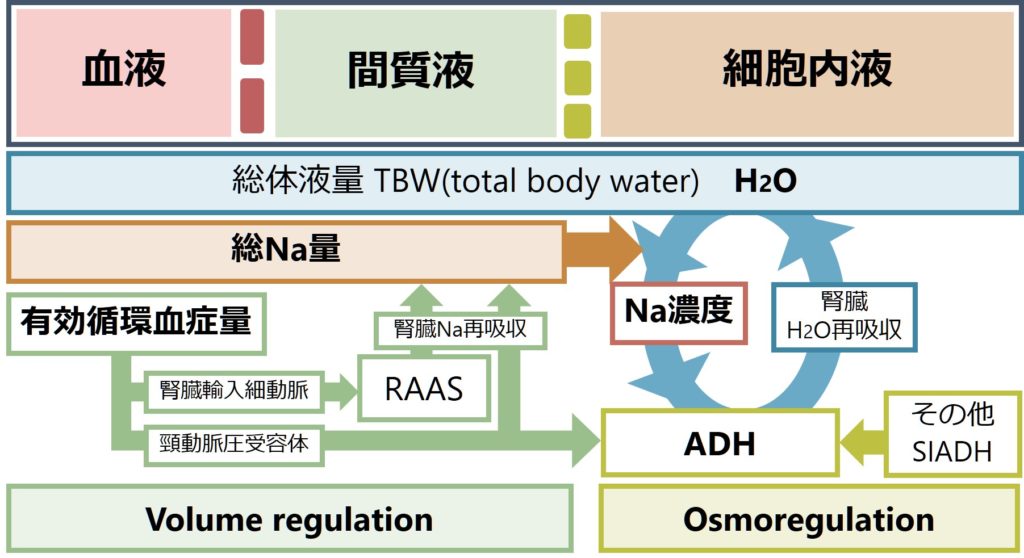
私たちの血中浸透圧(正確には張度: tonicity)は視床下部で感知し、下垂体後葉からADHが分泌され、腎臓から水(H2O)が再吸収されるというフィードバックシステムによって正確にコントロールされています(下図青色円状の矢印部分)。このため、例え私たちが水の1Lをがーっと飲んだとしても、すぐに浸透圧の低下を感知してADH分泌を抑制することで、水を腎臓から排出することで浸透圧を正常に戻します。
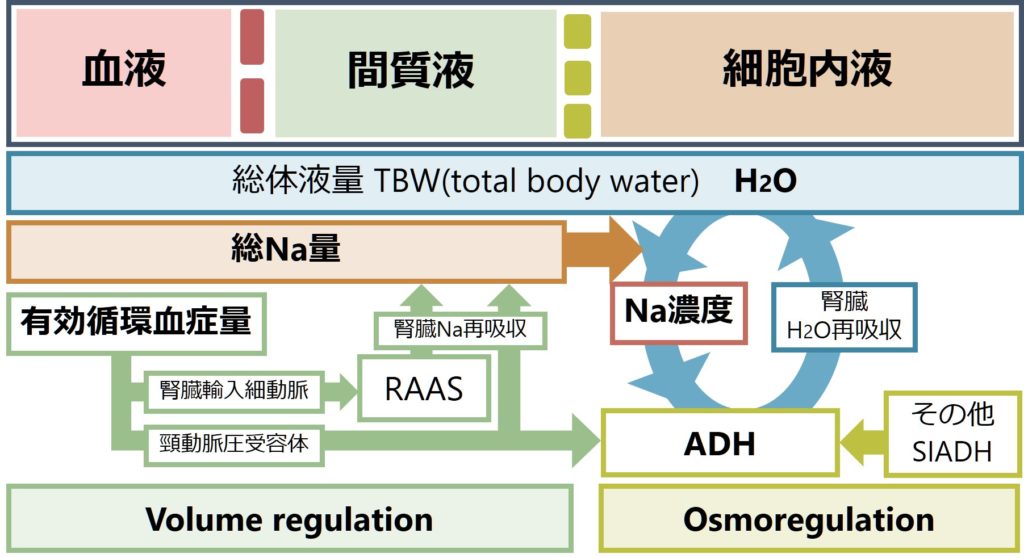
この機序に問題がある時に低Na血症が維持されることになります。つまり、低Na血症が維持されるためには、ADHによるフィードバックシステムの能力を超えた量の水(H2O)が体内に入る場合(フィードバックシステムは正常)、もしくはそもそもADHによるフィードバックシステムが異常になっている場合の2つの原因が考えられます。前者は「水中毒」が該当し、後者は「ADHが過剰に分泌される場合」として心不全、肝硬変、ネフローゼ症候群による有効循環血症量減少や、SIADH、副腎不全、甲状腺機能低下症などが該当します。まとめるとこのようになります。
■原因
1:ADHフィードバックシステム正常の場合
・過剰な水分摂取(いわゆる水中毒)
2:ADHフィードバックシステム異常の場合
・ADHの過剰分泌
・容量調節の問題(有効循環血症量減少によるADH分泌)
・その他の原因(SIADH・甲状腺機能低下症・副腎不全)
・ADH作用異常:腎臓尿細管でのfree water産生障害(腎不全・利尿薬・尿細管障害など)
まとめると、発生機序、維持機序それぞれ単独では低Na血症は引き起こされず、両者がある状況で低Na血症が起こります。これらの病態をふまえた鑑別にどのようにアプローチするかを次に解説します。
2:診断プロセス
いままで病態を踏まえた低Na血症の原因に関して解説してきました。ではどのようにこの原因へアプローチすればよいでしょうか?知りたいことは以下の2点です。
1:ADHのフィードバックシステムが正常に機能しているか?機能していないか?
2:ADHの過剰分泌が容量調節の問題かどうか?
前者を知るためには尿浸透圧をみます。後者を知るためには体液量の評価を行います。このような鑑別の流れに乗ると、自然と以下の”3 Step”で診断する流れになります。それぞれのStepで何を知りたいか?とそのために何を評価するか?の対応を示しています。
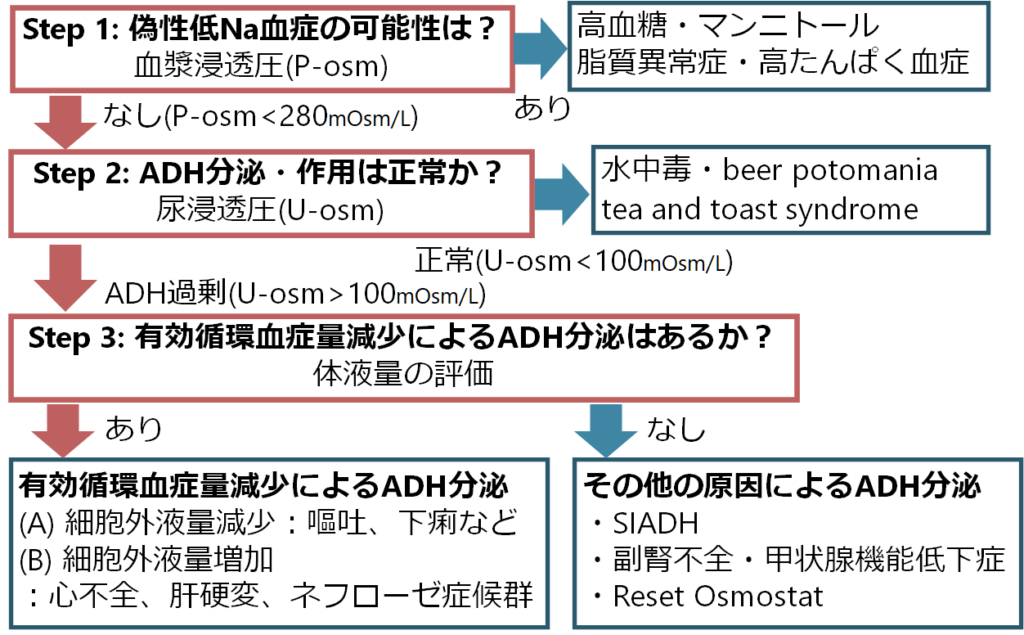
Step 1:偽性低Na血症ではないか?
評価する項目:血漿浸透圧 (P-osm)
・高張性浸透圧 P-osm > 295mOsm:高血糖・マンニトール
・等張性浸透圧 P-osm = 280-295mOsm・脂質異常症・高タンパク血症
・低張性浸透圧 P-osm < 280mOsm:低Na血症としてStep2へ
Step 2:ADHの分泌・作用は正常か?
評価する項目:尿浸透圧(U-osm)
・U-som < 100mOsm/kg:ADHはきちんと抑制されており、ADHのフィードバックシステムは正常に機能している
(原因):水中毒(心因性多飲症)・beer potomania・tea and toast syndrome
・U-som > 100mOsm/kg:ADHが抑制されておらず、ADHが過剰に作用している(ADHのフィードバックシステムが正常に機能していない)
→Step 3へ
Step 3:有効循環血症量減少によるADH分泌はないか?
評価する項目:体液量
・有効循環血症量減少によるADH分泌
(A):細胞外液量減少:嘔吐、下痢、熱傷など
(B):細胞外液量増加:心不全、肝硬変、ネフローゼ症候群
・その他の原因によるADH分泌:SAIDH・副腎不全・甲状腺機能低下症
まとめると以下のフローチャートになります。
■検査
上記の鑑別フローチャートに必要な検査をまとめます。
血液検査:血中浸透圧(P-osm)・一般生化学(必ず血糖値を忘れずに)・コルチゾール・ACTH・甲状腺機能(TSH・ FT4)・脂質
尿検査:尿浸透圧(U-osm)、U-Na、U-K, U-Cre
*尿量のフォローや尿電解質のフォローを頻回に行うので、尿道カテーテル留置をする場合が多いです。
3:治療
低Na血症の治療は以下の3点に注目します。
1:治療適応
2:病態
3:ODS(osmotic demyelination syndrome)のリスク(補正速度)
以下にそれぞれを解説します。
1:治療適応
緊急での治療適応(低Na血症補正の適応)は以下の通りです。
・Na<120 mEq/L + 神経症状がある場合(痙攣、頭痛、意識障害)
・Na<110 mEq/L 症状の有無にかかわらず
2:病態
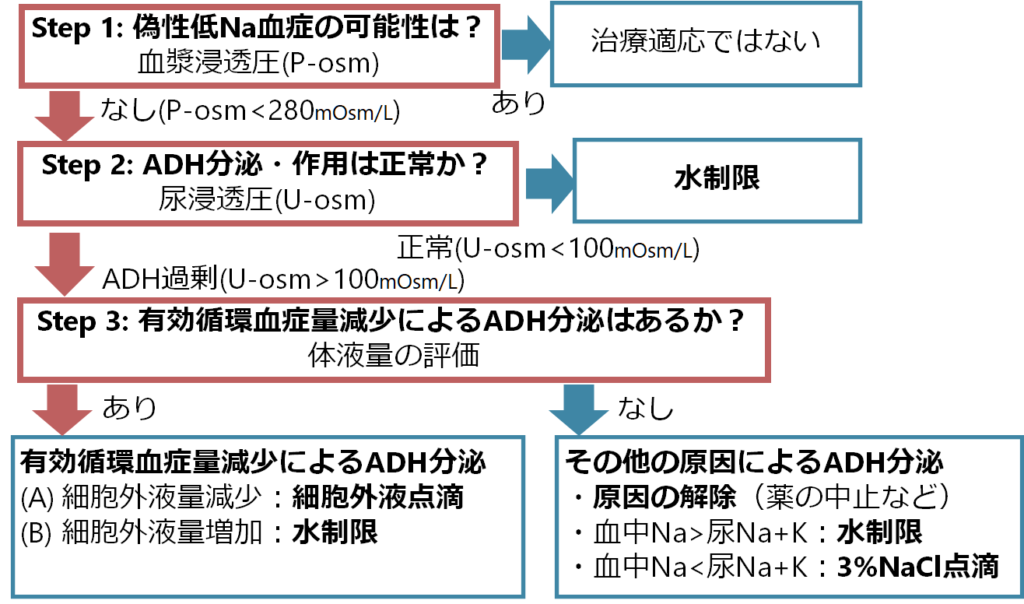
治療はこれまで解説してきた低Na血症の病態に応じて行います。例えば水中毒の場合は、ADHによるフィードバックシステムは正常に働いているため(フィードバックシステムの能力を超える水が体に入ってきていることが問題)、水を制限すれば自然と体がNa濃度を上昇させる方向に働きます。このため水制限が治療になります。
例えば有効循環血症量減少による低Na血症の場合は(例えば嘔吐、下痢など)、有効循環血症量減少によるADH過剰分泌が問題のため、細胞外液点滴を行います。
その他の原因によるADH分泌での低Na血症の場合は(例えばSIADH)、もちろん原因の解除が重要なのと(例えば薬剤性の場合は薬剤の中止)、今低Na血症が進行しているのか?、自然と改善するか?を評価することで方針を決めます(この進行しているかどうかの評価を以下で詳しく解説します)。進行性の場合は3%NaCl点滴を、自然と改善してくる場合は水制限を行います。
このように病態に応じて基本的な治療法は決まり、以下にまとめます。
■低Na血症が自然と改善するか?進行性か?
低Na血症が進行するかどうかの評価では血中と尿中の張度を比較するという方法をとります。尿の張度(tonicity:水の移動に関係する浸透圧)は「尿Na+K」で表現し、尿のFree water(自由水)排泄の評価に使用します。具体的には、血中張度と尿張度を比較することで、「血中張度(=血中Na濃度)を体(=腎臓)が上げようとしているのか?、下げようとしているのか?」が分かります。
以下にその原理を解説します。尿が「血中張度と同じ尿」と「free water(自由水:Na, Kを全く含まない)の尿」の2つから構成されていると考えてみてください(下図)。
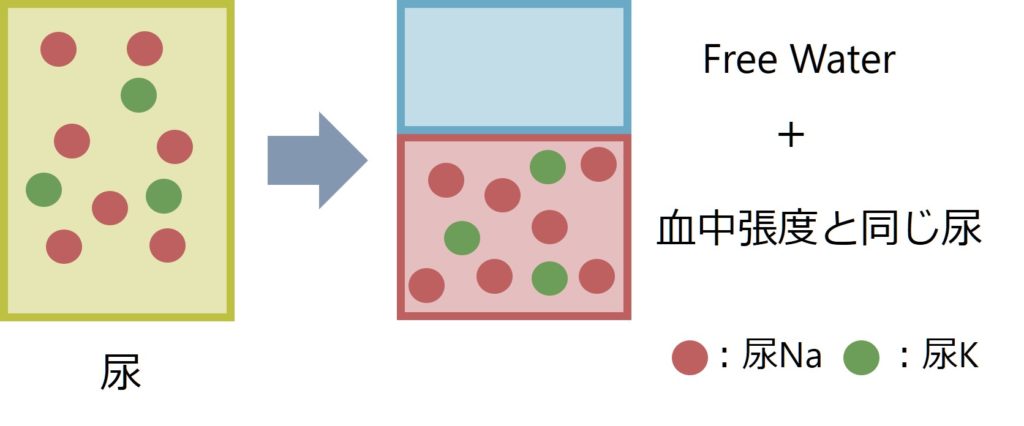
具体例で考えると(下図参照)例えば尿張度=140mOsm/kg、尿量=1000mlの尿を考えます。血中張度=280mOsm/kgだとすると、血中張度と同じ張度の尿(=280mOsm/kg)500mlと、free water(自由水:Na, Kを含まない)が500mlの尿が合わさったものと考えることが出来ます。こう考えると、尿はfree waterを500ml排泄しようとしており、血中張度を上げようと腎臓が働いていることが分かります。
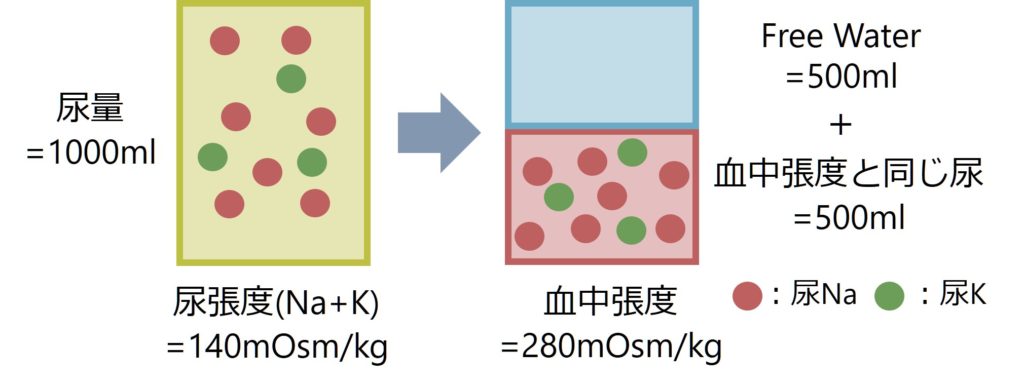
このように尿張度と血中張度を比較することで、腎臓は低Na血症を自然と治そうとしているのか?それともこれからもNaを下げようとしている進行性なのか?の判断をすることが出来ます。
そして自然と改善してくる場合は水制限を、それでも進行性の場合は3%NaClでの補正を行います。
まとめ
・血中Na < 尿Na+Kの場合:低Na血症は進行性→:治療:3%NaCl点滴
・血中Na > 尿Na+Kの場合:低Na血症は自然と改善する方向→治療:水制限
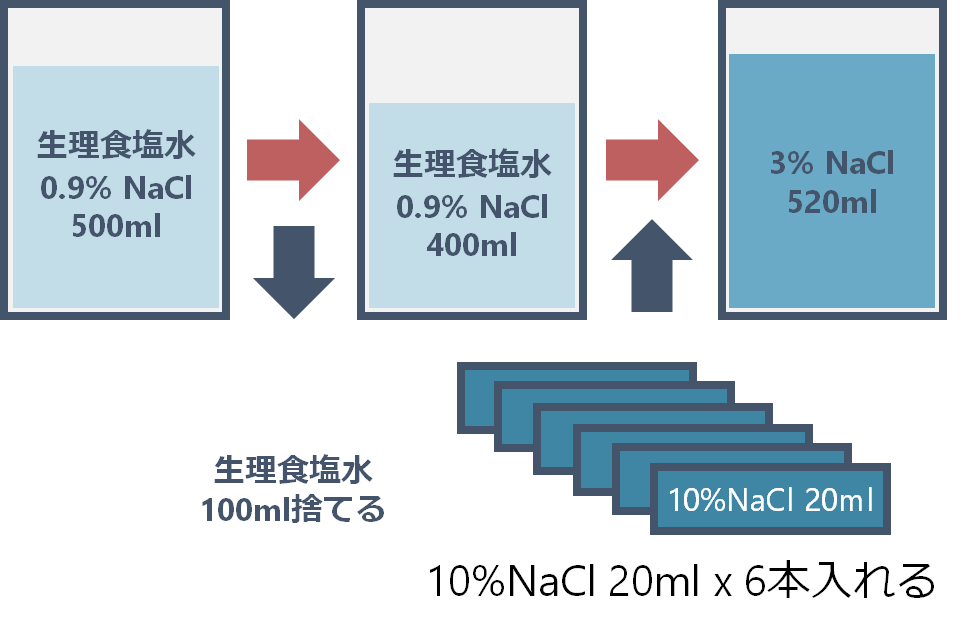
*参考:3%食塩水(NaCl=513mEq/L)の作り方
Step 1: 0.9%生理食塩水 500mlから100ml捨てる
Step 2: 10%NaCl (1A=20mL)を6A(=120mL)入れる 出来上がり!(下図参照)
・3%NaClを使用する場合は2時間おきにNa濃度の確認が必要
・投与速度:”0.5mL/kg/hr”が目安 (体重60kgでは30ml/hr)
■尿電解質・尿量をフォローする
治療上とても重要なのことは、尿検査をNa補正を続けている場合は連日フォローするということです。初日だけ尿Na+Kを提出して、それ以降尿検査の提出を忘れてしまっているケースに多々遭遇しますが、これでは日々変化する病態をフォローすることが出来ず管理上危険です。
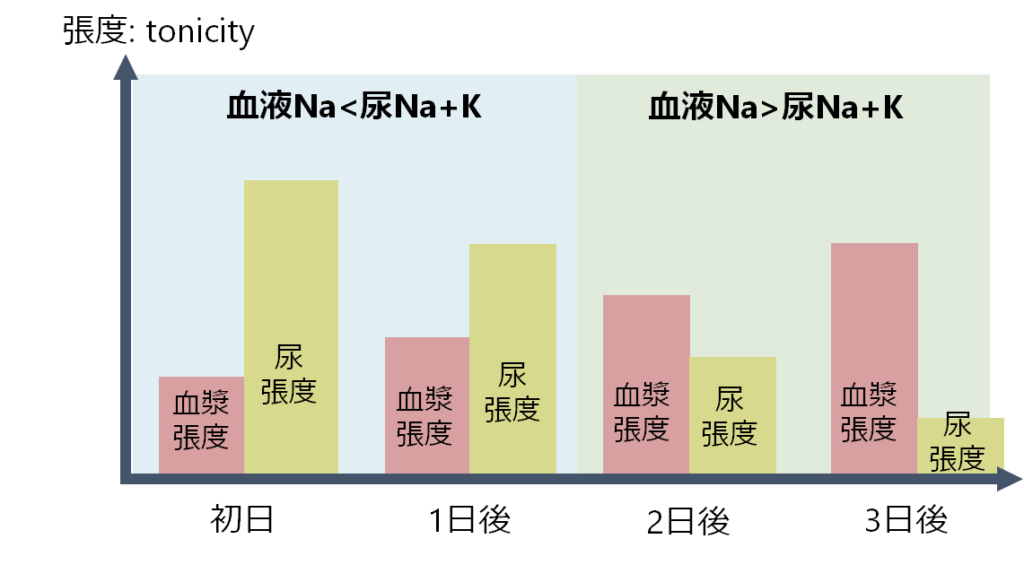
SIADHではADH分泌の原因が解除されていくと、ADH過剰分泌が低下していくため尿張度は日々低下していきます。例えば下図の例では尿張度は日々少しずつ低下していき、2日後には血液の張度の方が尿張度よりも高くなっています。初日と1日後は血液張度が尿張度より低いので補正は3%食塩水が必要ですが、2日目以降は血液張度が尿張度よりも高いので、水制限だけしていれば自然とNa濃度は上昇してきます。
この状況でもし尿電解質をフォローしていなかったとすると、初日から連日3%食塩水で補正を行い、2日目以降ただでさえ体は自然とNaを上げようとしているのに(水制限で十分なのに)3%食塩水がくると急激にNa濃度が上昇してしまうことになります。これは後で述べる補正速度の点からとても危険です。連日尿電解質をフォローすることの重要性が分かって頂けたかと思います。
尿の電解質の使い方に関してはこちらのまとめもご参照ください。
3:ODSのリスク・補正速度
低Na血症の補正でもっとも注意しないといけない点が医原性のODS(osmotic demyelination syndrome:浸透圧性脱髄症候群)です。これを防ぐためには補正速度が速すぎないように注意しないといけません。ODSに関してはこちらもご参照ください。
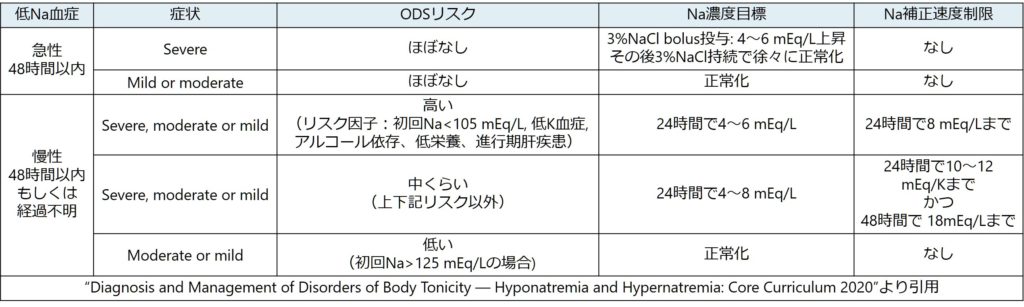
急性(48時間以内)の低Na血症か、慢性(48時間以上)の低Na血症かによってODSのリスクが異なるため、補正速度を変えるべきと教科書には記載があります。これ自体は正しいのですが、実臨床では急性経過か慢性経過か分からない場合がほとんどです。入院中の患者さんが定期的に採血をしており、徐々にNaが低下してきた場合などは急性か慢性化かある程度推測できますが、救急外来を受診した患者がいつからNaが下がってきているかを臨床情報だけで判断することは困難です。
このため、急性か慢性か分からない場合は基本「慢性経過」として扱い、低Na血症の補正をしていくことになります。
■補正速度
経過、ODSのリスクによって補正速度上限が提案されています(下図)。
しかし、基本的に経過が分からない場合は、
0.5 mEq/L/hr以下 かつ 6~8mEq/L/日以下が安全です。
本によって記載は様々で施設によっても違うと思います。私が去年勤めていた病院の総合診療内科ではNaの上昇幅はΔNa: 6mEq/日以下というかなり厳しい設定でした。
■補正速度の予想式
Adrogue-Madias式(下式)を利用して補正予想を立てます。
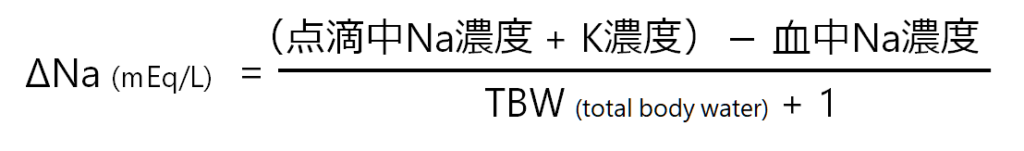
しかし、実際にはこの式の計算通りに補正されることはまずありません。その理由は、
・上式は腎臓からのNa喪失やH2O再吸収を一切考慮していない。(人体を出口のない箱のようにとらえてそこに水を入れたら濃度がどう変化するかをみているに過ぎない)
・時間経過を考慮していない(例えばSIADHはその原因が除去されるとADH分泌が自然と低下してきますが、そのような時間経過への病態変化は反映されていない)
という点が挙げられます。このためまずはこの式で大まかな補正予想を計算しますが、実際には数時間後にNa濃度をフォローして、微調整していく作業が極めて重要です。
■補正速度が速すぎる場合
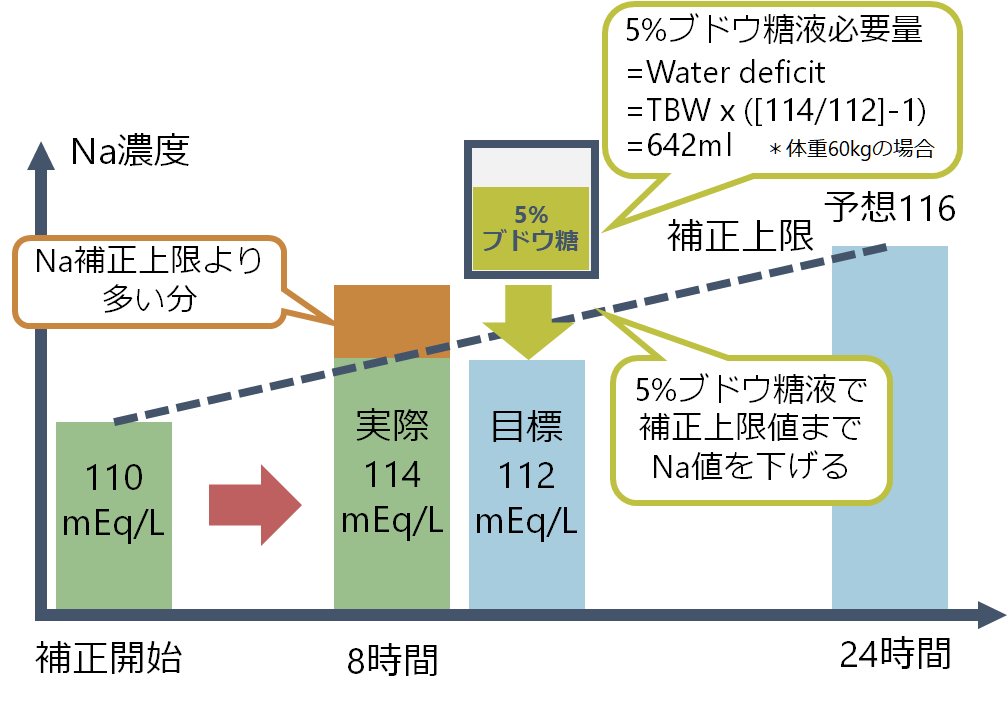
予想式に従って慎重に補正をしていてもNa濃度が上がり過ぎてしまう場合があると思います。その際には5%ブドウ糖液で過剰な分を補正することが必要です(低Na血症なのにあえてNaを下げるため変なイメージがあるかもしれませんが、大切なアプローチです)。
例えば最初Na=110mEq/Lの状態で、24時間でΔNa=6mEq/Lを上限とする補正を組むとします。しかし、8時間後本来はNa=112mEq/L以下であってほしいところが、実際のNa=114mEq/Lであったとします。すると予想よりもNaが2mEq/L分高くなってしまい過剰な補正になってしまいます。この場合は相対的な高Na血症(本来112mEq/Lであってほしいところが、実際には114mEq/L)としてWater deficitを計算して(下式参照)必要な分の5%ブドウ糖液を点滴して、目標値にNaを上げるという作業が必要になります。
Water deficit = TBW(total body water) x ([実測Na濃度 / 目標Na濃度]-1)
*TBW = 0.6 x 体重
この計算の結果642mlのブドウ糖液を点滴して一旦Naを予想値まで下げるという作業をします。下図に流れをまとめました。
以上低Na血症に関してまとめました。病態に関しては水代謝(こちら参照)のところで詳しくまとめましたので、今回は特に診断へのアプローチと治療にフォーカスをあてて解説させていただきました。
参考文献
・”Diagnosis and Management of Disorders of Body Tonicity — Hyponatremia and Hypernatremia: Core Curriculum 2020″