1:病態・原因
“narrow QRS”は電気刺激が刺激伝導系を経由して心室へ伝わることを意味します。なので、基本的には「上室性」からの頻回な刺激が、房室結節からの刺激伝導系を経由して心室へ頻回な刺激が伝わることで”narrow QRS tachycardia”が生じます。
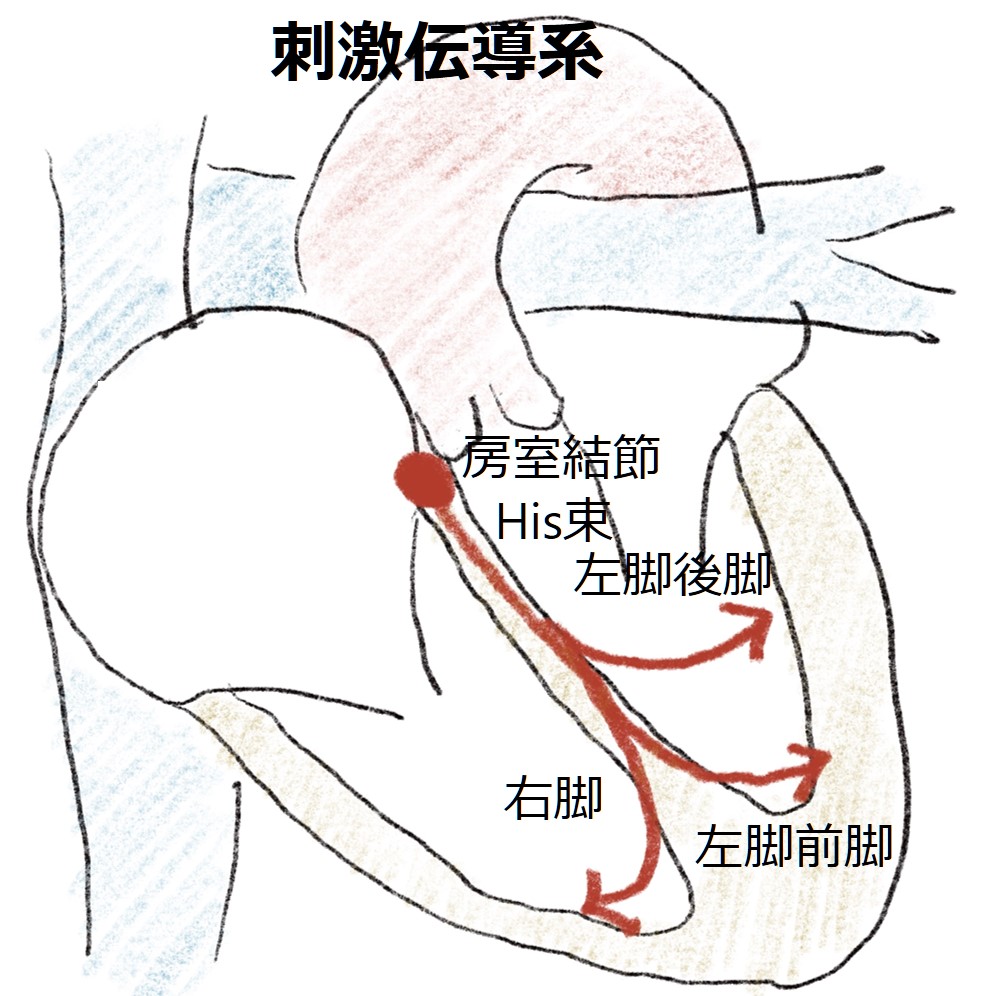
心電図では以下の流れで鑑別します。
Step 1:RR間隔がirregularか?regularか?
Step 2:P波の形状評価
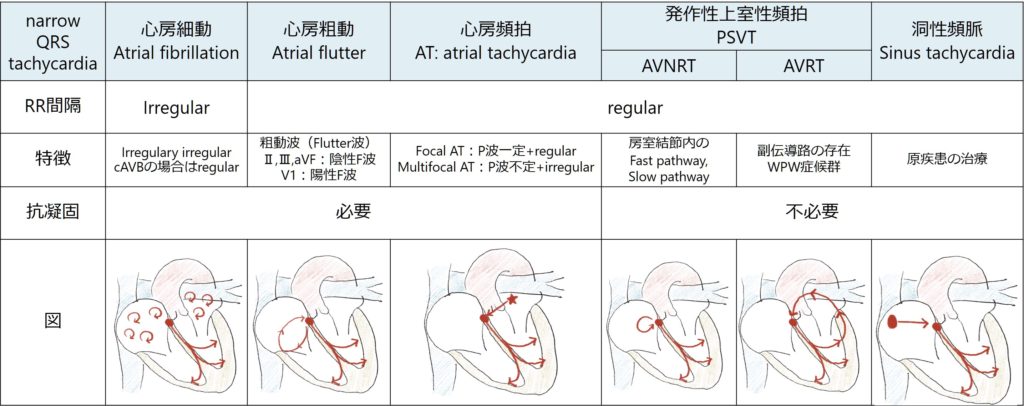
Step1でRR間隔がirregularの場合はすぐに心房細動と判断することが出来ます。RR間隔がregularの場合は心房粗動、心房頻拍、発作性上室性頻拍、洞性頻脈が鑑別として挙げられます。
Step2では「P波」に注目します。
■心房粗動 atrial flutter
・三尖弁周囲の”macro-reentry”が原因です。粗動波が有名ですが、これはrateが速いと非常にわかりづらい場合があります。
特徴①isoelectric:基線が平坦になるところがない
特徴②鋸歯状波はⅡ,Ⅲ,aVfで「下向き」に鋭角、V1では「上向き」に鋭角である
*macro-reentryを300/minくらいで回っているため(通常は半時計回転)、2:1伝導になるとHR 150/minになります。このためHR 150/minではflutterの可能性あるかな?と考慮します。
■心房頻拍 AT: atrial tachycardia
・ “focal AT” :心房の一か所が起源(P波の形状は一定でRR間隔regular)
・ “multifocal AT” :心房内複数部位を起源とする(P波は毎回形状が異なり、RR間隔irregular)
が挙げられます。
■発作性上室性頻拍 PSVT (paroxysmal supraventricular tachycardia)
①AVNRT(atrioventricular nodal reentrant tachycardia):房室結節内の”fast pathway”と”slow pathway”を経由する”macro reentry”が機序。
②AVRT(atrioventricular reentrant tachycardia):副伝導路(ケント束)を経由した”macro reentry”が機序。
*concealed WPW ケント束を逆行性にしか伝導しない→この場合はΔ波がはっきりしない
*intermittent WPW ケントが時々つながる場合(心電図がAV nodeを経由するものとケント束を経由するものとどちらも出現する)
*心房細動を合併するとpseudo VTになるため注意(AVRTでAV nodeを抑制するβ遮断薬やカルシウム受容体拮抗薬を投与すると、副伝導路が優先的に伝導されることで心室rateが高くなってしまう)
■洞性頻脈 sinus tachycardia
これは洞結節から刺激がきており、かならず原因疾患があります。治療もrateを治すのではなく、原疾患の治療をします。
2:regular narrow QRS tachycardiaの鑑別
上記の通り心房細動はirregular narrow QRS tachycardiaで鑑別は容易です(rateが170/分以上になるとregularかirregularか難しい場合もありますが・・・)。ここでは”regular narrow QRS tachycardia”の鑑別を解説します。重要なのは「P波」ですが、rateが速すぎるとP波がよくわかりません。このため、「房室ブロックを起こすことでQRS波を落として、P波のみを残す」という方法をとります。具体的には「修正バルサルバ法」と「ATP急速静注」が挙げられます。
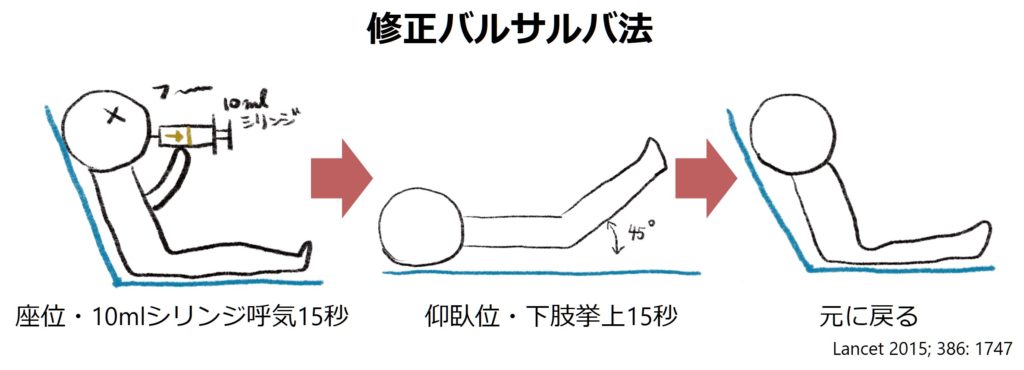
■修正バルサルバ法
・バルサルバ法は理学的に迷走神経刺激を起こすことで、房室伝導を抑制する方法です。この修正バルサルバ法は通常のバルサルバ法より、よりPSVTの停止に効果がある方法です(下図参照)。ATP急速静注と比べて簡便で、また副作用を気にする必要がありません。
・原理といては息こらえをすることで胸腔内圧が上昇し静脈灌流量が低下します。それを解除すると一気に静脈還流が元に戻るため、心拍出量が増加し圧受容反射により副交感神経が強くなるという機序です。息こらえ介助直後に臥位で下肢挙上とし静脈灌流量をより増加させることで副交感神経刺激をより強くすることが修正バルサルバ法の狙いです。
具体的な方法は以下の通りです。
Step 1:45度座位の状態で10mlシリンジを吹き込み続け、15秒間維持する。
Step 2:その直後に臥位になり、下肢を検者が45度挙上、15秒維持する。
Step 3:その後再度座位に戻り、心電図が戻っているかを確認する。
*動画での解説はこちら https://www.youtube.com/watch?v=8DIRiOA_OsA
■ATP急速静注
PSVTは上記修正バルサルバ法を試してみる価値がありますが、心房粗動や心房頻拍では上記で頻脈がとまることはありません。また十分な房室伝導抑制は期待できません。このため、薬剤でより強力に房室伝導抑制をするのがATP急速静注です。
一般名:ATP(アデノシン三リン酸) 半減期:数秒程度
商品名:アデホス®、トリノシン®など
製剤:10mg/2ml/1A *20mgの製剤もあり
禁忌:気管支喘息
<方法>
・心電図を長時間記録できる状態(マニュアルモード)にする。三方活栓を準備。
・経皮ペーシングがすぐにできるように準備しておく。
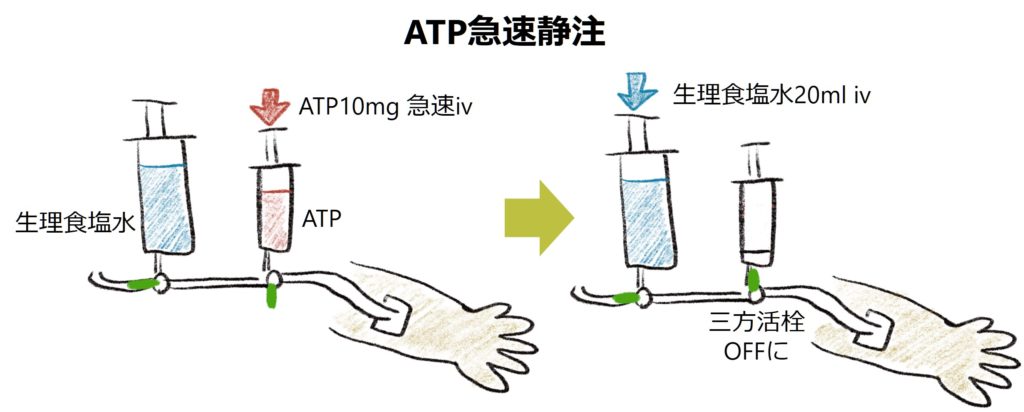
・心電図記録開始、ATP10mgを急速静注して、すぐに生食20mlで後押しする。(下図参照)
3:治療
3.1:循環動態に影響 or 心不全の場合
この場合は非専門医だけでは対応が難しい場合があるため循環器科Drと相談しながら治療していくことが必要です。
3.2:循環動態が保たれている場合
PSVT、心房粗動、心房細動に対しては「カテーテルアブレーション治療」が根本的な治療方法となります。これは緊急でするものではないため、救急外来ではrate controlの導入を行います。
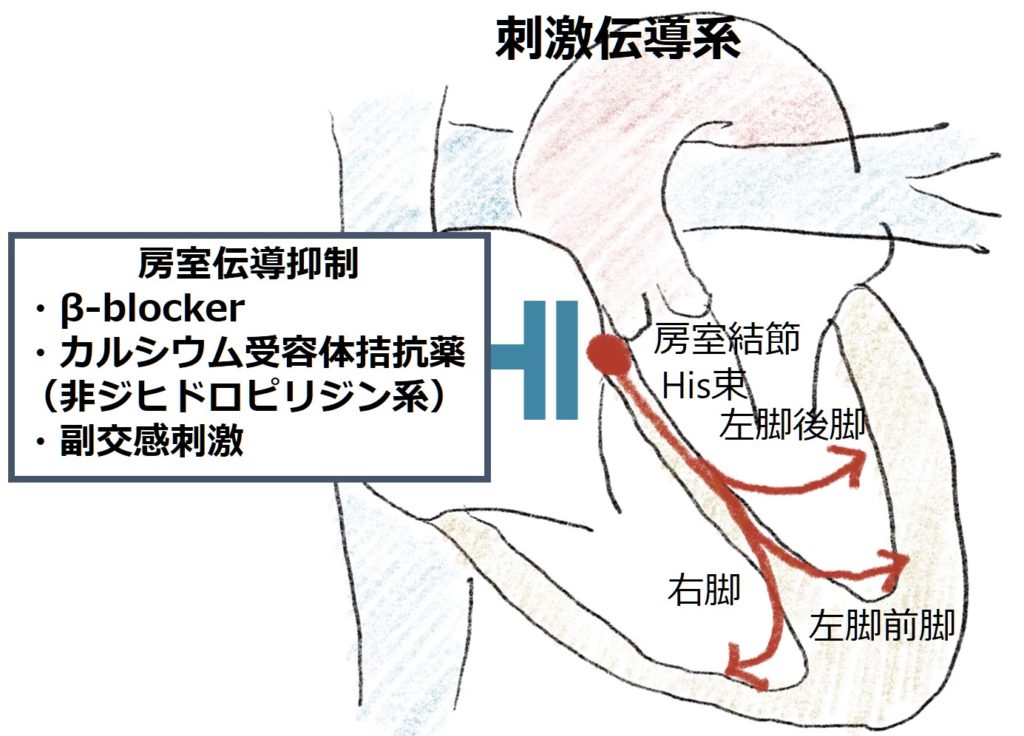
上室性頻拍の”rate control”は房室結節に作用する薬剤、具体的には
・β-blocker
・カルシウム受容体拮抗薬(非ジヒドロピリジン系):ベラパミル・ジルチアゼムなど
を使用します。
*洞性頻脈は原因の治療が最も重要です。なのでむやみにrate controlすることは意味がなく、かえって有害になります(需要に応じて心拍数を上昇させているのに、それをむやみに抑えると逆に循環動態へ悪影響)。
■β-blocker
救急外来では使用しづらいですが、定期外来や病棟入院中患者の導入として適した薬剤です。
禁忌・副作用が多い点に注意が必要です。
・心機能低下、冠攣縮性狭心症はないか?
・気管支喘息、COPD
・不整脈(洞不全症候群、房室ブロック)
・ASO ・内分泌代謝:脂質、糖尿病
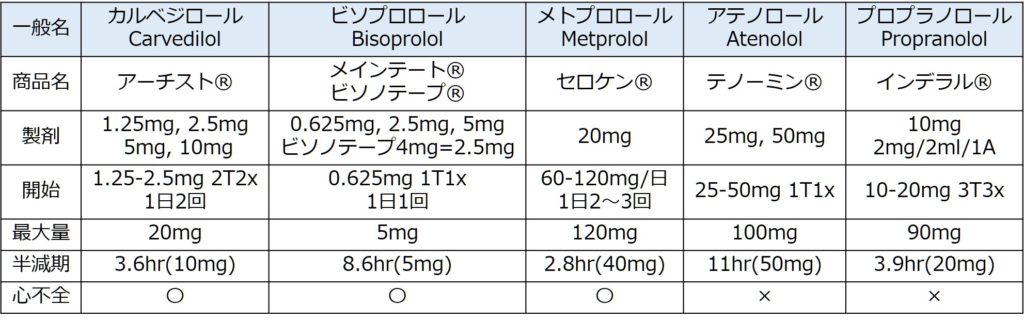
経口内服薬を下記にまとめます。
β-blockerの静注薬は下記の通りです。ランジオロールは持続薬として術中麻酔管理やICUで使用することがありますが、高価でもあり一般病棟で気軽に使用する薬ではありません。基本的には循環器専門のDrと相談しながら使用するケースが多いと思います。
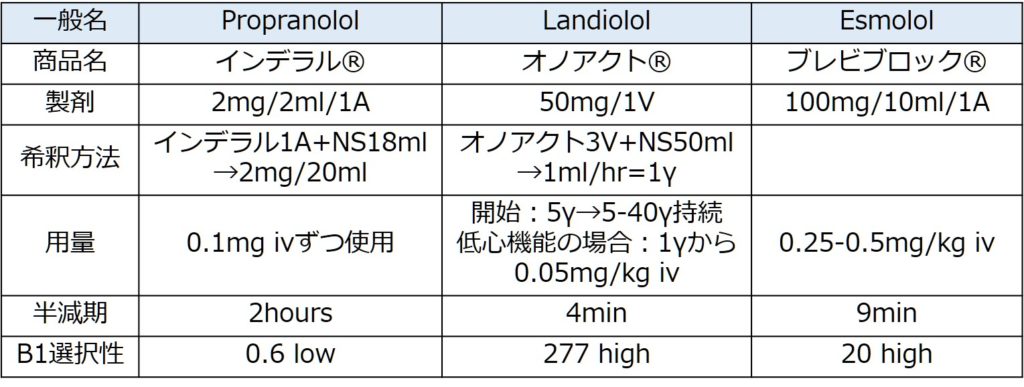
■カルシウム受容体拮抗薬(非ジヒドロピリジン系)
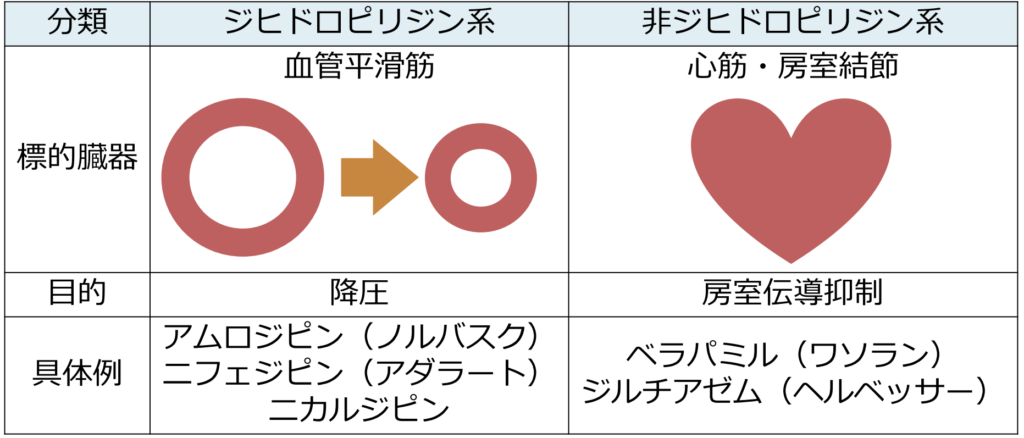
カルシウム受容体拮抗薬は大きくジヒドロピリジン系と非ジヒドロピリジンに分けると考えやすいです(下図まとめ)。ジヒドロピリジン系は血管に作用し主に降圧薬として使用し、非ジヒドロピリジン系は心筋、房室結節に作用し主に”rate control”に使用します。カルシウム受容体拮抗薬に関してはこちらもご参照ください。
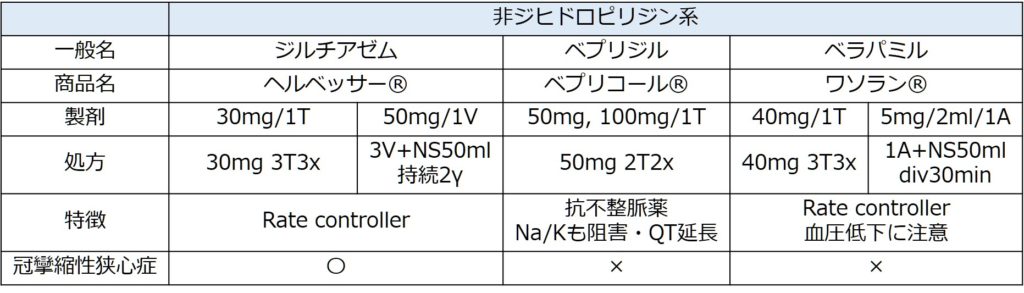
心筋にも作用するため、心収縮力が低下してしまう点があるため心不全の合併がないか、循環動態に問題ないかどうかの確認が必ず必要です。
最も使用しやすいのはベラパミル(商品名:ワソラン®)です。点滴静注で使用できますが、持続投与はできないため微妙な調節などはできません。心機能が良好な上室性頻拍の患者に救急外来で使用するのに向いています。
病棟などでより心機能に注意が必要な場合などはジルチアゼム(商品名:ヘルベッサー®)を持続投与で使用する場合もあります。

3.3:抗凝固療法
心房の収縮が頻回になりすぎると、左心耳の収縮も十分ではなくなるため、血流がうっ滞し血栓が出来やすくなります。心房細動で抗凝固療法が必要なのは有名ですが、この機序を考えると心房のrateが速い心房粗動、心房頻拍でも抗凝固療法が必要となります。心房粗動、心房頻拍での抗凝固療法導入の明確な基準はないですが、一般的には心房細動でのCHADs2 scoreをそのまま代用します。
発作性上室性頻拍や洞性頻脈では心房のrateはそこまで速くないため、抗凝固療法は必要ありません。
参考文献:心電図ハンター②失神・動悸/不整脈編 著:増井伸高先生