1:解剖
視神経は末梢神経ではなく、中枢神経(間脳)の延長なのでOligodendrocyteが髄鞘形成をしています(Schwann細胞ではなく)。視神経は網膜部・眼窩部・視神経管部・脳槽部の4つに分類されます。以下視神経の部分によって分類して記載します。
1.1:網膜部:視野障害と網膜上の視神経線維走行・分布
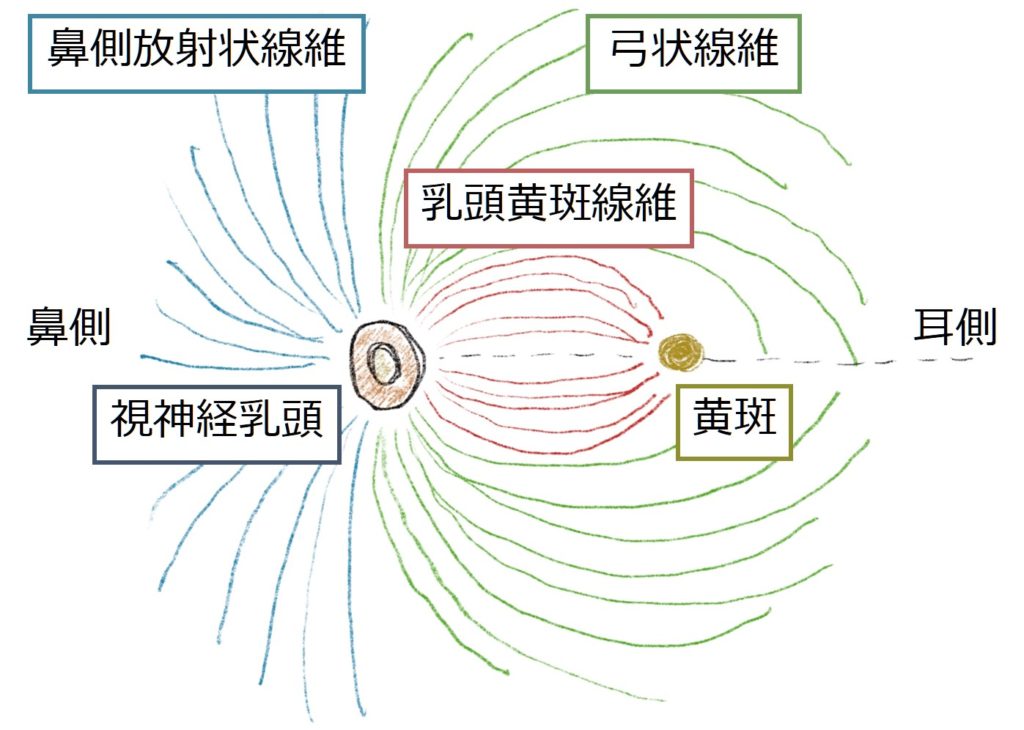
障害された視神経が網膜上にどのように分布するかによって視野障害の範囲が決まります。どの繊維が障害されるかによって分類すると、
・乳頭黄斑線維:黄斑部への視神経線維なので「中心暗点」を呈します。視神経乳頭部は盲点にあたるため、「盲点中心暗点」を呈する場合もあります。
・その他(鼻側放射状線維、弓状線維):網膜上で対応する部位の視野欠損を生じます。耳側は耳側縫線によって上下は境界線があります(鼻側はこのような境界はありません)。
→これらの組み合わせによって視野障害の範囲が決まります。
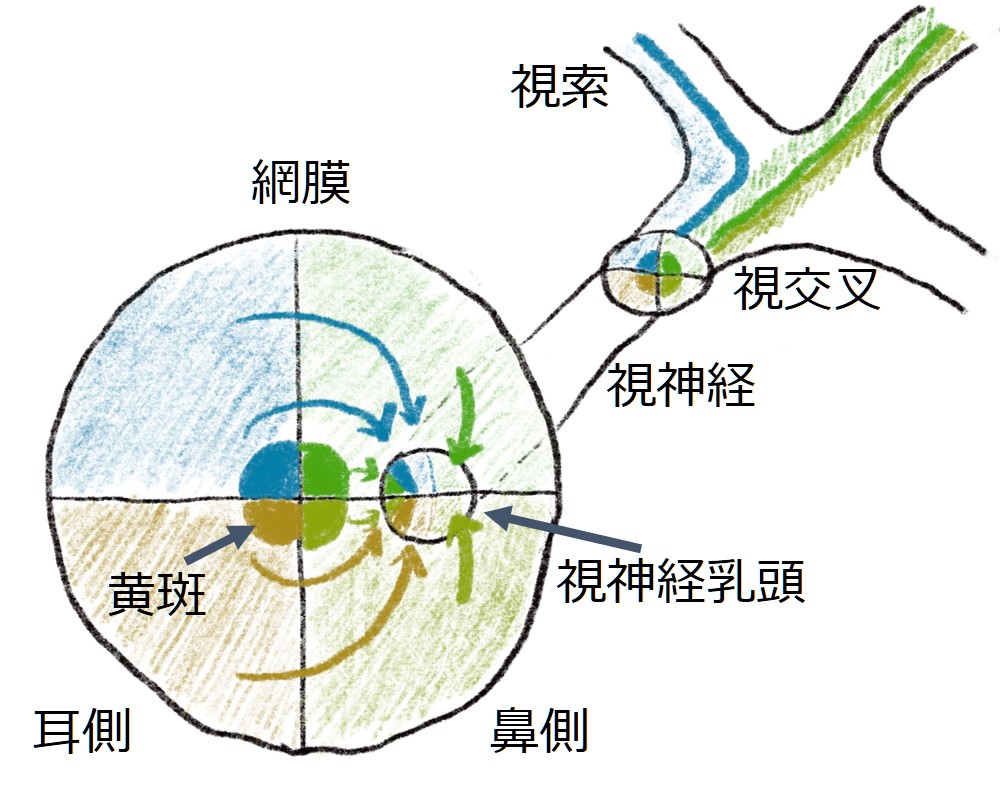
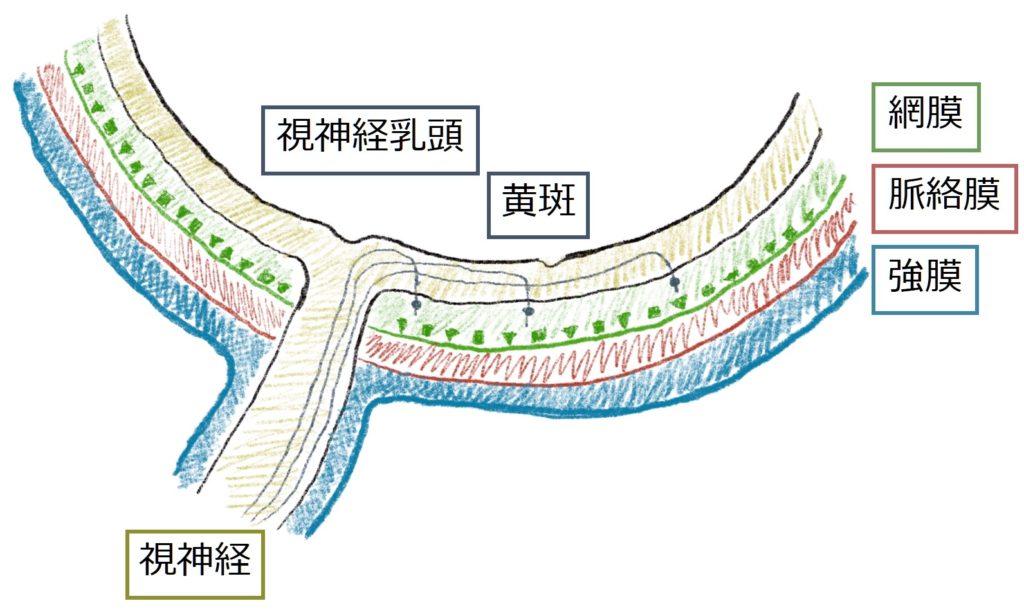
1.2:眼窩部・視神経管部・脳槽部
視神経周囲の硬膜の解剖をまとめます。眼窩内では硬膜が眼窩内の骨膜と視神経鞘の外側を構成し、視神経管内では硬膜として存在するが、頭蓋内では視神経は硬膜は存在しない(下図参照)。
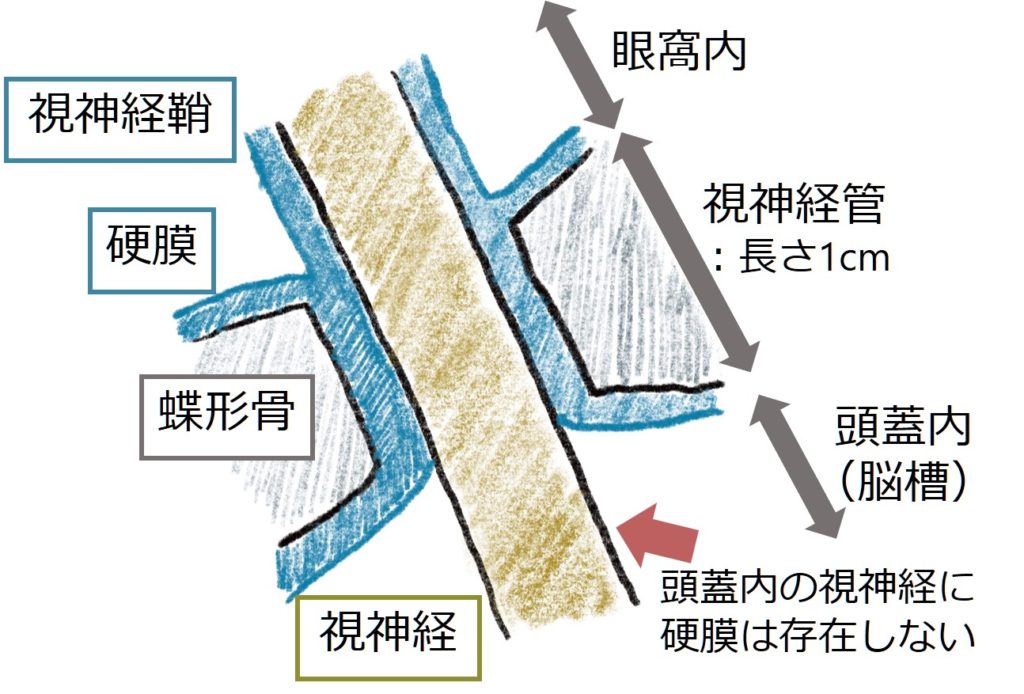
*参考:「視神経管」に関して(解剖と病態)
・上壁(蝶形骨小翼)、前床突起の内側へ開口 長径3.5-6mm, 長さ6-10mm
・走行方向:外側45度・下10度
・含む構造物:眼動脈・視神経・視神経周囲のくも膜下腔,くも膜, 軟膜, 硬膜(くも膜下腔は眼窩と頭蓋内で連続している:病変の進展経路となる)
・骨折や蝶形骨への骨転移により視神経を圧迫し、視神経障害による視力低下をきたす(緊急で脳神経外科へコンサルテーションし、視神経開放術が必要となる)
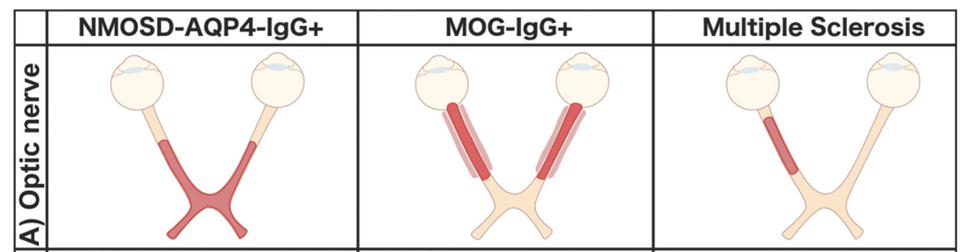
視神経炎のうち脱髄性のものは、視神経のどの部位を障害しやすいかの特徴があり、NMOSD(AQP4+)は両側性・視交叉に及ぶ病変、MOG抗体関連は視神経乳頭部~前・中部を中心した病変、多発性硬化症では片側性・視神経管~脳槽部の病変が特徴とされています(下図参照)。
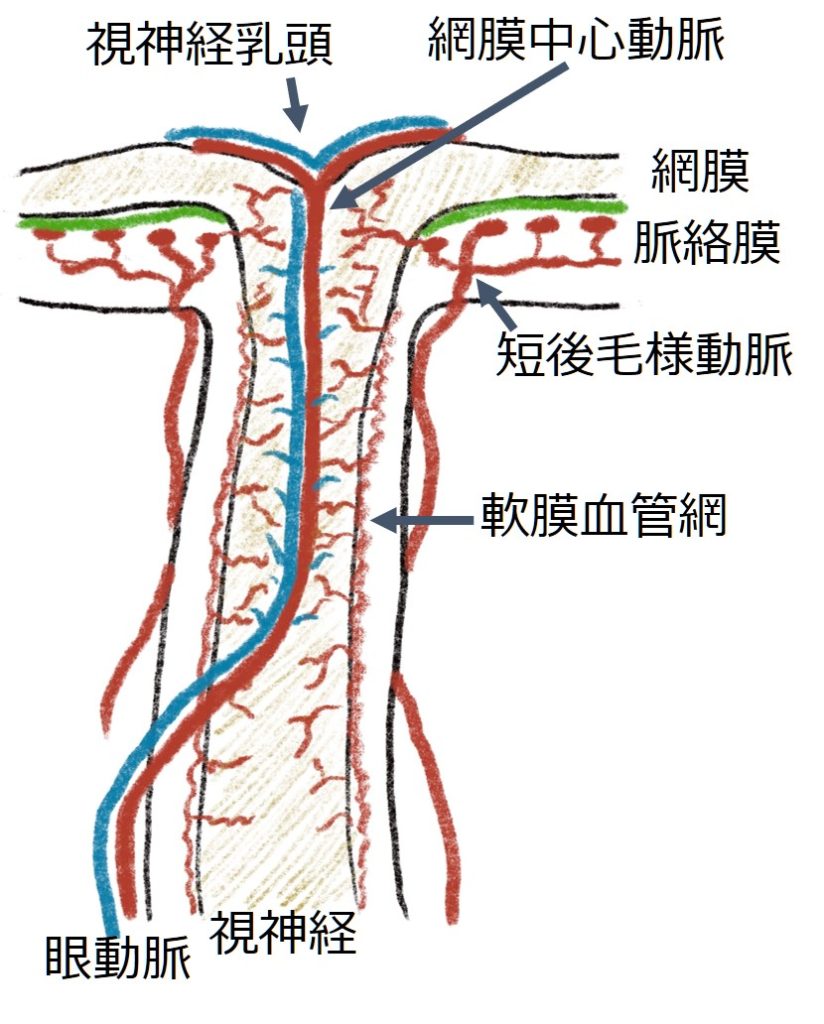
1.3:視神経の血管支配
構造とその支配血管の関係は以下の通りです。
・視神経:軟膜血管網(中心部が最も遠位になるため虚血にさらされやすい)
・視神経乳頭:表層(網膜中心動脈)+深層(短後毛様動脈)
これらの血管が障害される病態は下記が挙げられます。
・CRAO(central retinal artery occlusion):網脈中心動脈の閉塞
・AION(anterior ischemic optic neuropathy:前部虚血性視神経症):短後毛様動脈の障害による乳頭部の虚血
・PION(posterior ischemi optic neuropathy:後部虚血性視神経症):軟膜血管網の障害による視神経(球後性)の虚血
2:疾患
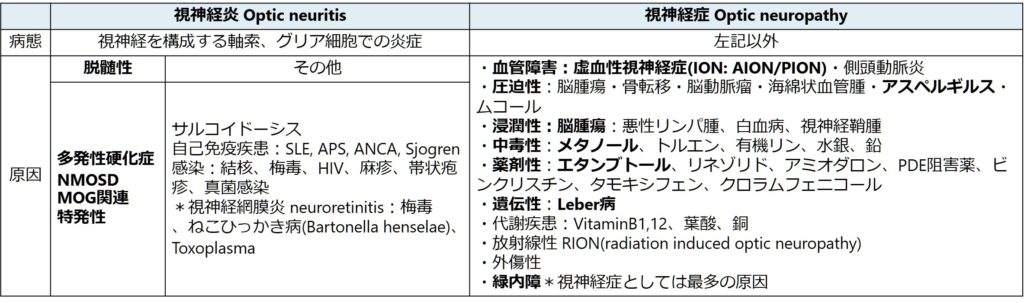
視神経の軸索、グリア細胞に炎症をきたす視神経炎”optic neuritis”と非炎症性の視神経症”optic neuropathy”の2つに分類することが一般的です(下図まとめ参照)。
3:検査
視神経機能の評価としては”RAPD”と”CFF”の2つが代表です。
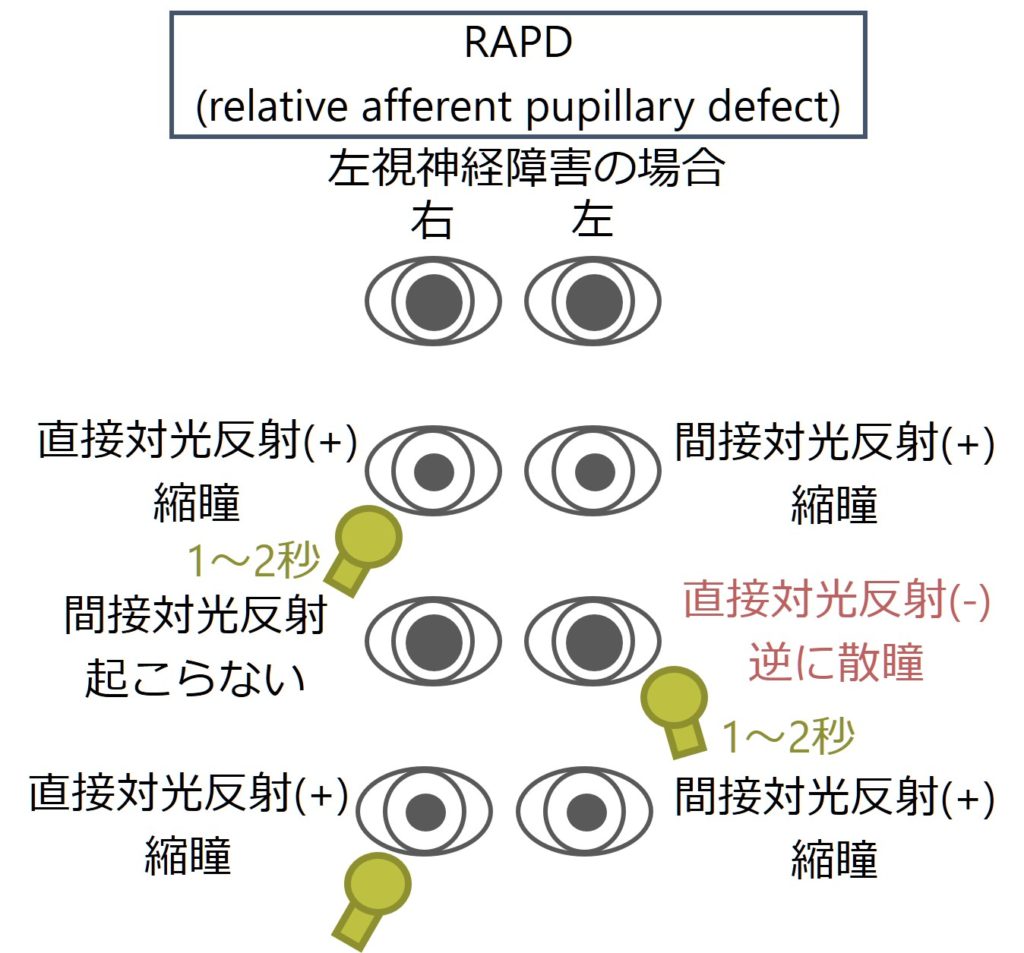
1:RAPD(relative afferent pupillary defect)
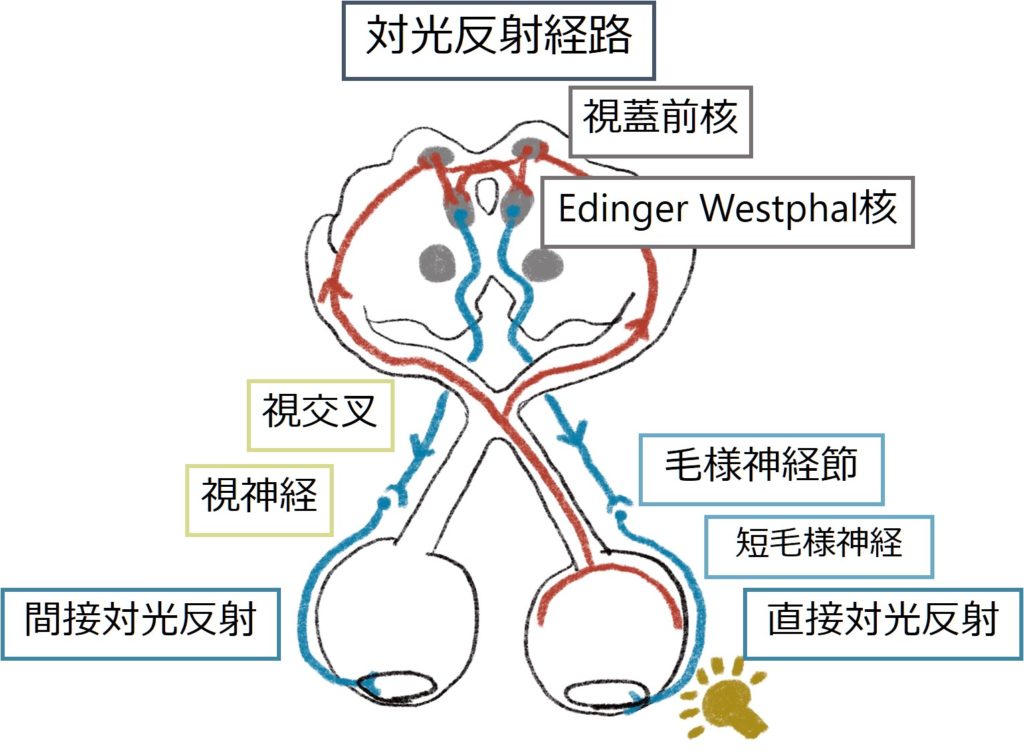
ペンライトを使って片眼1~2秒ずつ交互に光を当てます。視神経機能が障害されている側に光を当てても、光刺激が伝わらないため直接対光反射、間接対光反射いずれも起こりません。下図にやりかたを載せます(注意:必ず散瞳前に検査する必要があります)。”Marcus Gunn Pupil”とも表現します。
おさらいとして対光反射の神経経路を体裁します。
2:CFF(critical flicker frequency) 中心フリッカー値
点滅する光を患者さんに見てもらい、どのくらいの細かい点滅を識別することができるかを調べる検査です。正常値は35Hz以上で、視神経障害の検出において感度が高く、視力低下よりも先に中心フリッカー値が低下するとされています。
上記2つを利用して視神経機能の評価を行います。
*画像検査
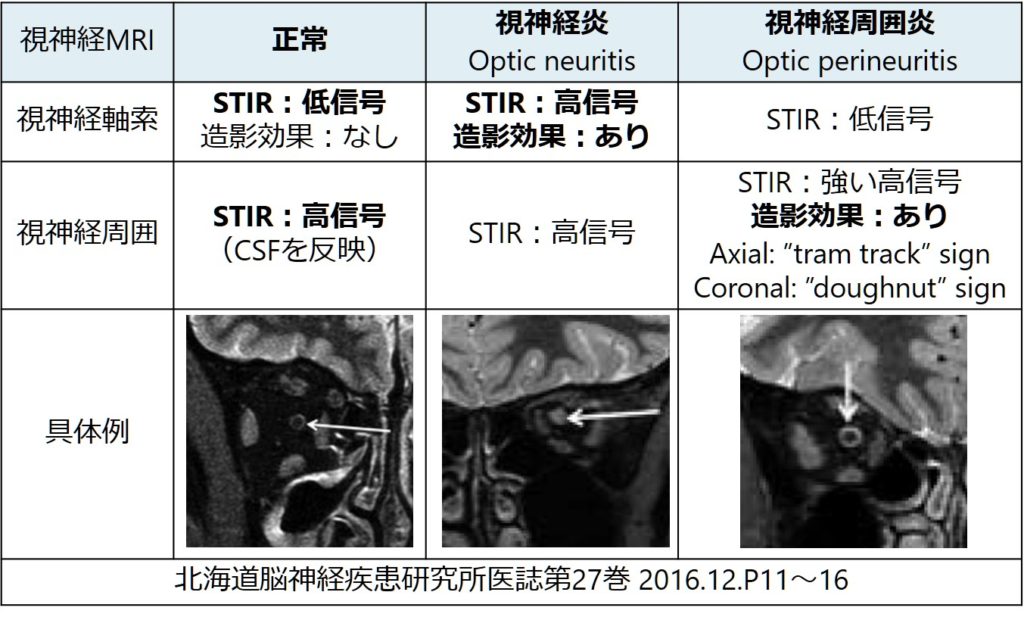
眼底検査では視神経の病変の広がりを推定することは出来ませんが、MRIである程度病変の広がりを評価することが出来ます。脂肪抑制T2WI(もしくはSTIR)と脂肪抑制T1造影、axial + coronalの評価が必要です。
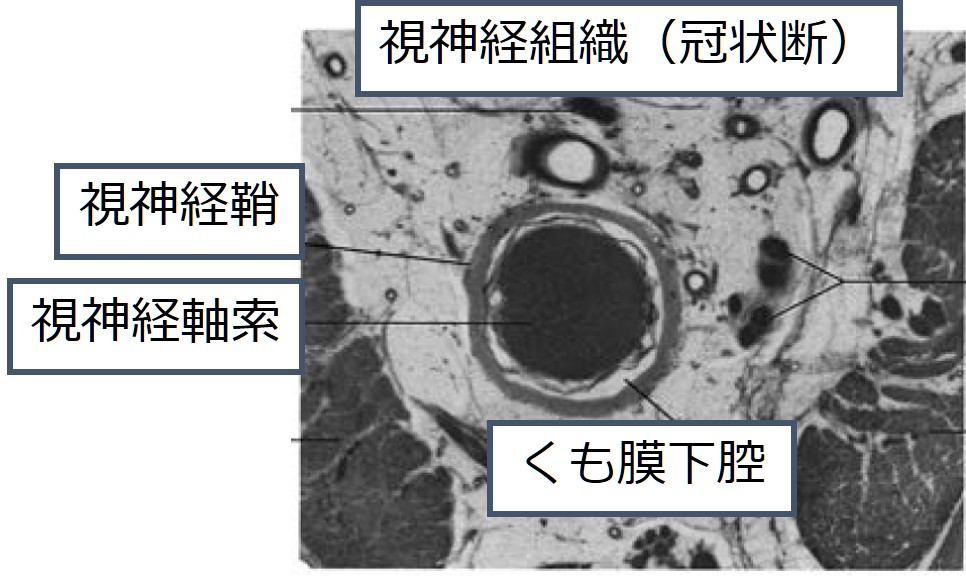
通常の視神経はMRIで、軸索STIR低信号(増強効果なし)、視神経周囲は周囲のCSFを反映して高信号です。下に参考までに視神経組織の冠状断を載せます(北海道脳神経疾患研究所医誌第27巻 2016.12.P11~16参照)。
視神経炎では、軸索STIR高信号(増強効果あり)、視神経周囲炎では視神経周囲がSTIR高信号(増強効果あり)となります(下図まとめ)。
以上視神経の解剖、視野障害と原因、検査方法に関してまとめました。視神経疾患は眼科だけではなく、神経内科や内科でも診療することがあるため重要です。特に解剖に着目して記載しました。理解の参考になると幸いです。


