・まず最初に厳しい結論を申し上げると「眼振を理解しないかぎりめまい診療は絶対にできない」ということです。
・めまい診療において症状の自覚症状は客観性に欠けあてにならないことが指摘されており(Mayo Clin Proc. 2007;82:1329- 1340.)、近年最も使用されている”Standing algorithm”も客観的な指標としての眼振をベースに議論をすすめるようになってきています。
・まためまい診療においていくら眼振以外の神経所見を必死にとったところで、それは本丸を攻めずに外堀を攻めているようなものです(もちろん眼振以外の神経診察はめまい診療において極めて重要で必要条件なのですが、それだけで十分条件を満たす訳ではありません)。
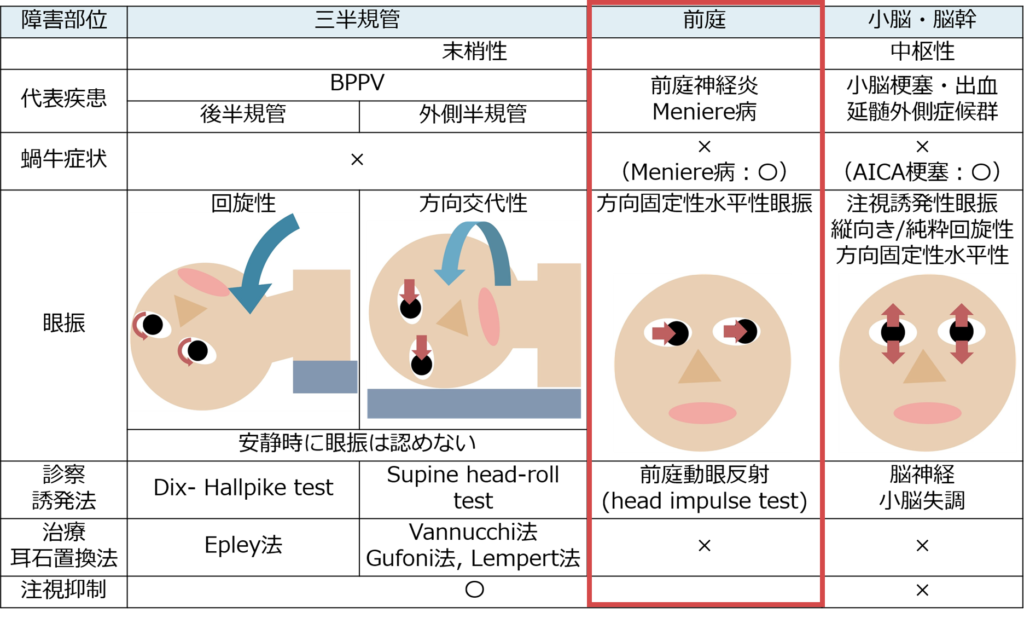
・眼振は沢山あって大変というイメージがあるかもしれないですが、ここでは①前庭神経、②三半規管、③中枢神経(脳幹~小脳)それぞれで生じる眼振の対応関係を解説していきます。
眼振(がんしん)とは?
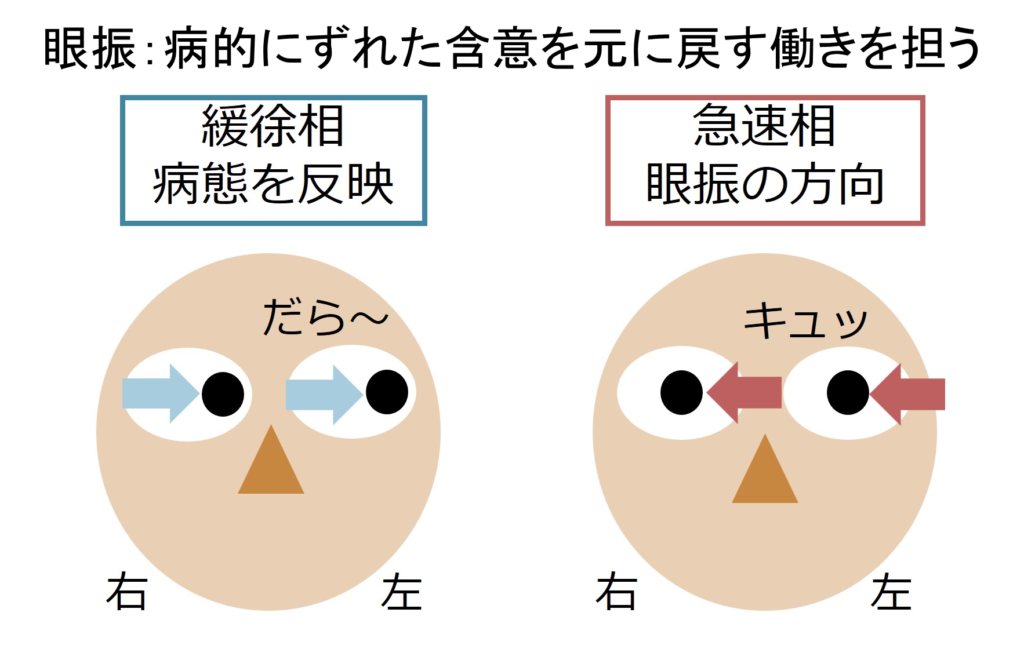
・眼振は一言で表現すると、「病的に眼位がずれてしまい、それ元に戻そうとする眼の動き」のことです。
・眼振は観察すると「だらーっ」とある方向へ眼球が動き(緩徐相)、そのあと「きゅっ」と素早く逆方向に眼球が動く(急速相)2つのフェーズから成り立っています。
・最初の「だらーっ」と動く緩徐相が病態(病気のせいで勝手に眼球が動いてしまう)を反映しており、そのあと「きゅっ」と動く急速相が生理的に眼の位置を戻そうとする動きを表現しています。後者の「きゅっ」とした動き(急速相)の方が観察者にとっては分かりやすいため、この急速相の方向を眼振の方向と定義しています。当たり前ですが左右は必ず患者さんからみた左右で表現します(例えば下図の場合は「右向き眼振」と表現 *当たり前だが観察者から見た左右ではないため注意)。
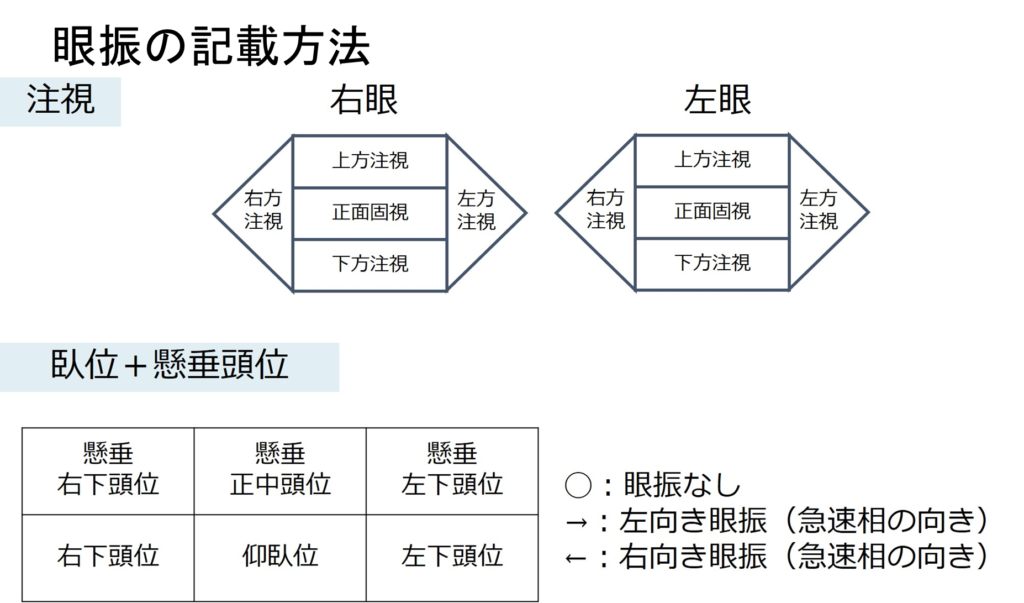
・眼振の記載方法は下図を参照ください。
眼振の分類
・眼振には様々な種類がありますが、簡単に分類すると以下の3つに分けられます。眼振が嫌になってしまう原因として、種類が多すぎることと、病巣と眼振の対応関係があいまいであることが挙げられますが、以下の3つを覚えれば実臨床のほとんどの場面で対応することが出来ます。
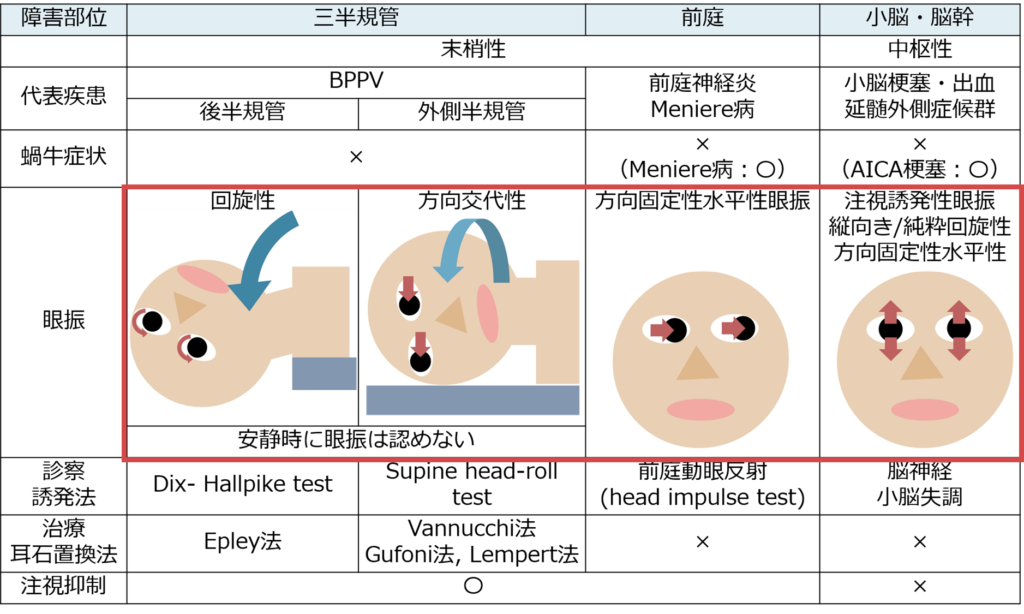
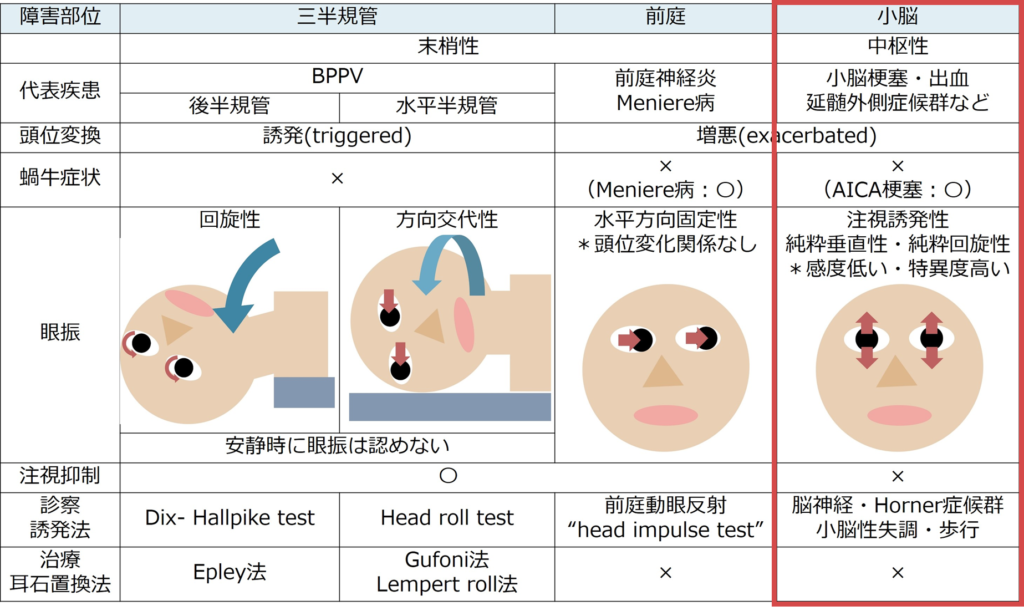
前庭神経の障害
・種類:方向固定性水平性眼振(安静時眼振) *同じ水平方向に頭位によらずずっと眼振がでている(特に前庭神経炎の急性期などはFrenzel眼鏡をつけなくとも容易に眼振が観察できる場合が多い)
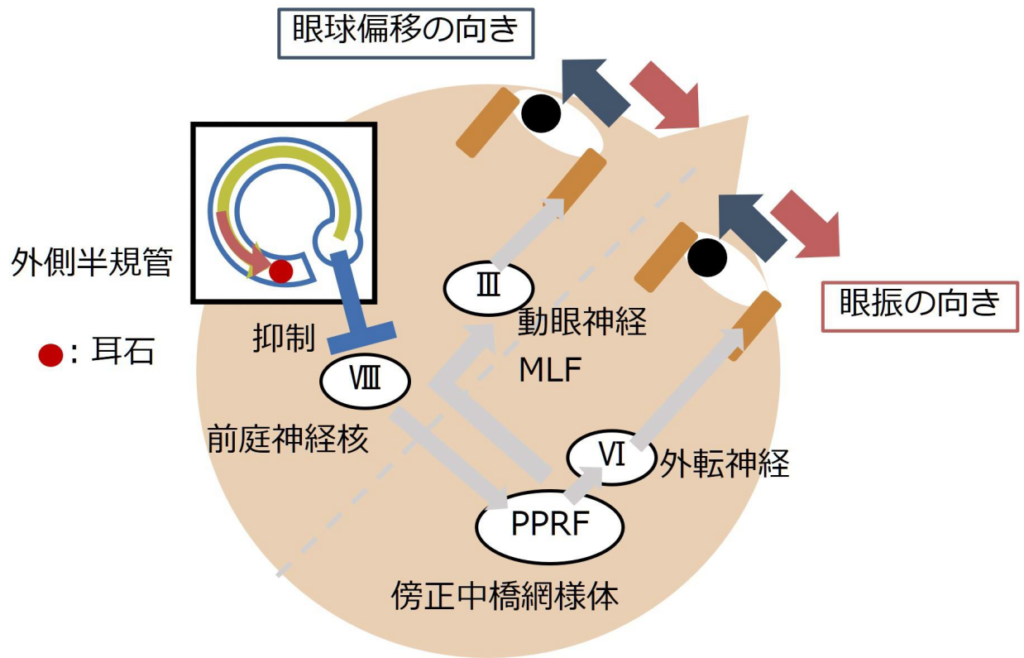
・方向:障害側と「対側」へ急速相の眼振を認める(障害側へ眼球が偏倚する)
*Alexander’s law:一般原則として眼振(急速相)の方向を注視すると眼振が増悪する
・前庭神経(Ⅷ)の診察は2つあります(これらのマスターがめまい診療では必須です)
①方向固定制水平性眼振(病巣と対側へ急速相)
②Head implse test(病巣と同側への頭位変換で遅延を生じる)
*Advanced:方向交代性眼振の注意点(中枢性に生じる場合)
・方向固定性水平性眼振は前庭神経をコントロールしている中枢の小脳下部の障害でも生じる場合がある(頻度はとても少ない)
・眼振:小脳は同側の前庭神経核を抑制しているため、小脳障害が生じると同側の前庭神経が脱抑制になり機能が亢進→眼球が「対側」へ偏倚する。このため小脳障害と「同側」へ急速相を持つ眼振を生じる(前庭神経障害と逆向き)。
・方向固定性水平性眼振の”前庭神経 vs 小脳”鑑別方法:Supine head roll testの頭位による眼振の強さの違い(Advanced)
①眼振方向への頭位変換で眼振増悪:前庭神経障害
②眼振方向と対側への頭位変換で眼振増悪:中枢性の可能性
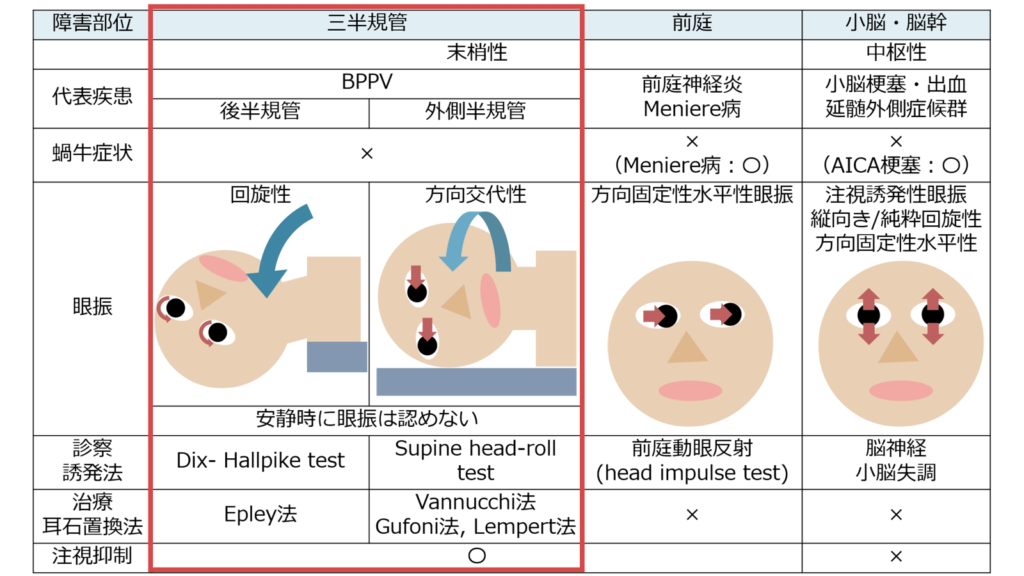
三半規管の障害
Point①:いずれの半規管の場合も眼振の向きが頭位により逆になる
Point②:安静時は眼振を認めない(頭位変換ではじめて眼振が誘発される)
①外側半規管の場合:方向交代性眼振水平性眼振 Supine head roll testで診察
・向地性(急速相が地面方向):半規管結石症(こちらの方が多い)
*眼振の振幅が大きくなる頭位が病側である
・背地性(急速相が天井方向):クプラ結石症(少ない)
②後半器官の場合:回旋性眼振 Dix-Hallpike testで診察
*右後半器官の場合:右懸垂頭位で「半時計回り」の回旋性眼振、左懸垂頭位で眼振なし
*左後半器官の場合:左懸垂頭位で「時計回り」の回旋性眼振、右懸垂頭位で眼振なし
・病態:三半規管障害の代表的な疾患はBPPVです。BPPVの眼振は三半規管の中に耳石が落ちてしまうことによって、リンパ液に流れが生じて前庭神経が刺激されてしまうことで生じます。
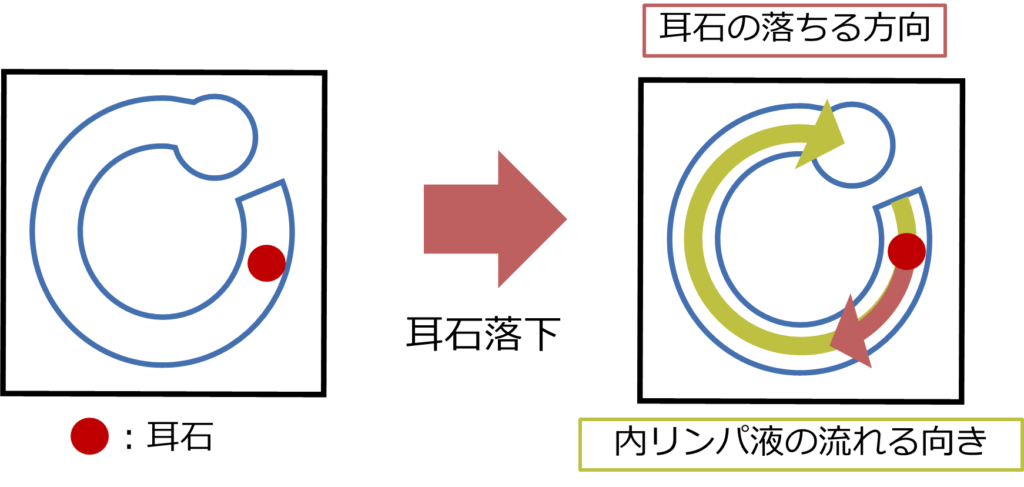
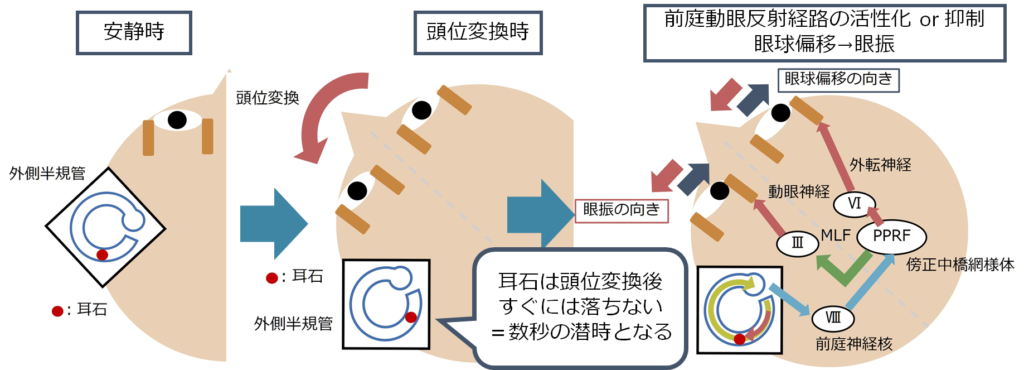
・ここでは外側半規管型のBPPVを例に挙げて考えます。頭位を変換することで、耳石が落下するとリンパ液に流れが生じ、耳石が落ちた三半規管と対側に眼球はながれます(緩徐相)。そのため、眼振は患側向きに生じます(急速相)。
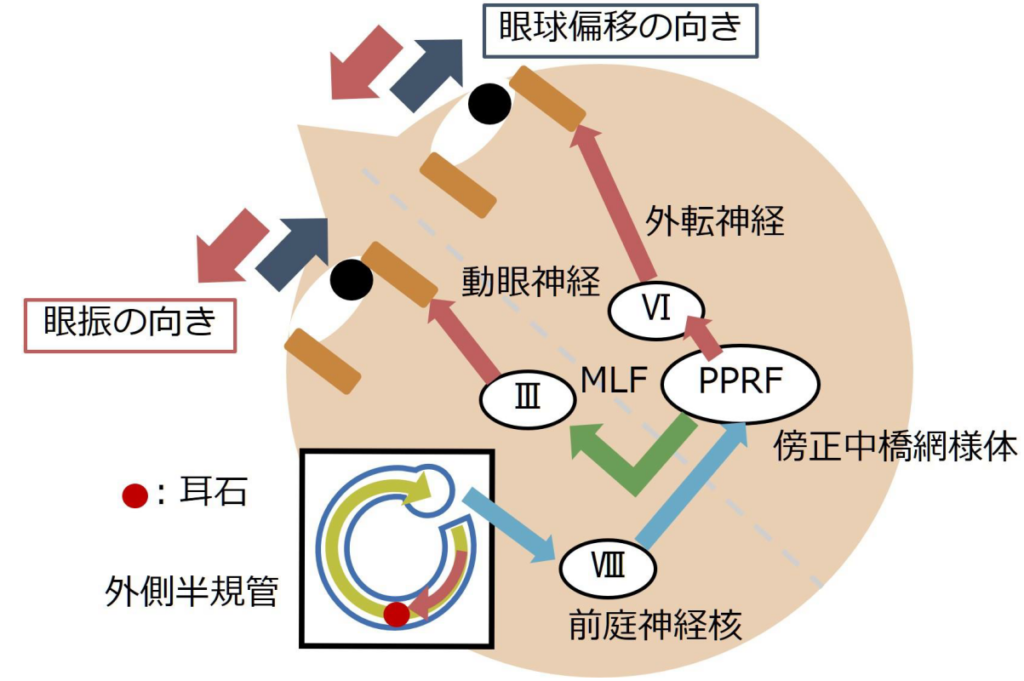
・逆の方向へ頭位変化をすると、今度はリンパ液が逆方向に流れるため前庭神経は抑制されます。これによって逆向きの眼振が生じます(頭位変換による方向交代性眼振)。
・安静時から頭位を変換すると、頭位変化直後は耳石はリンパ液に浮いたままの状態で耳石はすぐには落ちません。このため眼振は生じず、臨床的にこれが数秒の潜時と対応します。そして数秒経過すると、耳石が落ちることで非生理的な半規管内にリンパ液の流れが生じて、前庭動眼反射の経路が活性化(もしくは抑制)されることで眼振を生じます。
*Advanced:注意点(中枢性に生じる場合)
・方向交代性水平性眼振(Supine head roll test)
①向地性の場合:延髄病変 vs 半規管結石症
②背地性の場合:小脳病変 vs クプラ結石症
・方向交代性水平性眼振の鑑別方法:頭位変換と眼振の方向交代のタイムラグ(Advanced)
→中枢性の場合はほとんどタイムラグがなく同時に生じ、BPPVの場合はタイムラグがある
→とはいっても実臨床では難しいので、個人的には①耳石置換法で改善しない、または②歩行が全くできない 場合はやはり中枢性由来のpositional vertigoの可能性を考慮してMRI撮像としている
中枢(小脳・脳幹)障害の場合
・種類:①注視誘発性眼振、②垂直性眼振、③(純粋)回旋性眼振
・ポイント:中枢性眼振は特異度は極めて高いが、感度が低い点に注意(つまりこれらの眼振を認めないからといって小脳~脳幹病変が否定できる訳ではない)
*感度50.7%, 特異度98.5% Acad Emerg Med. 2023;30:552–578.
・病巣と眼振の対応関係:①注視誘発性眼振→小脳、②垂直性眼振 上眼瞼向きの場合→中脳・延髄、下眼瞼向きの場合→小脳、③回旋性眼振→延髄
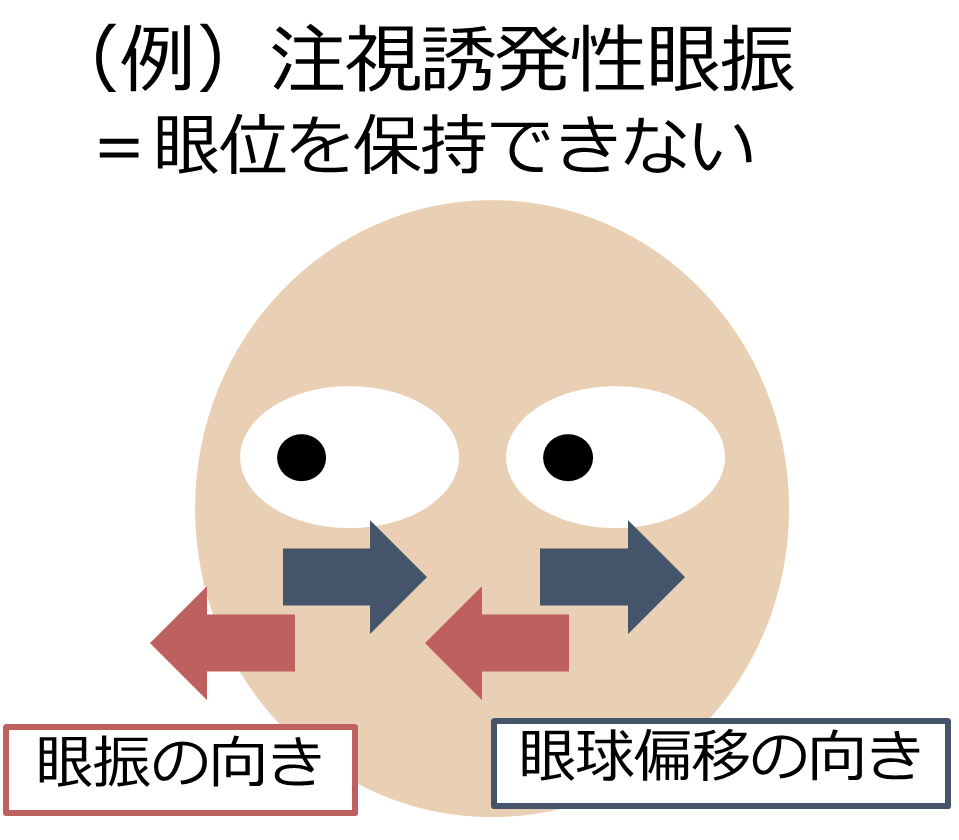
*注視誘発性眼振について
・病態:注視方向に眼位を保つことが出来ないため、眼位は自然と正中にながれてしまうため(緩徐相)、注視方向への眼振(急速相)が生じます。
・注意点①:誰でも指標が外側によりすぎると極位眼振(end-point nystagmus)を生じます。これは生理的な現象であり病的と判断してはいけません。このため指標を外側30度程度までにとどめる(それよりも外側に指標がいかないようにする)ことが重要です。この間違い(つまり生理的な極位眼振を生理的眼振と間違えてしまう場合)が非常に多いです。
・注意点②:前述の前庭神経障害では、障害と対側に眼振(急速相)を認めます。ここでAlexander’s lawに従うと眼振の方向を注視すると同方向の眼振は増悪します。この一方向のみに着目してしまうと、一見注視誘発性眼振と勘違いしてしまうことがあります。このため①安静時の眼振と②眼振と対側方向への注視でも眼振が誘発されるか?を確認する必要があります。
・注意点③:前述の通り感度が極めて低いです。かなり広い範囲の小脳梗塞でないと出現しないことが経験上多いです
Frenzel眼鏡
・めまい診療で必須のアイテムです。
・眼振の診察では「注視抑制を外す」とことが重要です。 注視抑制とは、ある1点をじっと見ると眼振が抑制されてしまう現象のことです。
・注視誘発性眼振は中枢由来のため注視抑制はかかりませんが、末梢性の眼振(前庭神経障害の方向固定性水平性眼振やBPPVでの方向交代性眼振)では注視抑制が働くため眼振が出づらくなります。
・このため末梢性の眼振を見るときは注視抑制を外すために、必ずフレンツェル眼鏡を装着するようにします(おそらく多くの病院では救急外来においてあるはずです)。フレンツェル眼鏡なしで「めまい」診療は不可能なため、使い方になれるようにしたいです。
・診察の順序としては、まずフレンツェル眼鏡を付けない状態で自発眼振と注視誘発性眼振があるかどうかを評価し。その後フレンツェル眼鏡を装着した状態で、自発眼振、またBPPVでの誘発法としてDix-Hallpike法やhead roll testを実施する流れになる。自分の中で眼振を診察するときの診療の型を作りスムーズに観察できるように練習を重ねよう。

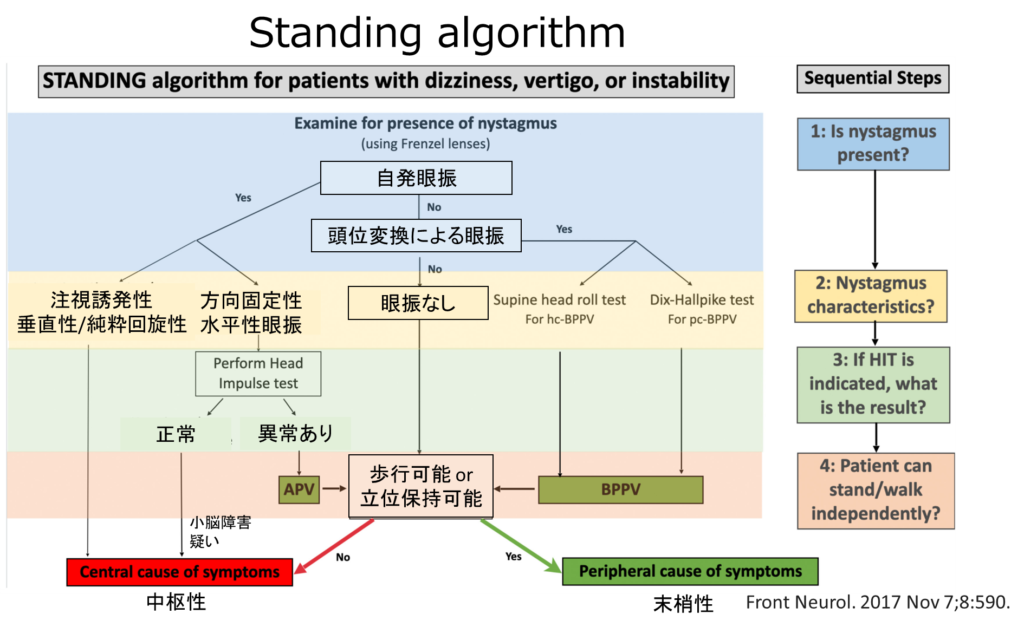
Standing algorithm
・めまい診療において色々なアルゴリズムがありますが、こちらの”Standing algorithm”は客観的指標として信頼がおける眼振からアプローチしたものになります。
・これまでのアルゴリズムは症状の持続時間など患者の訴えに依存して客観的指標に乏しいものが多かったため、客観的眼振からアプローチすることは非常に理にかなっています。
・実際に今までの記載が理解できていれば、このアルゴリズムはすぐに理解、納得できると思います。
・前提条件としてFrenzel眼鏡を装着し、まずはぱっとみて眼振があるかどうかを確認します。
・ここで垂直性や純粋回旋性などがあれば(めったにないですが)中枢性で確定、方向固定性水平性眼振があれば前庭神経障害がほぼ確実になります。
・前庭神経障害を疑う場合は“head implse test”を行い、異常であれば前庭神経障害でOK、正常の場合は少しだけ触れましたが小脳下部障害でも方向固定性水平性眼振が生じるためそちらを考慮します。
・自発眼振がない場合は頭位変換での眼振をチェック、つまり”supine head roll test”と”Dix-Hallpike test”を行い眼振の有無を確認します。
・ただ前庭神経の障害、BPPVと思っても最終的に歩けない場合は中枢性病態を考慮となります。これも上述少ししましたが、中枢性病変でも頭位変換性の眼振を生じることがあるからです。
以上眼振の病態と定義、分類、具体的な診察の手順に関して解説しました。眼振はどうしても苦手意識を持ったしまうことが多い分野ですが、「めまい」診療での客観的指標として欠かすことが出来ません。ここでは細かい定義や、厳密に細かい分類にはこだわらず出来るだけシンプルに眼振の分類とその対応関係をまとめました。
参考文献
・Acad Emerg Med. 2023;30:552–578. 各所見の感度、特異度をまとめたsystematic review めまい診療をしっかり取り組みたいDrには必見文献