「意識障害へのアプローチ」は改訂版を作成させていただきましたので、もしよければこちらをご参照ください(2021年2月7日管理人記載)。以下は旧記事になります。
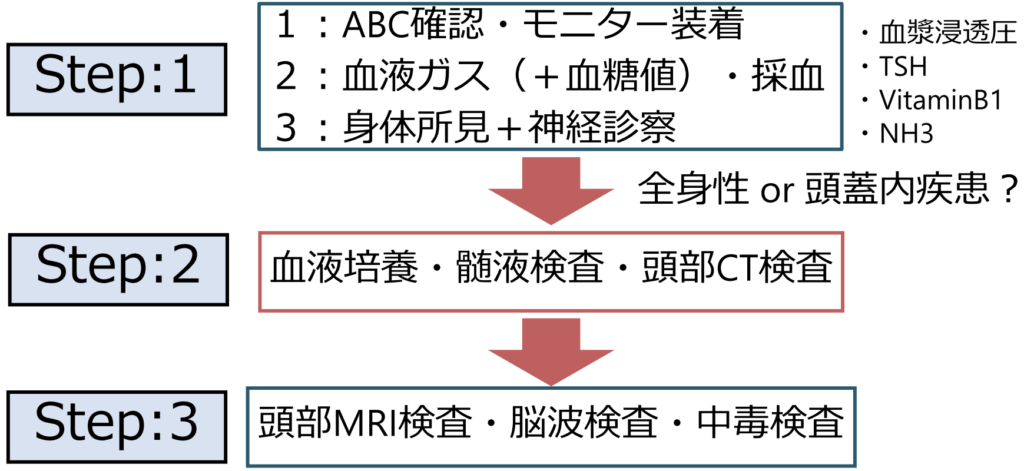
先に意識障害を主に4つに分類しましたが、ここでは「持続性」の「覚醒障害」(一般的な意識障害)へのアプローチを解説します。これはあくまで私の方法ですが、具体的には下図の流れで診療をすすめていきます。
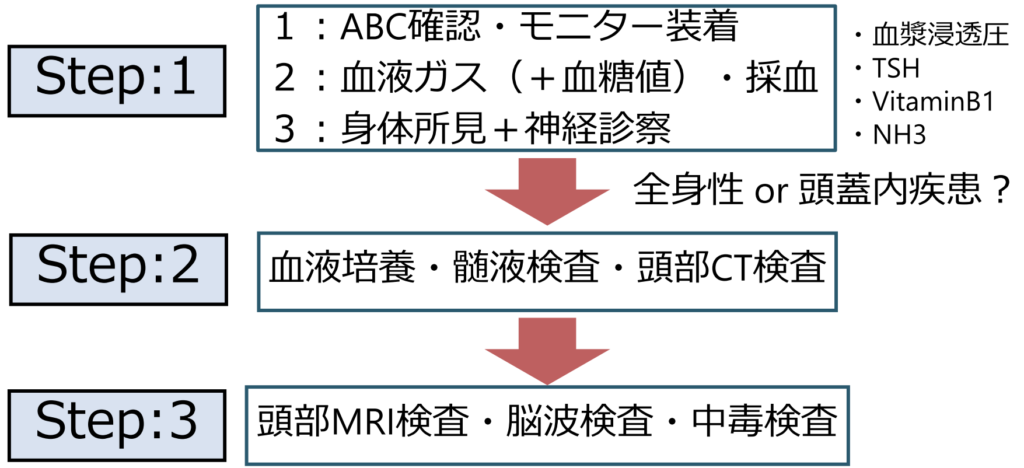
Step:1 ABCの確認・血液ガス(+血糖値)・診察
まずはStep1から説明します。
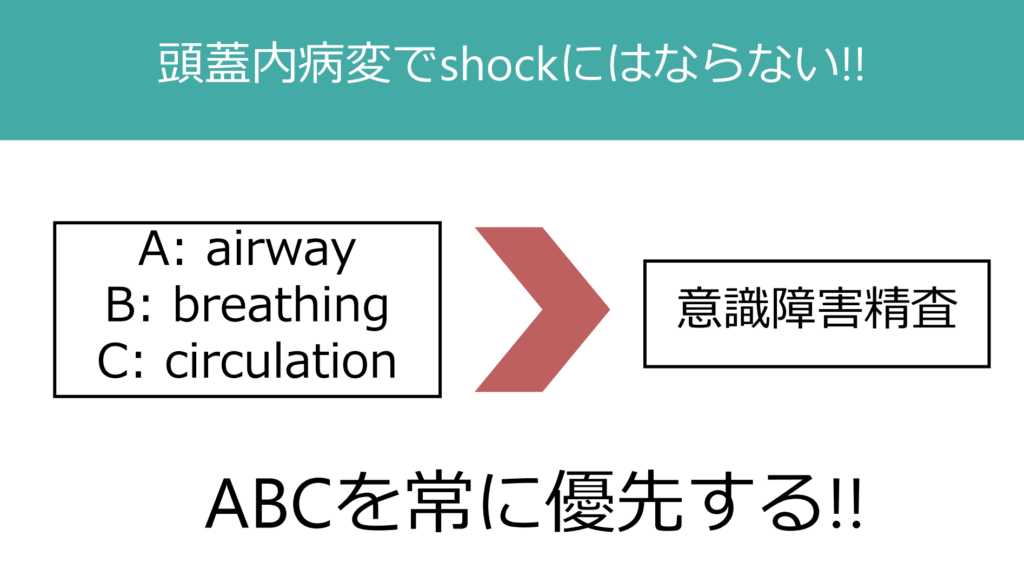
“Vital is always vital.” この言葉の通り、バイタルsignの確認・安定化なくして意識障害の診療はすすめることは出来ません。意識障害の患者を目の前にすると、どうしても「頭」のことばっかりを考えてしまい、バイタルsignや血糖測定などをおろそかにしてしまう場合があります。ABCを常に優先する姿勢を忘れないようにしたいです。ショックの患者は意識障害になりますが、頭蓋内病変での意識障害患者がショックになることはありません。
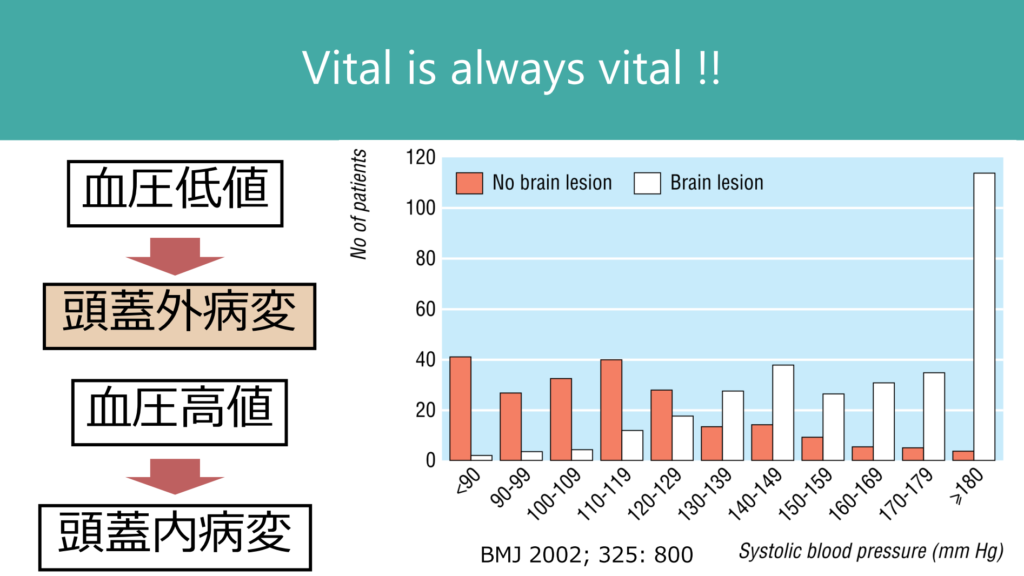
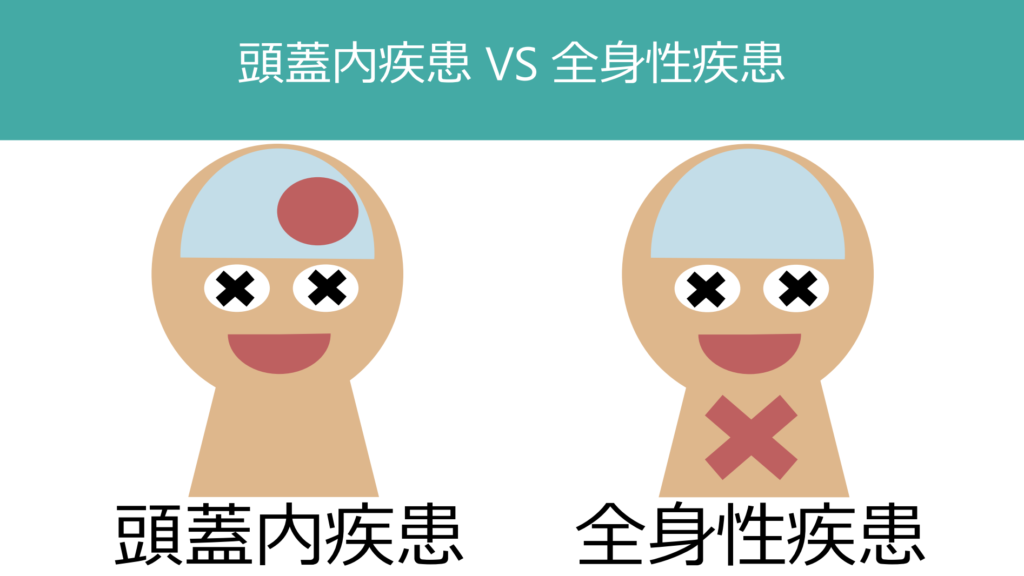
またvital signは意識障害の原因を推定する上でも重要です。例えば低血圧の場合は頭蓋外疾患が意識障害の原因である場合が多く、高血圧の場合は頭蓋内疾患が原因である場合が多いことが知られています(下図)。
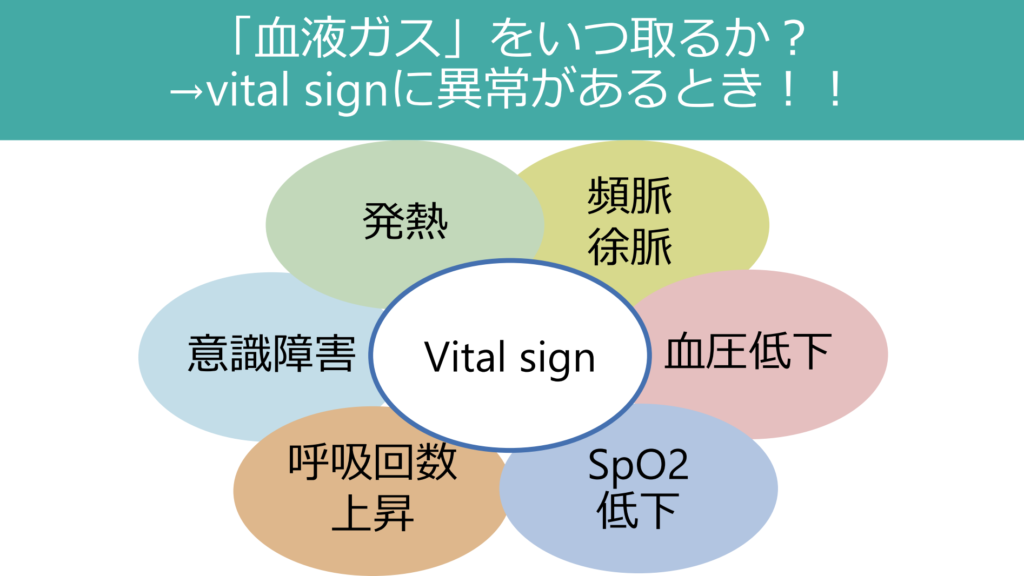
vital signの確認とほぼ同時並行ですすめることとして、血液ガスの確認と血糖値の確認があります。血液ガスの項目でも解説しましたが、血液ガスをとるときは「vital signに異常があるとき」です。血圧が低い場合、脈拍が早い場合、遅い場合、呼吸回数が早い場合、SpO2が低下している場合、発熱している場合どれも血液ガスの適応ですが、意識障害も忘れてはいけない重要なvital signの異常です。また、通常血液ガスで血糖値は確認できる。D(dextrose:ブドウ糖のこと)はABCの後に必ず忘れないようにしましょう。

これと同時並行ですすめることは身体所見、神経診察です。意識障害の患者に神経所見をとるというと、本人の協力が得られないから取れないとあきらめてしまうかもしれませんが、端的に申し上げると「意識障害の患者こそ神経所見を必死に取りに行く」姿勢が必要です。では具体的に何を取ればよいのかを下記にまとめました。
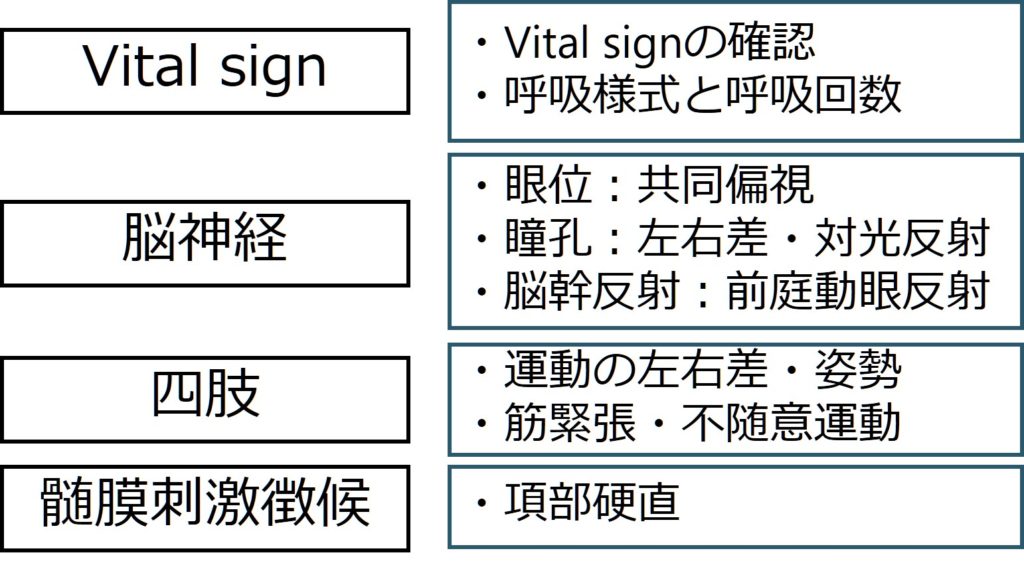
1:脳神経は眼位(眼が正中位にあるか、それとも共同偏視があるか?)、瞳孔左右差、対光反射、脳幹反射(前庭動眼反射)を確認します。
2:四肢では四肢の動きに左右差がないか(arm drop, 膝立で左右差がないかどうかを確認)、姿勢や筋緊張(右上下肢をつっぱっている)、不随意運動(くちをもぐもぐとうごかす、屈曲と伸展を繰り返す)を確認します。
3:髄膜刺激徴候として項部硬直を確認する。
神経診察というと項目が沢山あって嫌になってしまうかもしれませんが、上記のこれだけをきちんと確認すれば良いと思います(病的反射も本当は確認できると良いですが)。毎回意識障害の患者で上記を確認するルーチンを身に付けましょう。毎回毎回やっていると自然ともれなく出来るようになります。
Step:2 検査 頭蓋内疾患か頭蓋外疾患か?を考えながら
次にStep2を説明します。
Step1までで、vital sign, 血液ガス(+血糖値)、身体所見の情報が揃っています。ここまでの情報で「何が疑わしいか?次にどの検査をするか?を決める」ステップにすすみます。
特に考える点としては「この患者は頭蓋内疾患か?頭蓋外疾患か?」という点です。
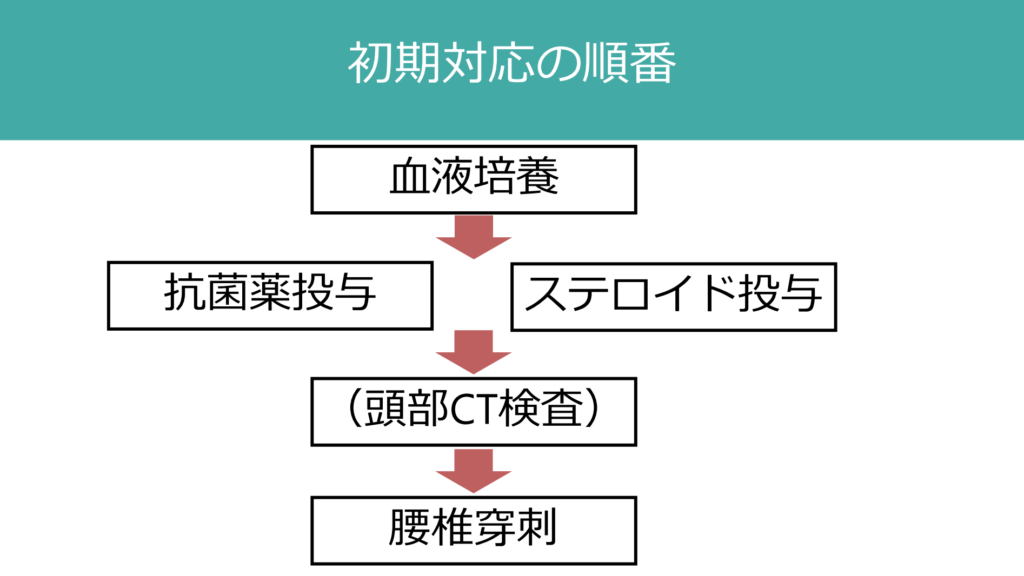
例えば、ABCは保たれているが、頻脈、呼吸回数が早く、血液ガスは呼吸性アルカローシス、身体所見で項部硬直がある場合は、細菌性髄膜炎を疑います。その場合は血液培養をすぐに採取し抗菌薬投与を開始する。細菌性髄膜炎の場合はいかに素早く抗菌薬投与を行うかが予後に影響するため、いきなりCT検査ではなく、すぐに血液培養をとり、抗菌薬を開始することが極めて重要です(下図細菌性髄膜炎での初期対応の流れ参照)。
例えば、ABCは保たれているが収縮期血圧200mmHgと上昇しており、身体所見では瞳孔不同がある場合は、頭蓋内疾患の可能性が極めて高いので、頭部CT検査へ進むべきです。
何が言いたいかというと「意識障害患者で盲目的に頭部CT検査に行くことは避けたい」ということです。頭部CT検査は意識障害でルーチン検査となってしまっていますが、このようにvital sign, 血液ガス、簡単な身体所見から何が疑わしいか(もちろんこの時点で確定することは出来ないですが)、次にどの検査を優先するべきかを考える習慣を身に付けることが重要だと思います。頭部CTを撮影してからとりあえず考えるというpracticeでは鑑別が挙がらず、また先の細菌性髄膜炎の様に対応に遅れが生じてしまう場合もありえます。
Step:3 追加の詳細な検査
次にStep3について説明します。
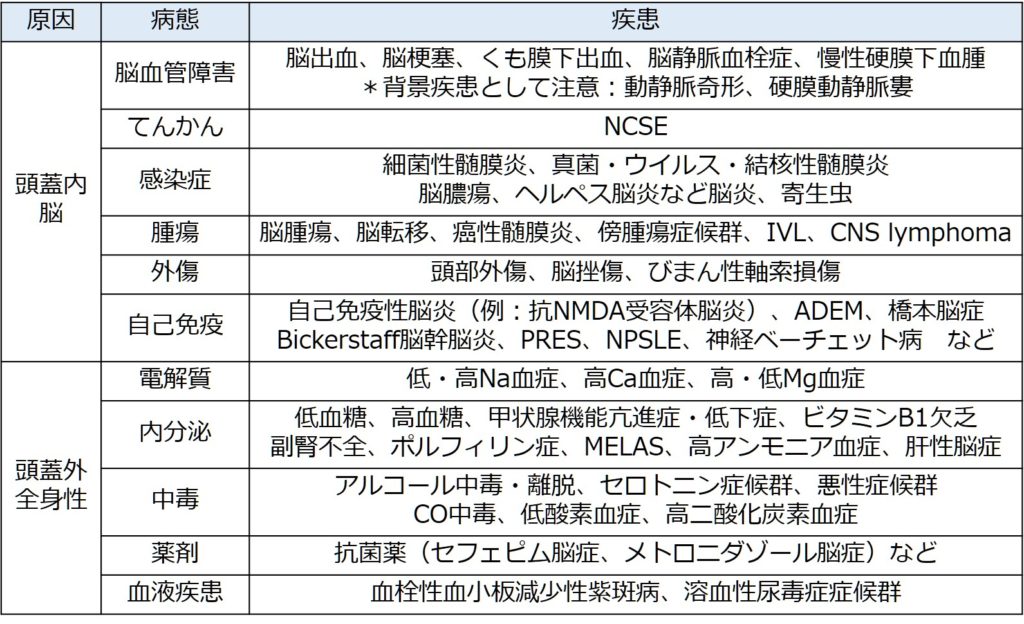
ここから先は今までの精査で原因が特定できなかった場合に行う検査です。ここでは記載してある検査を全て行うわけではなく鑑別を挙げながら行います。意識障害の原因は多岐にわたります(下図参照)。全てを覚えることは難しいので、有名なAIUEOTIPSを覚えておく、もしくは鑑別一覧をまとめてポケットに入れていて参照する方法があります。
頭部MRI検査は、所見があれば診断には寄与するが、所見がなくても除外することは出来ない疾患が大半を占めています。例えば、意識障害の前に異常行動などの病歴があり、頭部MRI検査で側頭葉内側にT2WI/FLAIR高信号域があれば脳炎を積極的に疑う根拠になりますが、MRI所見が陰性であったとしても脳炎は全く除外出来ません。初期の頭部MRIが正常であることは多いです。頭部MRI検査は必ずしもすぐに行うべき検査ではない場合も多いと思います。
脳波検査は特に原因ははっきりしない意識障害の患者において積極的に行いたい検査です。NCSE (nonconvulsive status epilepticus: 非痙攣性てんかん重責)は、四肢に痙攣を伴わずに意識障害のみを呈する場合があり、これは治療可能な病態であり、脳波検査をしないことには決して分からないため積極的に検討したいです。頭部MRI検査と比べて脳波検査はおそらくその解釈の難しさもあって敬遠されがちな検査だと思いますが積極的に行いたいです。
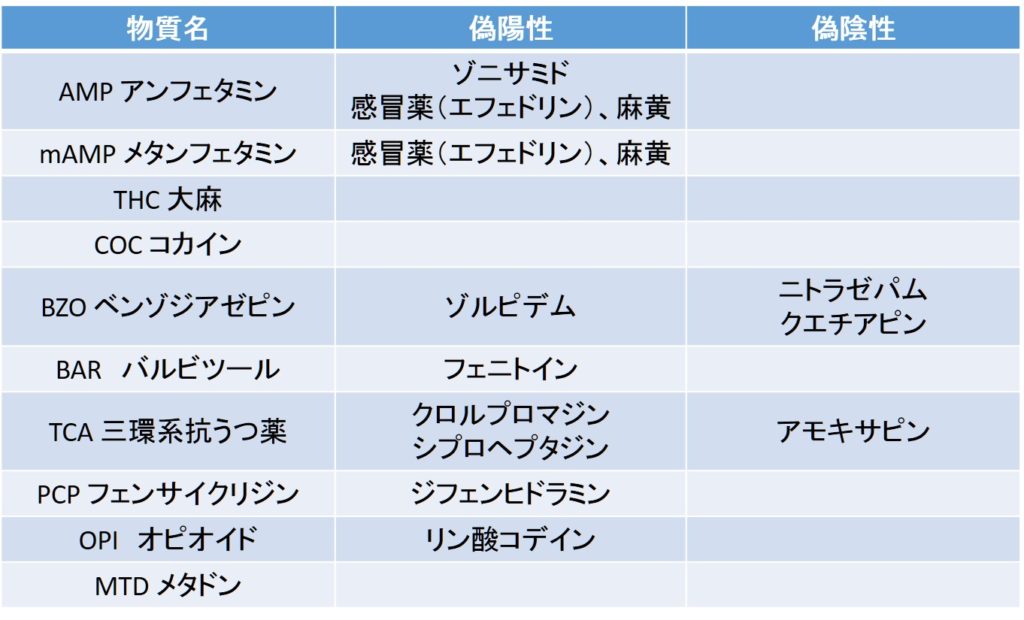
薬物検査も原因が特定できない場合と疑わしい病歴がある場合は積極的に行いますが、トライエージ®は「検査できる薬剤、できない薬剤がある」、「偽陽性、偽陰性がある」、「通常量の内服と中毒量の内服は区別出来ない」ことの理解が重要です。
「トライエージ®が陰性だから中毒ではない」、実は風邪市販感冒薬を内服してる患者が「トライエージ®でメタンフェタミンが陽性になったからメタンフェタミン中毒」としてしまう、これらは全て間違いです。例えば、ジフェンヒドラミン中毒はトライエージ®では検査できないし、市販の風邪薬を飲んでいるだけでトライエージ®のアンフェタミンは偽陽性となる場合があります。ベンゾジアゼピンを通常量内服していてもベンゾジアゼピンは陽性となり、通常量の内服なのか、過量内服なのかの区別は出来ない。こういった注意事項を把握しよう。
最後に採血検査に関して述べる。実は初療の段階で、通常採血で意識障害の原因が特定できることは意外とまれです。唯一の例外は血中浸透圧、甲状腺機能、ビタミンB1、アンモニアであすが、夜間帯測定できない病院もありますし、ビタミンB1はすぐには結果は出ないです(甲状腺も60分以上時間がかかると思います)。そのため、採血は治療介入前に確認することはもちろん必要ですが、「意識障害の原因が採血でわかるはず」と過度に期待することはせずに原因をきちんと考える姿勢が重要です。
これまで意識障害での診療、特に初期対応を中心として解説しました。私は「vital signの異常への初期救急対応を身に付けること」が初期研修において最も重要なことだと感じております。具体的には発熱へのアプローチ、酸素化低下へのアプローチ、血圧低下へのアプローチなどです。その中でもvital signの異常として「意識障害へのアプローチ」も習熟するべき重要な項目と思います。今回の内容が頭を整理しながら診療するための参考となりましたら幸いです。

